歯科医院での身だしなみの多様性
2026年3月14日


こんにちは。岩国市のつぼい歯科 採用担当の坪井菜野です。
ファッションも働き方も、ひとつの正解に縛られない時代になりました。
髪色やネイル、服のテイスト、キャリアパスなどを大切にしながら、職場でも「自分らしさ」を表現したいと考える人が、確実に増えています。
20代は特に、”なんとなく周りに合わせる”よりも、”自分の軸を持ちたい”と感じる世代ではないでしょうか。
一方で、医療の仕事で患者さんが「安心感」を持てるということも、とても大事です。
だからこそ当院が目指しているのは、自分らしく、そして医療人として成長できる職場。

当院の理想とする職場
- ・一人ひとりの個性を尊重しながら、プロとして成長できる職場でありたい。
- ・働く人のライフイベントや将来の夢にも対応できる職場でありたい。
- ・助け合いや挑戦を大切にしながら、時代に合わせた働き方も提供できる職場でありたい。
今回は、当院の「多様性ある新しい働き方」の取り組みについて、ご紹介します。
1)髪色は自由(※職種基準あり)

当院でも、社会の流れに合わせて髪色を自由にしました。(※受付・医療事務メンバーは制服との兼ね合いで明るい茶色まで)
ファッションの多様化が進み、「自分らしさ」を大切にする価値観は自然なものになっています。
その一方で、歯科医院は医療の現場です。患者さんが安心して通える空間であることも、とても大切です。
私たちが大切にしているのは「自分らしさと患者さんへの配慮の両立」。
- ・明るめの髪色程度ならば、そのまま髪を束ねたり、お団子にしたりして、スッキリまとめていただければ大丈夫です。
- ・もっと個性的な髪色/髪型の場合は、医療用キャップをかぶっていただきます。
※受付・医療事務メンバーは、制服と医療用キャップの組み合わせができないため、明るい茶色までとなっています。
ほんの少しの工夫で、あなたらしさと患者さんの安心感は、どちらも守れます。

2)ネイルも自由(職種基準あり)

歯科衛生士や歯科助手の求人でよく聞かれるのがネイルについてです。
当院では、社会人として常識的な範囲であればネイルは可能です。
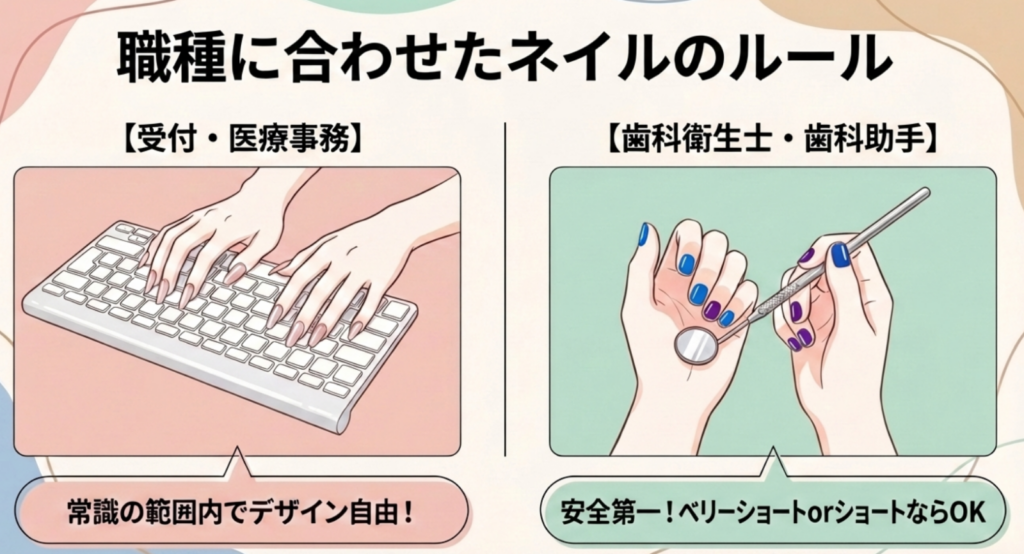
受付基準
受付メンバーや医療事務メンバーであれば、医療用手袋をつける作業がないため、社会人として常識的な範囲(ネイルチップならミディアムサイズまで)ならば、ぷっくりジェルネイルも、キラキラマグネットも、都会的なフレンチもOKです!
歯科衛生士・歯科助手基準
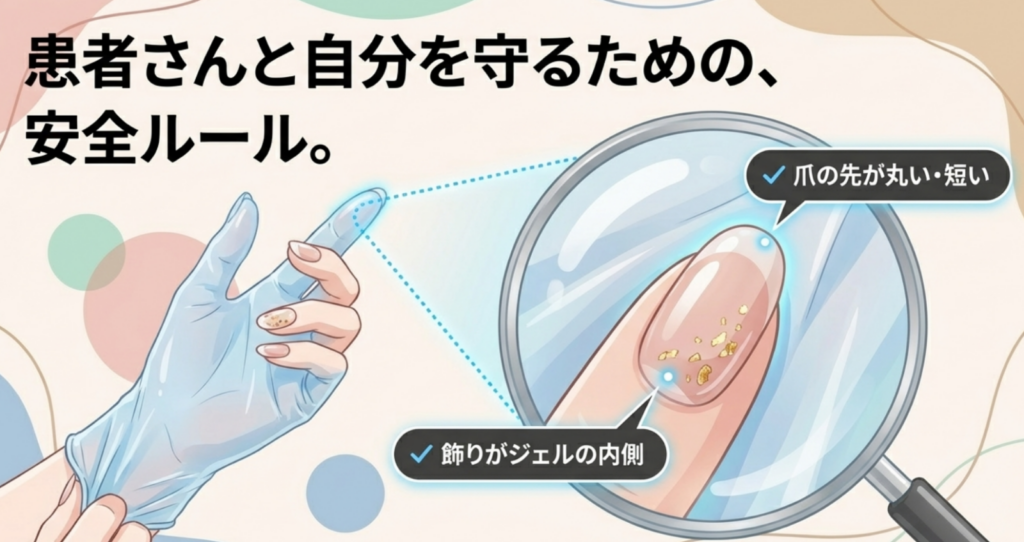
歯科衛生士や歯科助手の場合は、以下の基準を満たすことが必要です。
- ・手袋が破れない長さや形状であること
- ・衛生管理に支障がないこと
- ・担当作業が可能な長さであること
具体的には、ベリーショートまたはショートサイズのネイルチップの長さまでで、ネイルの外側に手袋が破れそうな突起や飾りがついていないものが対象です。
ジェルネイルの内側に飾りが入っているものはOKとしています。
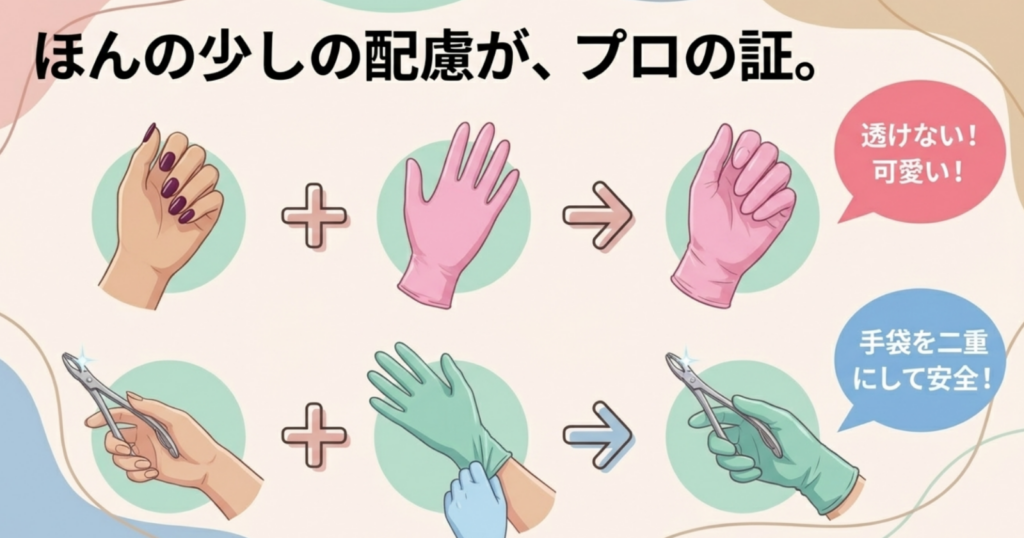
患者さんに医療従事者として信頼していただくため、そして自分と患者さんの健康を守るためにも、以下の運用を行っています。
- ・濃い色のネイルをしている場合は、カラーニトリル手袋を着用する
- ・滅菌業務の際は、手袋の上からゴム手袋を重ねて二重にする
ここでも大切にしているのは、「自分らしさと医療の両立」。
基準は、安心して働ける環境を守るためのガイドです。好きなスタイルをほんの少し調整するだけ。その小さな配慮が、チームの信頼や患者さんの安心につながります。
3)まとめ
いかがでしたか?
私たちが大切にしていきたいのは、
- ・自分らしさと患者さんへの配慮の両立
- ・自分らしさと医療の両立
ファッションが多様化したように、歯科医院の働き方も少しずつ変わっています。誰かに合わせすぎるのでもなく、自分だけを優先するのでもない。
みんなが心地よく働けて、患者さんも安心して通える歯科医院を、一緒につくっていきませんか。

ご見学だけでも歓迎しています。
ご興味を持ってくださった方は、ぜひ当院の採用サイトもご覧いただけるとうれしいです!
👉 採用サイトはこちら https://tsuboidental.com/recruiting/
最後までお読みいただき、ありがとうございました!
知覚過敏は市販薬で治る?歯科医が“本当に効果がある対策”を徹底解説
2025年12月22日
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
水道水が冷たくなってくる季節になると、毎年必ず増えるのが「歯がしみる」 というご相談です。
- ・冷たい水を口に含んだ瞬間にキーンと痛む
- ・歯ブラシが当たるだけでピリッとする
- ・歯がしみるので食事がつらい
こうした症状の多くは 「知覚過敏」 と呼ばれる状態です。
ドラッグストアには知覚過敏用の歯磨き粉が数多く並んでいるため、「市販薬で治る?」「歯医者に行くべき?」と迷われる患者さんが少なくありません。
この記事では、知覚過敏がなぜ起こるのか、どこまで市販薬で改善できるのか、そして歯科医院で行う“本当に効果のある治療”は何かを、臨床の視点から分かりやすく解説します。
1)知覚過敏とは?
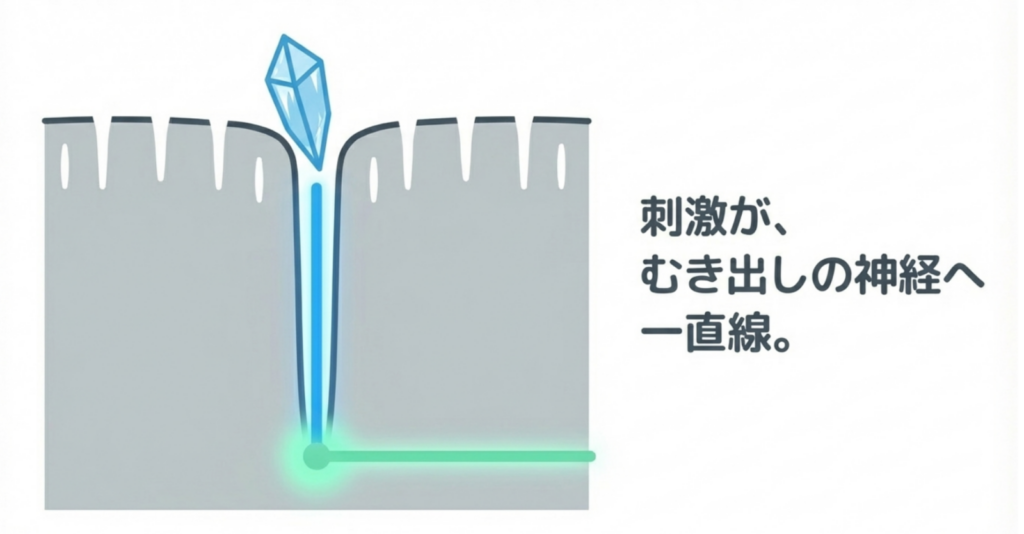
「象牙質が露出し、刺激が神経に伝わる状態」
正しくは「象牙質が露出し、象牙細管を通じて刺激が神経に到達する状態」です。
1-1)象牙質と象牙細管とは?
歯の内部には「象牙質」という層があり、その中に「象牙細管(ぞうげさいかん)」という無数の細い管が通っています。この管が歯髄(神経)とつながっています。
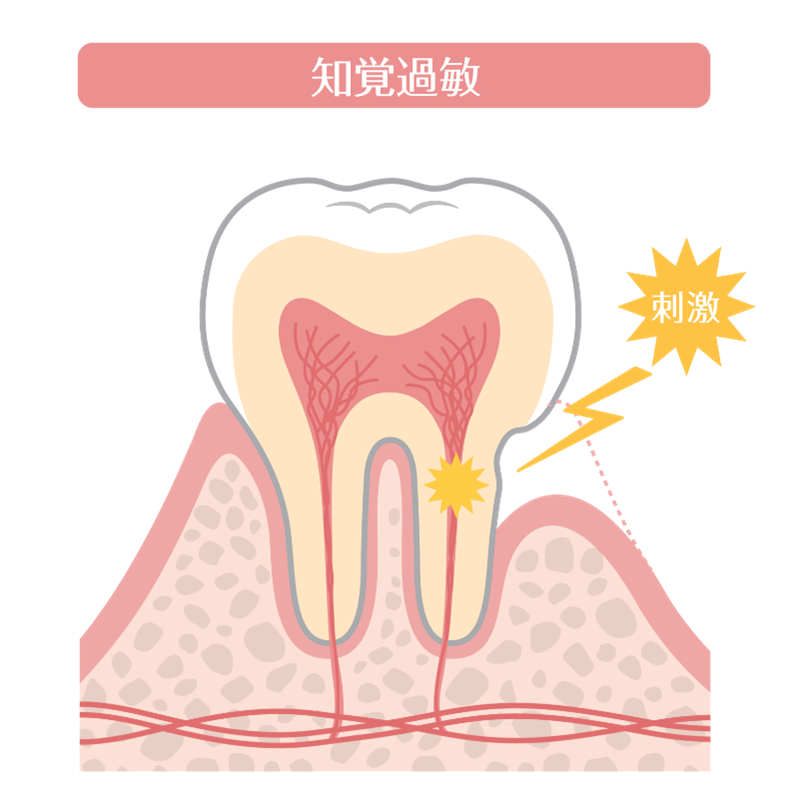
冷たい水・歯ブラシ・甘いものなどの刺激は、この細管を伝って神経に届くため、「キーン」とした痛みを感じます。
1-2)象牙質が露出する原因・しみる原因
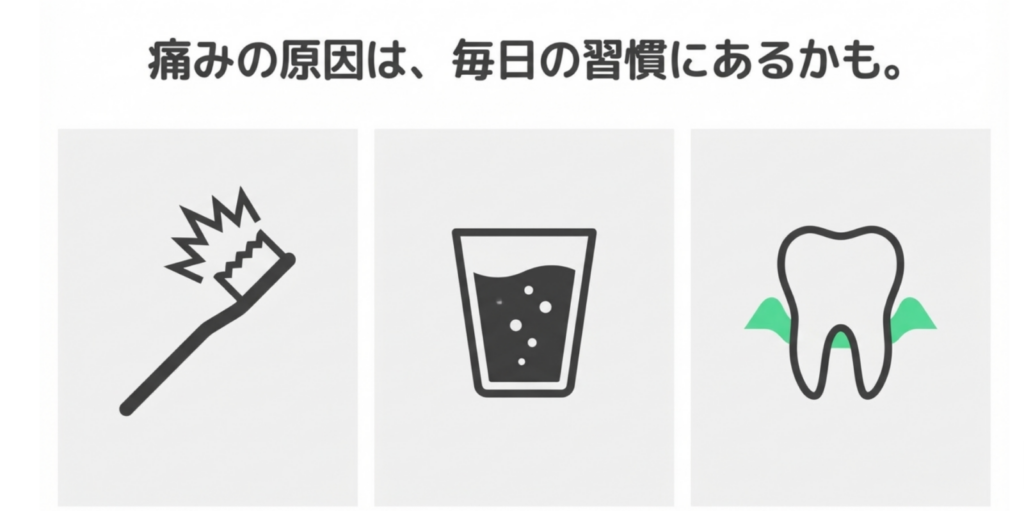
- ・強すぎるブラッシングによるエナメル質の摩耗
- ・酸性飲料によるエナメル質の溶解
- ・歯周病による歯肉退縮
- ・食いしばりによる摩耗
- ・ホワイトニング後の一時的な感受性亢進
- ・かぶせ物の段差・不適合
知覚過敏は、結果として象牙質が露出している状態であり、必ず背景に原因があります。
逆に言えば、背景となる原因を取り除くだけで改善するケースも少なくありません。
具体的には
- ・ブラッシング圧を適正化する(優しい力で丁寧に磨く、電動歯ブラシは特に注意)
- ・酸性飲料(水・牛乳・お茶・焼酎以外の多くの飲み物)を避ける、摂取頻度を少なくする
- ・歯周病の治療をする(進行させない)
- ・食いしばりに気を付ける、歯が摩耗しないようマウスピースを使用する
- ・ホワイトニングをお休みする
- ・かぶせ物の段差がある場合には、治療を行う
などです。
重要なのは、歯がしみる原因となっていることを取り除くことですから、何が原因か分からない場合は、歯科医院に相談してみることをおススメします。
2)市販薬で治る知覚過敏と治らない知覚過敏
ドラッグストアで手に入る知覚過敏ケア商品は、症状を和らげることはできますが、根本的に原因を治すものではありません。
2-1)市販薬に含まれる知覚過敏ケア成分
- ・硝酸カリウム:神経の興奮を抑える
- ・乳酸アルミニウム:象牙細管を“塞ぐ”
- ・フッ化物:エナメル質を強化する
市販薬は象牙細管の表面を少しずつ閉鎖し、2〜4週間で症状改善が期待できます。
ただし、知覚過敏の原因を治すものではないので、時間がある時に歯科医院で相談することをおススメします。
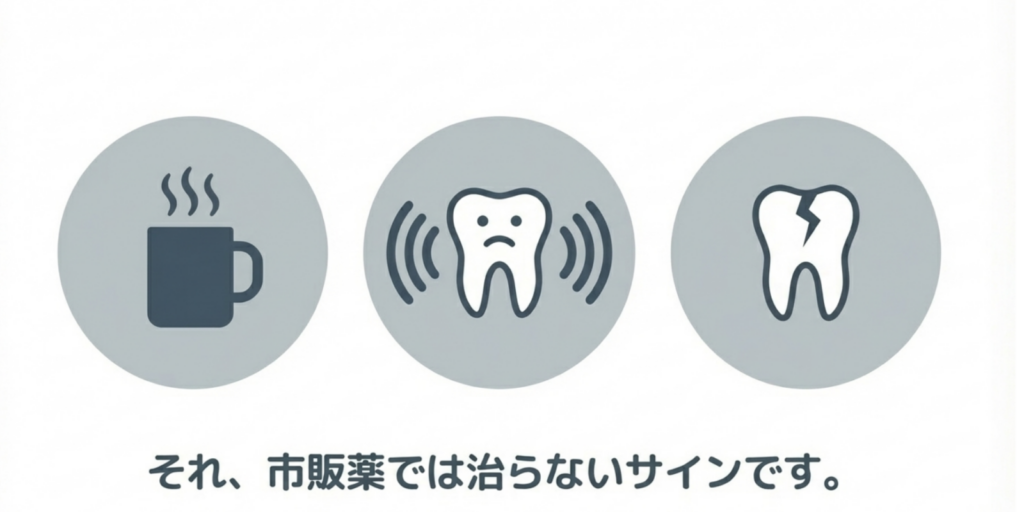
2-2)市販薬では治らないケース
以下に当てはまる場合、市販薬だけでは改善しません。
- ・温かいものでも痛む(神経の炎症)
- ・ズキズキ痛む(虫歯・神経の問題)
- ・噛むと響く(歯のヒビ)
- ・歯が欠けて象牙質が露出している
- ・楔状欠損(くさびじょうけっそん)がある
- ・かぶせ物や詰め物の段差・不適合
- ・歯周病による大きな歯肉退縮
こうした“構造的な問題”は、市販薬では対処できません。
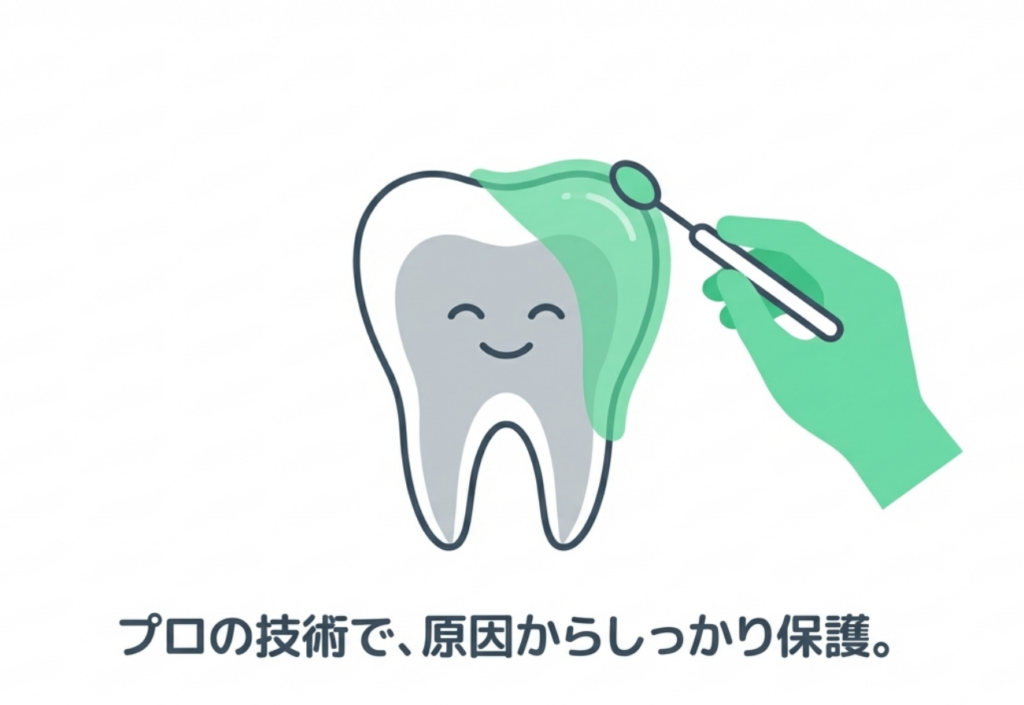
3)歯科医院で行う知覚過敏治療
ここからは、当院で実際に行う知覚過敏治療を原因別に紹介します。
3-1) コーティング剤による象牙質の封鎖(即効性が高い)
象牙細管の近くをレジン系のコーティング剤・ボンディング材で封鎖する方法です。
特徴
- ・その場で痛みが大幅に軽減することも多い
- ・1回で症状が改善する例も多い
- ・市販薬より即効性が高い
- ・歯に優しく、歯へのダメージが無い
象牙細管への刺激伝達がブロックされるため、非常に効果的な治療です。
3-2) レーザーによる象牙細管の閉鎖(即効性が高い)
レーザーを象牙質表面に照射し、熱によって象牙細管の表面を変性・縮小させて封鎖する方法です。
コーティング剤単独では効果が不十分な時に、追加処置として行うことが多いです。
特徴
- ・その場で痛みが大幅に軽減することも多い
- ・即効性が高い
- ・コーティング剤より効果が高く、コーティング剤と併用も可能
- ・熱によって歯の質をわずかに変性させるため、わずかに外来性色素が付きやすくなる
3-3)CR(コンポジットレジン)による楔状欠損の充填
知覚過敏が改善しない理由の中で特に多いのが「楔状欠損(くさびじょうけっそん)」です。
3‐3‐1)楔状欠損(くさびじょうけっそん)とは?
歯の付け根部分(歯頸部)がV字型に削れたり欠けたりした状態です。
原因
- ・長期間の横磨き
- ・食いしばりで応力が集中(アブフラクション)
- ・酸蝕症(さんしょくしょう:酸性の飲料を大量に飲む人がなりやすい)によるエナメル質の弱体化
楔状欠損(くさびじょうけっそん)では象牙質が大きく露出しているため、市販薬での改善はほぼ不可能です。
くさび状欠損についてはこちらのブログでくわしく説明しています。
https://tsuboidental.com/blogs/archives/7403
3‐3‐2) CR修復の特徴
- ・欠けた部分をレジンで補うため、象牙細管を完全に封鎖できる
- ・見た目が自然で効果が高い
- ・一度の治療でしみにくさが改善
- ・再発率が低い
- ・CRは経年劣化しやすいため、劣化していないかどうか定期チェックが必要
- ・CRは経年劣化で変色しやすい
CRの最大の短所は「経年劣化しやすい材料である」ことです。そのためCRで欠損部を補わなくても大丈夫な程度の、小さな楔状欠損ならばコーティング剤やレーザーのみで済ますこともあります。
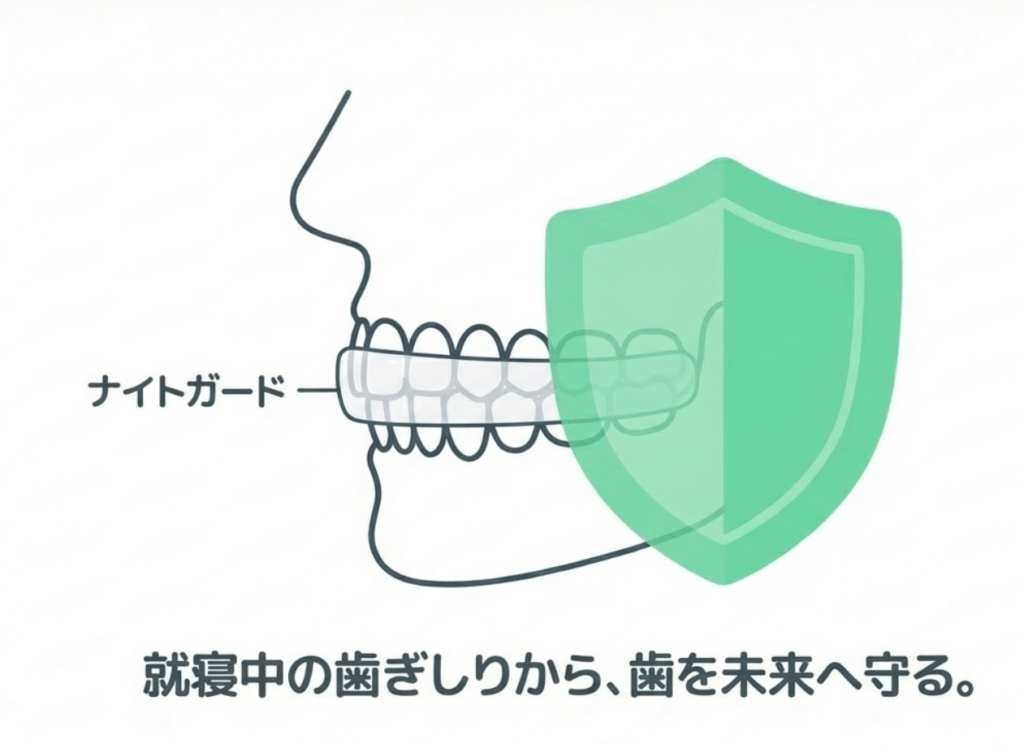
3-4) 食いしばり・歯ぎしりがある場合はナイトガードの使用も
食いしばりや歯ぎしりは知覚過敏の隠れた大原因です。
ナイトガードのメリット
- ・歯の摩耗(まもう:すり減り)を防ぐ
- ・楔状欠損(くさびじょうけっそん)の進行を抑える
- ・歯への負担を大幅に軽減
- ・保険適用で安価(約5,000円前後)
就寝中の癖は自分では止められないため、ナイトガードが最も確実です。
4)今日からできる「知覚過敏予防」
前述の「象牙質が露出する原因・しみる原因」を避ける他に「安静にする」ことも大切です。
冷水うがいや氷入りの飲み物を控え、歯磨きもぬるま湯で行なってみてください。
「しみる」というのは、軽度の炎症を起こした状態です。
想像してみてください
- 蚊に刺された部分を掻くと、もっと痒くなる(炎症が増悪する)
- 捻挫した足で運動すると、もっと痛くなる(炎症が増悪する)
歯の神経も同じなのです。
- しみる歯に氷水を当てると、もっとしみるようになる(炎症が増悪する)
しみる歯には強い刺激を与えずに、なるべく安静に過ごしていただくと、より早く症状が楽になることが多いです。
5)軽度であれば自然治癒することもある
象牙質が口腔内に露出しても、唾液が象牙細管を閉鎖する働きをしますので、知覚過敏は軽度であれば自然に治癒することもあります。
しかし、中等度~重度であればなかなか治癒しませんし、その間は毎日の食事が辛くなってしまいます。
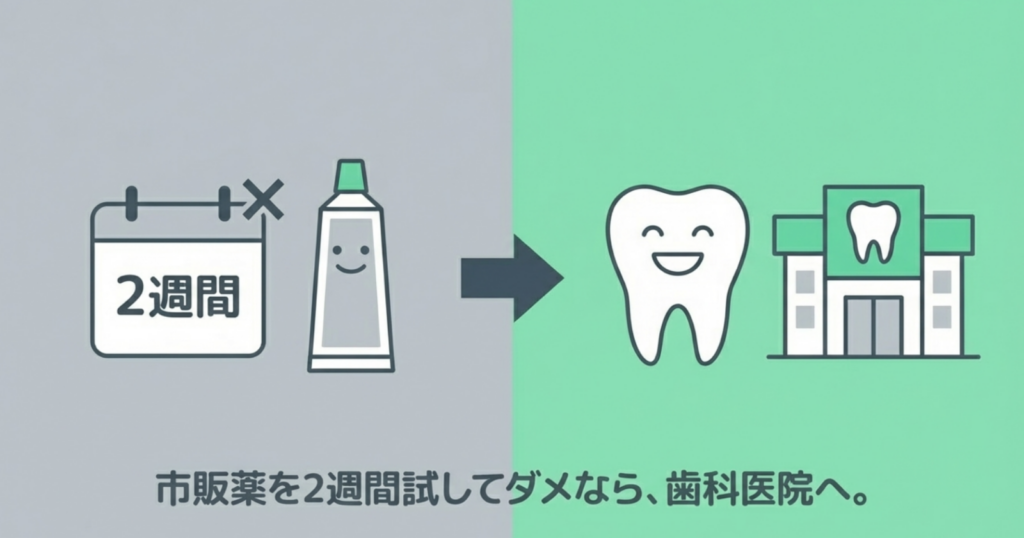
我慢しなくても、1回で多くの方が症状改善する方法(コーティング剤やレーザーなど)もあるので、まずは正しい診断と適切な治療を行うために、歯科医院にご相談ください。
また、歯科医院になかなか受診できないために市販薬を使う場合も、2週間を超えて継続使用しても効果がない場合は歯科受診をお考えください。
ただの知覚過敏ではなく他の疾患が隠れている場合があるためです。
6)まとめ
いかがでしたか?
- ・知覚過敏は象牙質露出が原因で、背景要因の除去が重要です。
- ・市販薬は症状緩和までと思ってください。原因治療は歯科医院で行いましょう。
- ・歯科医院では、コーティングやレーザー治療など即効性のある治療が可能です。
- ・忙しくて歯科医院に受診出来ない場合でも、市販薬を使用して2週間しても症状が緩和しない場合は歯科受診をご検討ください。
最後までお読みくださり、ありがとうございました!
ブランクがあっても安心!歯科衛生士の復帰とキャリアアップが叶う職場とは?
2025年11月29日
出産、育児、転勤……生活の変化で歯科衛生士の仕事から離れることは誰にでも起こり得ます。
「復帰したいけれど、自分の技術で大丈夫かな?」と不安に感じる方も多いのではないでしょうか。
実は、ブランク後のキャリアアップは“どこから再スタートするか”で大きく変わります。
こんにちは、医療法人つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
この記事では、復帰歯科衛生士さんに向いているキャリアパスについて、当院の支援方針も交えてまとめました。
復帰を考えている方や、ブランクがあるわけではないけれども給与アップを目指しての転職などで不安を感じている歯科衛生士の方に、ぜひ最後までお読みいただけたら嬉しいです。
▼▼▼この記事の概要を図解化▼▼▼
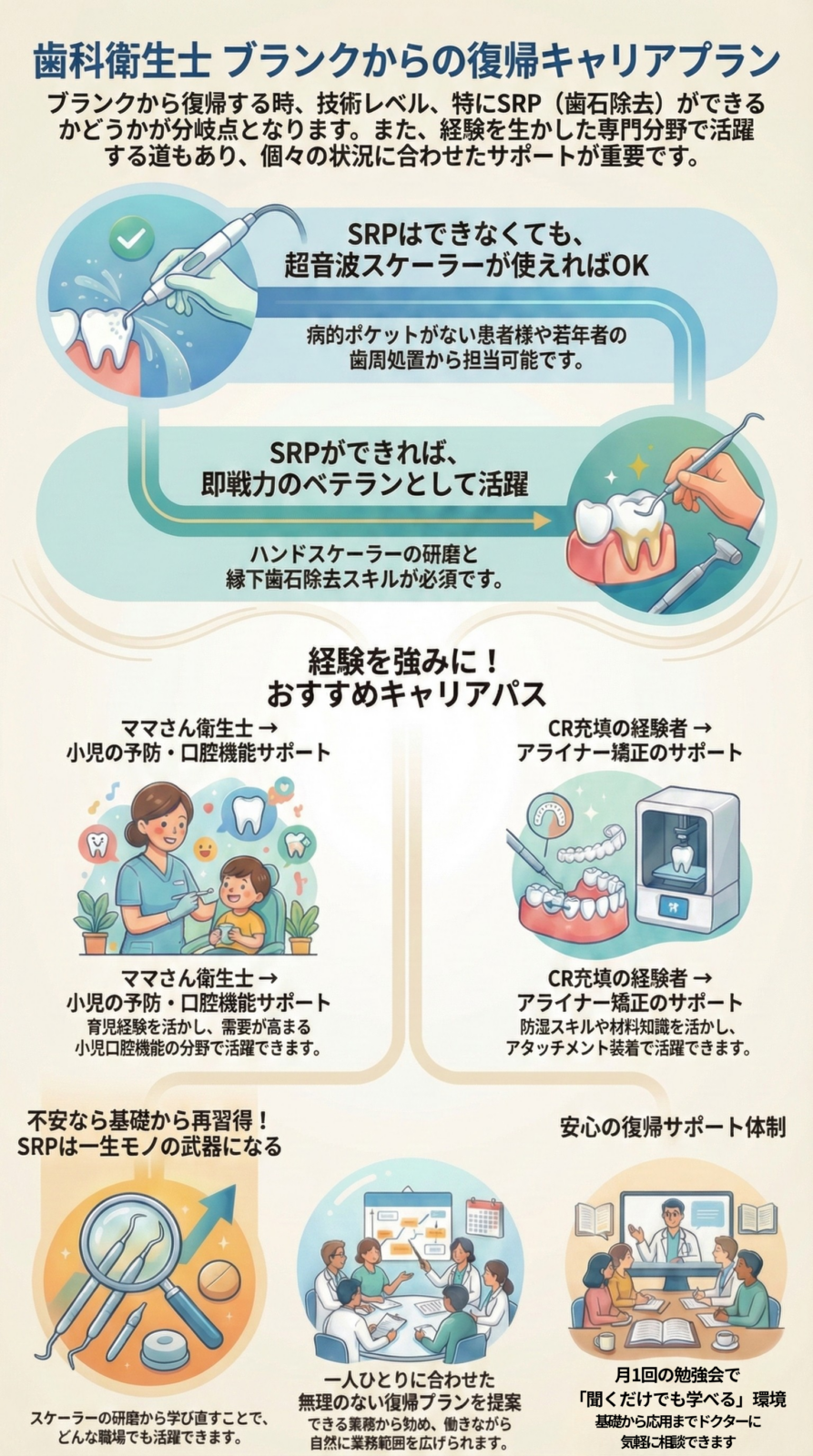
1)復帰後のキャリア形成は「SRP」が分岐点
ブランクから復帰する際、もっとも大きなポイントとなるのが SRP(スケーリング・ルートプレーニング) の技術です。

◆ SRPは出来ないが、超音波での縁上歯石除去やデブライトメントは出来る
- 超音波スケーラーで適切にデブライトメントができる
- 縁上歯石+縁下歯石を2〜3mm程度まで除去できる
このレベルの技術がすでにある方は、復帰直後から「病的な歯周ポケットが無い方」「若年者」の歯周処置が可能です。
重症歯周病患者でも、初診ではまずは縁上歯石と浅いポケット部分の歯石除去のみをクリーニングするため(いきなり深いポケットの底はアクセスが出来ない/無理にアクセスすると痛い)、担当可能なことも。
難易度の低い症例を経験しながら、徐々に対応できる症例を増やしていきましょう。
◆ SRPができる:ベテランとして即戦力に!
- ハンドスケーラーの研磨ができる
- ハンドスケーラーで縁下歯石の除去ができる
縁下歯石の除去といっても、PPT4~5㎜の隣接面なのか、分岐部病変なのか、難易度は千差万別。
ポケットが深い場合は、主治医に相談の上、CTを撮影して骨の状態を把握してからSRPを行うこともあります。
以前は10枚法デンタル撮影で骨の状態を確認しながらSRPをすることが主流でしたが、現在は10枚法デンタルより精緻に骨の状態を確認できる歯科用CTも、歯周治療の強力なツールとして選択可能です。
◆◆コラム◆◆ DHカンファレンス

当院では治療方針については、随時主治医と相談しながら進めていきますが、月に1回のDHカンファレンスで、治療方針や診療上の疑問をみんなでシェアして学ぶ場を設けています。
診療から自分で疑問点を見つけてきて、歯科医師に質問し、フィードバックを受けるのは大変勉強になりますが、
- 「自分からは疑問や質問は出すのが苦手」
- 「忙しそうなドクターに話しかけて良いタイミングが分からない」
という、入職したての歯科衛生士さんには、ちょっぴりハードルが高め。
そこで、DHみんなでドクターに出す質問を決めて、院長を含む3~4人のドクターが質問に答えたり、ディスカッションしたりするDHカンファレンスは「まだ自分からは疑問や質問は出せない」という歯科衛生士さんにも「聞くだけで勉強になる」と大好評です。
CTの読影法のような基礎的な内容から、インプラント周囲炎のメンテナンス、咬合力のコントロールなど、ちょっとアドバンスな内容まで幅広い話題が取り扱われますので、ご興味のある歯科衛生士さんはぜひお問い合わせください。
復帰は考えていないけれど、勉強会だけ参加したい、という方も大歓迎です!
2)SRPに自信がない場合:基礎を取り戻すことが最優先
「しばらく触っていないので不安…」「そもそも学び直したい」という方も、まったく問題ありません。
まずは基本の再習得からスタートしていきましょう。
◆ 再習得のステップ
- ハンドスケーラーをきちんと研げるようになる
- 刃の構造を理解する
- 実際に操作して感覚を取り戻す
特に、第二子出産や転勤で再ブランクが生じる可能性がある方こそ、SRP技術を確実にしておくと安心です。
どんな職場でも柔軟に働ける大きな武器になります。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

3)ママさん歯科衛生士に向いているキャリアも
出産・育児経験は歯科衛生士として大きな強みになります。おすすめの分野はこちら。
◆ 小児の予防と口腔機能のサポート
- 子どもの虫歯予防
- 小児口腔機能発達不全症へのアプローチ
- 「お口ポカン」への機能トレーニング
- 妊婦さんやママへの口腔ケア指導
現代では、お口ポカンのお子さんが半数ともいわれるほど。
機能面の支援ができる歯科衛生士の需要は非常に高まっています。
「まだ経験がなくて不安…」という方も、働きながら学べる環境であれば、ご自身の育児にも役立ち、経験がそのまま仕事にも活かせます。
◆◆コラム◆◆ MFTスクール
当院には、子どもの口腔機能の発達を専門的にサポートする「MFTスクール」があります。
専任の保育士が子どもの姿勢や呼吸、口腔機能をチェックし、習い事として受けられる有料レッスンを行っています(※保険診療ではありません)。
歯科衛生士がこのMFTスクールのレッスンを担当することはありませんが、日々の診療では小児口腔機能発達不全症への保険指導を行います。そのため、専任保育士やMFTスクールで扱っている内容を横で学べる機会が多く、
- 姿勢の指導
- 口腔機能トレーニング
- 遊び感覚で継続できる小児トレーニングの組み立て方
などを、日常の業務の中で自然と吸収していける環境です。
「子どもの成長を支えたい」「育児経験を活かしたい」というママ歯科衛生士さんにとって、学びながら専門性を広げられる魅力的なフィールドになっています。

4)前職でCR充填をしていた方に向いているキャリア
以前の職場で CR充填 を行っていた歯科衛生士さんには、アライナー矯正のアタッチメント装着業務にも適性があります。
当院では
- 歯を削った後のCR充填: 歯科医師のみの業務(絶対的歯科医行為:歯科医師のみが行う医療行為)
- 削らない歯へのアタッチメント装着: 歯科衛生士が担当可能(相対的歯科医行為:歯科医師の指導の下、歯科衛生士が行う医療行為)
としています。
[参考リンク:歯科医師と歯科衛生士の業務範囲って、どうちがうの?]
ですから、ドクターが形成した歯にCRを充填していただくことは、当院ではありません。しかし、CR充填スキルから得た確実な防湿やCRという材料の特性を理解していることは、アライナー矯正におけるアタッチメント装着作業に非常に役立ちます。
復帰後の新たなキャリアとして矯正領域に進むのも、非常に有望な道です。
5)一人ひとりに合わせた「復帰プラン」が大切
ブランクの長さ、家庭の事情、これからの働き方——復帰歯科衛生士さんの状況は人それぞれです。
当院では、
- できる業務からスタートできる
- 働きながら自然に業務範囲を広げられる
- 慣れた業務を深めつつキャリアアップできる
- 個人ごとに復帰プランを考える
そんな「無理なく成長できる働き方」をサポートしています。

7)まとめ
ブランクがあっても、技術があっても不安があっても、必ず再スタートできます。
SRPを軸にしたキャリア形成、小児・マタニティ支援、アライナー矯正など、復帰後の道は多彩です。
「もう一度、歯科衛生士として輝きたい」
そんな思いを、私たちは全力で応援します。
➤ 当院では、医院見学を随時受け付けています。
教育カリキュラムやキャリア支援の仕組みを、ぜひ実際に見て・感じてください。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

歯科衛生士の長期キャリア形成 ~生涯現役で働けて、生涯賃金を高くする~
2025年10月28日
これからの歯科衛生士の長期キャリア形成とは?
~生涯現役で働けて、生涯賃金を高くする方法~
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
前回、前々回に続き、今回も歯科衛生士についての話題です。
あなたは衛生士学校を卒業して、歯科衛生士として歯科医院のフロアに立つ日がきたとします。
その時どういったことを考えるでしょうか?
- タイパよく、早くスキルアップしたい
- 早く中堅/ベテランと呼ばれる実力を身に着けたい
- 歯科衛生士の業務を早く「一通りできるように」なりたい
- 専門歯科衛生士の資格取得をしたい
- 矯正治療に興味がある
- スキルアップによって早く昇給したい
- あれもこれもと同時に考えるのが苦手なので、スキルアップを急かされたくない。じっくり取り組みたい
- 得意なことと苦手なことがハッキリしているので、得意を伸ばす教育をしてほしい
- 自分が何に興味があるか、まだ分からないので、いろいろなことを経験したい
社会人デビューしたての歯科衛生士さんは、どなたも不安と期待を胸に、これからのキャリア形成についてさまざまな希望を持っていると思います。

今回は「歯科衛生士の長期キャリア形成」についてお話します!
前回の記事:
進路に迷う人に歯科衛生士をおススメしたい。求人倍率23倍!就職に困らない国家資格
歯科衛生士に向くのはどんな人?どうやってなるの?
1)歯科衛生士の初期キャリア形成
歯科衛生士としての最初の職場選びは、キャリアの出発点としてとても重要です。
特にポイントとなるのは、教育体制の充実度と、自分の個性や学びのスタイルに合う職場かどうかです。
1-1) カリキュラムやスキルマップが整備されているか
新人のうちは、どれだけ体系的に学べるかが重要です。
カリキュラムやスキルマップが整っている職場であれば、
「何を」「いつまでに」「どこまで」
習得すれば良いのかが明確で、効率よくステップアップできます。
先輩たちのたどったスキルアップの道をたどることで、働きながら自然と成長することができます。
1-2) 自分の個性や志向に合う職場を選ぶ
歯科衛生士といっても、学び方のスタイルや目指す方向性は人それぞれです。
- タイパ(タイムパフォーマンス)よくどんどんスキルアップしたい人
- スキルアップを急かされるのは苦手で、焦らずじっくり学びたい人
この2タイプの人が同じ新人教育を受けてしまうと、「物足りない」あるいは「圧が強くてしんどい」と感じてしまうでしょう。
また、キャリア形成の志向性にしても、人によって異なります。
- 矯正や小児など興味のある特定分野を先に習熟したい人
- 歯科衛生士のコア業務である歯周病治療と口腔疾患予防をまずは習得したい人
- 診療介助などを通してまずは幅広く歯科知識を身に着けてから、特定分野を深めていきたい人
- 志向性は特にないが、難易度の低い業務からゆっくり広げていきたい人
学校教育とは異なり、職場での教育は、その人の適正に合わせた個別指導がメインになります。
せっかくの個別指導なのですから「その人に合わせたペースで教育してくれる環境」が理想です。
同期がいた方が仕事は楽しいことが多いのですが、同期入職のメンバーが数が多い場合は
「新人教育は個別に進度を調整して指導してもらえるか」
「基本カリキュラムとは別に、必要があれば自分専用のカリキュラムを組んでもらえるか」
などは確認してみても良いかもしれませんね。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

2)自分の「キャリアの中核」にしたいことから、キャリア形成を考える
歯科衛生士のスキルと、
そのスキル習得からキャリアをスタートさせるメリット・デメリットをまとめました。
2-1)診療介助業務(一般歯科)
| 業務 |
歯科医師の診療介助や、仮封/TECなどの相対的歯科医行為を含む医療行為 |
| メリット |
歯科治療の全体像を理解できる。将来的にオールラウンダーとして大器晩成できる。 |
| デメリット |
覚える量が膨大で、一通りの診療介助を覚えるだけで3~6か月かかることも。歯周病治療などの他業務に着手できるまでに時間がかかる。
歯周病治療(SRP)のスキルがなければ、ベテランとして遇されないため下積みが長くなる。 |
診療支援領域からキャリアをスタートさせる場合
診療領域(歯周病治療の学び)からキャリアをスタートさせるよりも、診療支援領域(診療介助など)からのスタートは、立ち上がりはゆっくりになります。
メリットとしては、一つの職場に長く勤務していく中で、やがて幅広い知識と経験が繋がっていき、あなたをオールラウンダーとして輝かせます。最初の職場に、5年以上在籍すると決めている人は、診療支援領域から始めるのも良いと思います。
4年を超えたあたりから、歯周病治療、虫歯治療、口腔機能改善治療などのさまざまな知識がどんどんつながりだして、歯科診療の奥深さを体感することができます。
デメリットとしては、歯周病の長期症例などを手掛けたい場合は、遠回りとなってしまう側面があります。
また、診療介助・支援領域は、歯科医院によってやり方が違うことが多いです。
歯科医師の得意な治療や、院内機器などの設備、歯科技工士が常駐かどうかで、診療支援の内容は変わってきます。
パートナーの転勤などで、引越し先通勤圏内の歯科医院に転職したい時など、せっかく培った知識ですが、他院でそのままは通用しないという点があることも事実です。
バキューム技術などの習得に時間のかかるスキルがあると、職場や歯科医師から感謝されることは多いです。
しかし歯科衛生士としての待遇がアップするケースは稀です。
理由としては、バキューム技術が高いことは歯科医師の診療を安全にスムーズにしてくれます。
患者さんから「あの先生、治療うまいね」と歯科医師が褒められます。
しかし歯科医師の診療報酬は、それによって大幅に増えるということはありません。
給与の原資となる診療報酬が変わらなければ、給与も上がりにくいという理屈です。
一方、SRPなどの高度な歯周病治療が担当できることは、そのまま診療可能な患者さんの数を増やすことにつながります。
よって診療報酬アップ、ひいては待遇アップにつながります。
以上により、転職時などで、歯周病治療(特にSRP)のスキルを磨いていなければ「ベテラン」としての待遇を得られない可能性がある点は、要注意です。
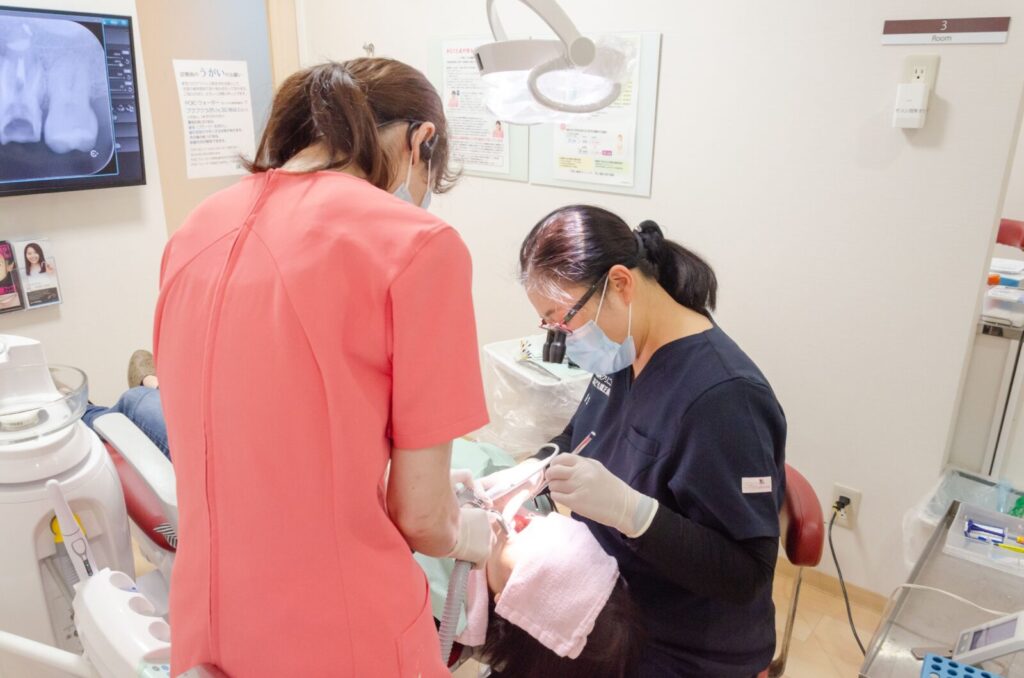
2-2)歯周病の治療/予防業務
| 業務 |
歯科医師の指導の下、口腔衛生業務や予防業務を行う。スケーリング、SRP、歯磨き指導、歯周病検査、口腔内写真撮影、PMTCなど |
| メリット |
自分の治療枠で患者さんを診療するため、昇給につながりやすい。自分のスキルで直接患者さんの役に立てるため、やりがいがある。この領域のスキルがあれば、どの歯科医院でも「ベテラン」として遇される。 |
| デメリット |
先に歯周病についてのスキルと知識を深めていくため、歯科治療全般についての理解が遅れる。 |
歯周病治療領域からキャリアをスタートさせる場合
矯正専門院や小児歯科専門院を除いて、多くの歯科医院においてベテラン歯科衛生士に求められる必須スキルとしてSRP(スケーリング・ルートプレーニング)があります。
たとえキャリアが長くても「ハンドスケーラーを研いだことがない」「分岐部のSRPをやったことがない」という状態では、ベテランとは見なされません。
出産や転居などキャリアの中断を経ても、
SRPは一通りできます
インプラントのメンテも担当していました
と言えるだけで、ほとんどの歯科医院で“即戦力のベテラン”の待遇が用意されます。
また、SRPは医院によって、やり方や道具の差が小さく、ほぼそのまま通用するというのも強みの一つです。
使い慣れたこだわりの道具があったとしても、SRPの器具・道具はほとんど消耗品であるため、ベテランであれば個人管理の道具として購入してもらえることも。
最近は、先にこうした(昇給や生涯のスキルとして重要性が高い)領域のスキルを身に着けてから、他の領域をマスターすることを希望される歯科衛生士さんが多いように感じています。
特に、若いうちに結婚・出産を希望されている衛生士さんは、歯周病領域のスキルをまず身につけることをおすすめします。
出産前と比べると、出産後に子育てをしながら練習や学びに時間を取ることは、思っている以上に大変です。
時間があるうちにマスターしておくと、余裕をもって子育てと仕事を両立できます。
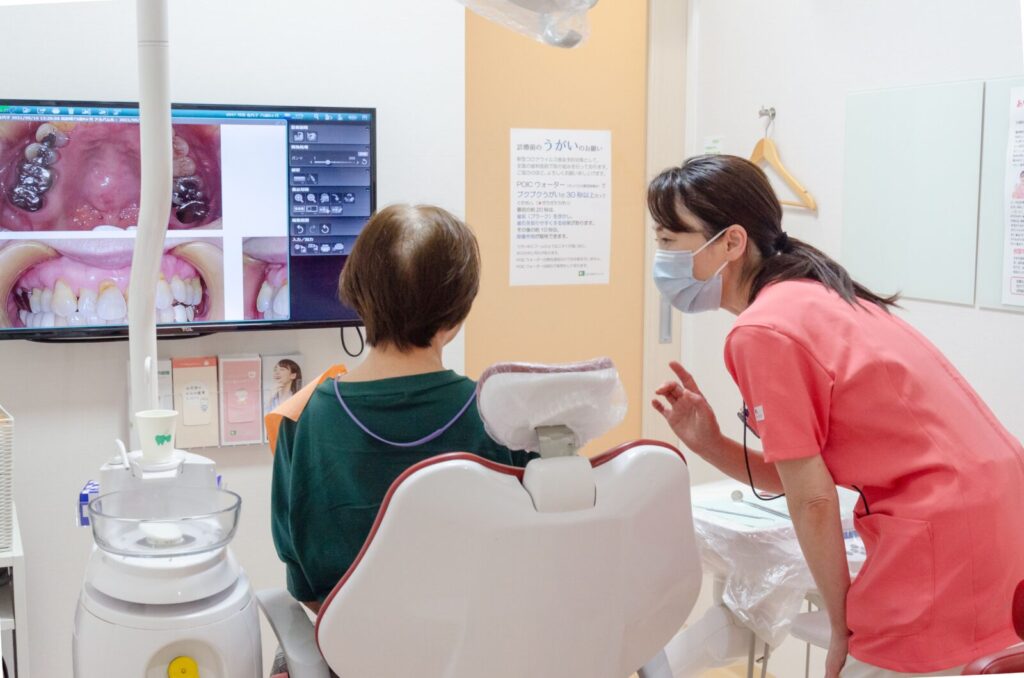
2-3)矯正歯科・小児矯正歯科業務
| 業務 |
歯科医師の指導の下、矯正検査・資料採得、マウスピース矯正のアタッチメント装着や患者指導、口腔衛生指導など |
| メリット |
矯正治療に興味がある歯科衛生士さんには、とてもやりがいがある。矯正という自費治療を担当するため、生産性が高い。 |
| デメリット |
診療介助や歯周病治療といったメジャーな業務よりも矯正というニッチ領域から深めていくため、歯科治療全般についての理解が遅れる。 |
一昔前は、歯科衛生士さんの最初に習得するスキルに「矯正」というと、「もし転職などのイベントがあった時に(一般的な歯科衛生士業務ができずに)苦労するので止めた方が良いよ…」とアドバイスしたものです。
しかし今は、マウスピース矯正が広く普及したため、転職に不利ではなくなった印象です。
「矯正治療が大好きで、人が綺麗になるお手伝いをするのが何よりも好き!」という人は、ここから初めるもの悪くないと思います。
ただ、メジャーな歯科疾患(齲蝕、歯周病、口腔機能)を後回しに、先にニッチ領域からキャリアをスタートさせてしまうと、口腔疾患の全体像を診るよりも先に「アタッチメント装着」「3Dスキャナでのスキャン」といった技術面ばかりに気持ちがいってしまわないかな…?とも感じます。
国語(現代文)を勉強せずに、漢文を勉強するみたいなイメージです。
個人的には、基礎となる口腔疾患の全体像についての知識をある程度身に着けてから、矯正にも領域を広げた方が、理解しやすいのではないかな?と感じています。

2-4)小児歯科/障害者歯科の診療介助と安全管理業務
| 業務 |
非協力児や低年齢児、発達障害児などの診療介助と抑制、安全管理など |
| メリット |
小児歯科治療・障害者歯科治療の理解や、ハイリスク患者の安全管理などについての理解が深まる |
| デメリット |
抑制診療の抑制役になる場合は、自分の体を故障させないよう十分な注意が必要。診療支援から始めるため、下積みが長くなる。 |
実は、社会的には非常に求められている業務ではあります。
現在は「虫歯がない子ども」と「虫歯が多くて口腔崩壊している子ども」に二極化していると言われています。
泣いて暴れる低年齢児や非協力児、発達障害児を治療できる歯科医院は多くありません。
一方で保護者は「わが子は大暴れしますが、安全に虫歯を治療して欲しい。遠くの大学病院に通院するのは大変なので、ここでしてください」と希望されることがほとんどです。
日本小児歯科学会は日本小児歯科学会における身体拘束下での歯科治療に関する基本的考え方として、身体抑制下に歯科治療を行う手順に
「抑制具(レストレーナー®やタオル等)を使用する必要性を担当医およびその他 1 名以上の歯科医師または歯科衛生士等複数の医療従事者が認める」
「抑制具で抑制する際には、術者だけでなく必ず補助者の歯科医師または歯科衛生士が介助を行い、さらに生体モニター(心拍数、SpO2:血中酸素飽和度の把握するため)を装着して患者の安全を見守る」
としており、歯科衛生士さんは抑制診療で重要な役割を果たしています。
とはいえ、私は抑制治療は既に時代にマッチしないと考えています。
抑制治療は術者の体への負荷がとても高く、また上記提言がなされるほどには「患者側のリスクも高い」からです。
私自身、広島大学小児歯科に9年間所属していましたが、抑制治療によって頸椎ヘルニアを患い、手術やリハビリをきっかけに医局を離れた過去があります。術後3ヶ月下をむくことすらできず、小児歯科ではなく一般歯科に転向し、歯科医師として診療に復帰するまで1年かかりました。
私以外にも頸椎や腰椎のヘルニアなどを起こす女性スタッフは多かったです。
患者さんの虫歯のために、全身麻酔での治療という代替法がある状況で、歯科医師や歯科衛生士が自分の健康や職業生命を犠牲にしてまで治療することは、あらたに病気の人を増やし、納税者を減らすことにつながります。
勤労者人口がどんどん減少している今の日本には合わないと思います。
ここまでをまとめると、
歯科医師・歯科衛生士や介助スタッフの健康を犠牲にしながら、万一の事故に備えつつ治療するよりも、全身麻酔など安全管理に万全の環境を作れる病院で治療した方が、お子さんにとっても負荷は小さいです。
そして、町のかかりつけ歯科医院では、そもそも抑制治療が不要になるように、予防歯科に力を入れるべきだと思っています。
当院では
「トレーニングで協力できるようになる」
「絵カードなど子供が理解できる形で治療を進める」
「笑気治療で上手に治療を受けられる」
ように、低年齢児・非協力児・発達障害児の治療に力を尽くしています。
トレーニングも笑気治療も効かない場合は、患者さんとスタッフ両方の安全のために、大学病院にご紹介させていただいております。
ここまでお話ししてきた内容で、一般的なキャリアの始め方は、2-1)診療介助 もしくは 2-2)歯周病治療・予防管理 かなと思います。

3)やっぱり、お給料も大事!昇給しやすいスキルの獲得から、キャリア形成を考える
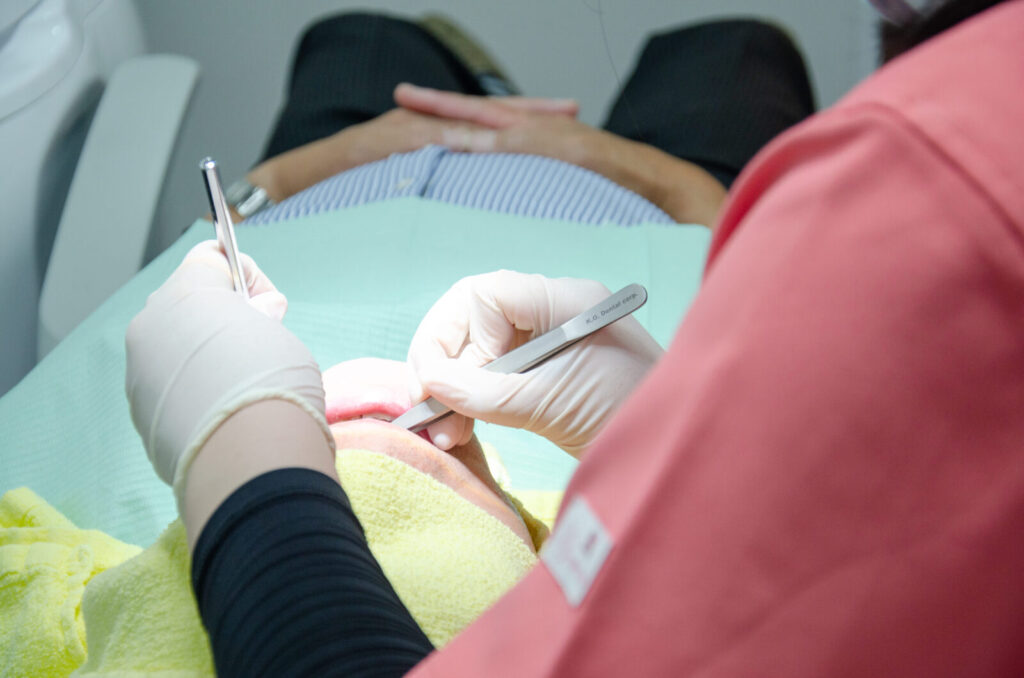
3-1) 最初は歯科衛生士のコア業務 SRPから
多くの歯科医院でベテラン歯科衛生士に求められる必須スキルは「SRP(スケーリング・ルートプレーニング)」です。
SRPが出来なければ、小児や青年層の、歯周病がほとんどない患者さん(超音波スケーリングのみで事足りる患者さん)しか、予約を取ることができません。
小児や青年層は、平日夕方と土曜日に予約が集中しがちです。
つまり、SRPができない衛生士さんの場合、平日の午前からお昼前後は予約がスマスカになりやすいのです。
その空き枠の時間に、診療介助をして歯科治療の全体像を学んだり、先輩の治療を見学したり、ドクターの治療枠で歯磨き指導を行ったり、担当する予定の患者さんのカルテを確認したり…というのが、従来の新卒歯科衛生士さんの一般的な職場トレーニングです。
歯科の全体像を理解しながら、出来ることを増やしていく…という良い方法ではあるのですが、「予約がスカスカ」な時間帯は時給は発生していますが原資となる診療報酬が発生していないので、どうしてもその分、昇給は遅くなってしまいます。
SRPがおおむねできるようになれば、その分、予約枠が早く埋まるようになります。
それは医院の収入に直結しますから、昇給につながります。
当院の場合では、まず歯周病治療や予防管理などの歯科衛生士のコア業務からキャリアを積み、昇給後に徐々に領域を広げていくことを希望される歯科衛生士さんが多いです。
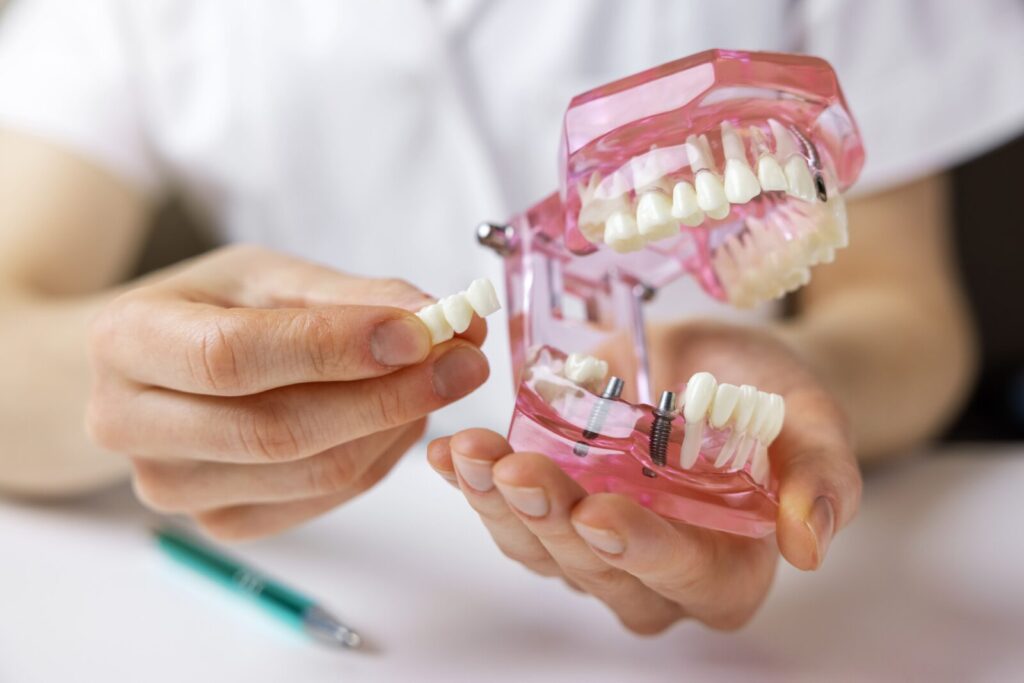
3-2) 次にはインプラント周囲粘膜炎・インプラント周囲炎
歯周病の治療・予防を深めていく先にあるのが、インプラント周囲粘膜炎・インプラント周囲炎。
天然歯とはまた異なる難しさがある領域です。
インプラント専用の清掃器具、エアフローなどを使いこなす必要があります。
また、BOPの見方や適正プロービング圧など、天然歯と少しずつ異なるので慣れが必要です。
歯科医師と連携して、インプラント周囲の炎症の治癒・予防を目指します。
インプラントを行う医院では、インプラントを経験した患者さんに定期的なプロケアを強く推奨しています。
患者さんも「インプラントに何かあったら嫌だ」という思いから、熱心に通院されることが多いので、歯周病定期管理患者数にしめるインプラント患者数は少なくありません。
「インプラント患者さんも含めた、全患者さんの歯周病処置ができる」と、予約枠が余ることなくなり、むしろ順番待ちになることも。
これも診療報酬アップにつながるため、評価が給与に反映されやすいです。
3-3) アドバンスとして小児口腔機能発達不全症・口腔機能低下症
これも歯科の定期治療のアドバンスな内容になります。
小児口腔機能発達不全症に早期に気づき、トレーニングを経て改善できると、出っ歯や開咬などの歯列不正を予防出来たり、口呼吸や小児の不眠を改善できたりします。
高齢者の口腔機能低下症に対し適切なトレーニングを提案でき、症状を改善できると、寝たきりになる確率をうんと下げることができます。
どちらも歯科医院以外では案内されることが少なく、また指導できるようになるための勉強量もそれなりに必要となるため、取り組んでいない歯科医院も少なくありません。
当院は勤務時間内に勉強会などの勉強の機会をもうけていますし、ビデオ学習ツールやテキストなども準備していますが、ある程度本人が能動的に勉強しないと臨床では身につきにくい領域です。
SRPを習得した後のアドバンスにおススメです。
3-4) 矯正治療ができる歯科衛生士はレア
「矯正治療ができる」といっても、診断したりワイヤーを曲げたりするわけではありません。
・矯正治療に先立って行う検査(顔貌や口腔の写真撮影・矯正用レントゲンの位置づけ・3Dスキャナによる口腔内のスキャンなど)
・各種データをマウスピース矯正会社にサイトに登録し、次回予約までに必要なデータのやり取り済ますよう管理する
・歯にアタッチメント/ボタンなどを装着する
・アライナーやエラスティックゴムの使用方法を指導する
など、主にアライナー矯正(マウスピース矯正)で活躍できます。
アライナー矯正を診療に取り入れている歯科医院は多いですが、歯科医師よりもアタッチメント装着が上手い!という歯科衛生士さんはレア。
当院では、インプラント周囲炎やSRPよりも矯正領域を深めてくれた歯科衛生士も在籍しており、彼女はアタッチメント装着や3Dスキャンについては院長の7割の時間で、院長より上手にやってくれます。
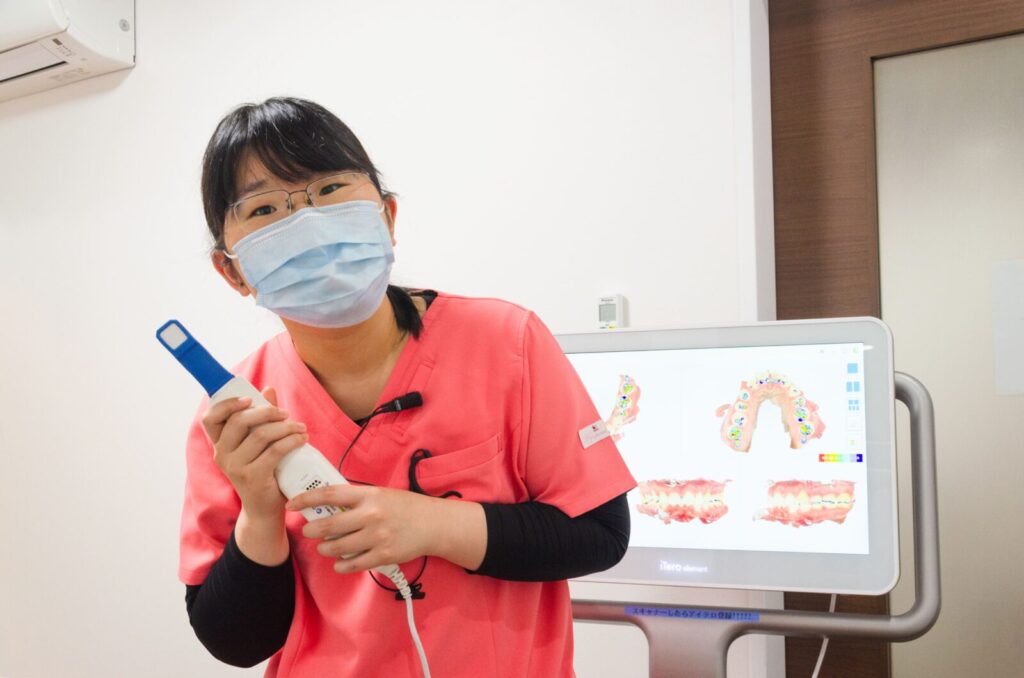
彼女の活躍のおかげで、医院は患者さんに「ドクター枠より予約が取りやすい・短時間で処置が終わる」矯正治療を提供できます。
ただし、彼女も一朝一夕で上達したわけではなく、DVDやセミナーで勉強したり、色々な検証を行ったりして上達していきました。
これも「アドバンスな歯科衛生士のキャリア形成」と言えるでしょう。
4)まとめ
歯科衛生士として長く働き続けるには、「何を軸にキャリアを築くか」を意識することが大切です。
- 新卒期は、教育体制と自分のペースに合う職場選び
- キャリア形成初期は、介助業務をしながら全体を把握するか、歯周処置をメインに早期スキルアップを目指すか
- キャリア形成中期は、歯周処置を深めていくか、口腔機能や矯正治療に範囲を広げていくか
どのステージでも共通して言えるのは、学び続けられる環境を選ぶことが、キャリアを支える最強の武器になるということです。
➤ 当院では、医院見学を随時受け付けています。
教育カリキュラムやキャリア支援の仕組みを、ぜひ実際に見て・感じてください。
最後までお読みくださり、ありがとうございました!
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

歯科衛生士に向くのはどんな人?どうやってなるの?
2025年10月18日
歯科衛生士に向くのはどんな人?どうやってなるの?
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
前回に続き、今回も歯科衛生士についての話題です。
今回は
「歯科衛生士に向くのはどんな人?」
「歯科衛生士になる方法」
というテーマでお送りしたいと思います。
今回もちょっと長くなってしまったので
「歯科衛生士の長期キャリア形成」
は次回の記事で詳しく解説します!
前回の記事:
進路に迷う人に歯科衛生士をおススメしたい。求人倍率23倍!就職に困らない国家資格

1)歯科衛生士は超売り手市場!4大卒より給与水準は高い
前回の記事でも詳しく記載しましたが、歯科衛生士は初任給は全国的に高水準で、経験・技術に応じて昇給しやすい環境です。
求人倍率が高いので、ここ10年でかなり給与水準が上がりましたし、今後もあがっていくと予想されている職です。
2024年の4年制大学卒業のオフィスワーカー全体の初任給平均: 22.5万円
2024年の4年制大学卒業のオフィスワーカー(1000人以上の大企業)の初任給平均: 24.1万円
2024年の歯科衛生士(3年制の専門学校卒業)の初任給平均: 26万円
2025年の歯科衛生士(3年制の専門学校卒業)初任給相場 28万円程度
専門卒でこの給与水準の職は、なかなかありません。
専門学校卒で給与が高いイメージの看護師さんと比較してみましょう。
2025年の正看護師(3年制の専門学校卒業)の初任給平均:夜勤あり28万円程度/夜勤なし23万円程度
看護師さんは夜勤ありで歯科衛生士と同水準の給与となりますが、
「夜勤なし」の条件で言うならば、歯科衛生士の方がはるかに高い給与水準であることが分かります。
2)歯科衛生士に向くのはどんな人?
2-1)男女ともに活躍できる職業です
まだまだ女性比率が圧倒的に高い職種ですが、近年は給与水準の高さなどから、男性歯科衛生士も活躍するようになりました。
男性歯科衛生士は、3年制の専門学校よりも、4大の歯学部口腔保健学科などを卒業し、大学病院などで活躍するケースが多いイメージです。
また、4大の歯学部口腔保健学科を卒業後、大学院に進学して「衛生士学校の先生」「大学職員」を目指す人もいます。
歯科衛生士も男性が一生の仕事にできる職業になってきたと言えます。
2-2)ワークライフバランスを重視する人
夜勤がなく、担当時間に集中して成果を出す働き方がしやすい環境です。一生働ける、社会から必要とされる医療職というのは、看護師も歯科衛生士も同じですが、ライフワークバランスや家族との時間を合わせやすいといった点では歯科衛生士の方が恵まれていると言えるかもしれません。

参考に、看護師さんの夜勤のよくあるパターンを見てみましょう。
参考:看護師さんの夜勤
・2交代制(日勤/夜勤) 病院の主流で、8割が2交代制です
よくあるパターンは週1回夜勤 17:00–9:00(実働 ~16時間・途中に休憩/仮眠)
・3交代制(日勤/準夜勤/深夜勤)
よくあるパターンは週1.5~2回の夜勤・準夜勤で、準夜16:00–24:30、深夜0:00–8:30(各~8時間)
病院のお医者さん、看護師さんは少ない人数で病棟とオペと外来を維持していらっしゃることが良く分かります。
本当に頭が下がる思いです。
夜勤帯に働いてくださる看護師さんのおかげで、地域の医療は維持されているという側面もあり、社会から非常に求められている職業と言えます。
一方で、ライフワークバランスを重視したい、パートナーや家族と一緒の時間を多く過ごしたい、夕食は毎日一緒に食べたい…という方には夜勤は合わないかもしれません。
医科・歯科ともに民間医院には夜勤がありませんが、「夜勤なし」という条件ならば歯科衛生士の方が高待遇の職場が多いので、おススメです。
2-3) 一生働きたい人
- 何歳まで夜勤を頑張るか
- 何歳まで立ち仕事や力仕事を頑張るか
- 若い時に身に着けた知識や技術が、一生通用するか
- 老眼や体力の低下などがあっても、働き続けることができるか
女性である以上、男性よりは早くに体力的な曲がり角がやってきます(体験談)。
45 ~50歳で、急に「無理が効かない体になった」と感じるようになります(体験談)。
看護師さんは出世して管理職になる場合を除いて、現場メインで働く場合は力仕事は避けることが難しいと思います。
(ロボティクス化が進み、看護師さん介護士さんその他、力仕事の職場で体に負荷がかからなくなる日を待ち望んでいます。)
歯科衛生士はそもそも力仕事、立ち仕事が非常に少なく、精密な歯周治療や、歯磨き指導などがコア業務になります。
大昔には「老眼が来たら歯周治療は続けられない」と言われた時代もありましたが、現在はルーペやマイクロスコープなど機器の進化で老眼問題は解決されています。
年齢を重ねても精密で質の高い臨床を継続しやすく、長期キャリアを築けます。

- 同じ医院に勤務しながら、チーフ・教育担当リーダーなど管理職にキャリアアップ
- 半独立の業態で、院長がオーナーを務めるセミナー会社でセミナー講師にキャリアアップ
- 完全に独立してフリーランス歯科衛生士としてキャリアアップ
- コンサル会社や、歯科衛生士の技術セミナー会社に就職してキャリアアップ
ベテラン歯科衛生士には多彩な選択肢があります。
安定とライフワークバランスを重視しつつ着実なスキルアップをするも良し、
経験を生かして、組織にとらわれない自由な働き方をするも良し、
高所得を目指して挑戦するも良し、
努力が待遇に結び付きやすい職業といえます。
2-5) 看護専門学校の勉強・実習が「合わない!」と感じた人
せっかく看護学校に入ったのに、毎年6~7%程度の看護学生さんが中退しています。
理由は
-
学業面のつまずき…実習記録や課題量の多さへの適応困難も重なることが多い
- 実習ストレス・人間関係…実習での緊張、人間関係・指導体制とのミスマッチ、上下関係のストレスなど
が多いと言われています。

歯科衛生士専門学校でも、学業面でのつまずきによる中退は同じようにあります。
しかし、実習ストレスによる退学というのをほとんど聞いたことがありません。
おそらくは
- 歯科衛生士の実習が見学主体であること
- 大学病院などの実習の指導教官は歯科衛生士が少なく、学生指導に慣れている歯科医師が多いこと
- 民間歯科医院でも本格的な実技指導は就職後にという風土があること
- 歯科衛生士は逆求人倍率23倍という超売り手市場であるため「できれば当院に就職して欲しい」という熱い気持ちで学生実習を行う医院も多いこと
といった事情が背景にありそうです。
ザックリ言えば、看護師業界は体育会系、歯科衛生士業界は文系っぽいノリです。
看護実習(病院の人間関係)が合わないことが理由で看護学校を中退する場合、基礎科目の単位は歯科衛生士学校でもそのまま認められる形で編入可能であることが多く、3年ではなく2年で卒業可能であることも多いです。
せっかく看護学校で学んで得た経験・知識(基礎科目のみではありますが)をお持ちです。
それをそのまま活用して、歯科衛生士を目指すことが可能です。
2-6) リスキリングを考えている第二新卒・社会人の方
・医療とは無関係の専門学校や大学を卒業し、就職したけれども、今の職はいまいち将来が不安…
・転勤のあるパートナーと結婚しても、日本全国どこでも働ける職にリスキリングしたい
・給与が高水準の専門資格を取得してキャリアアップしたい
という方にも、歯科衛生士はおススメな職業です!
しかし歯科衛生士は国家資格が必要になりますので、専門学校での「学び直し」が必要になります。
既卒の専門学校や大学の教養課程の単位が認められた場合でも2年、そうでない場合は3年の学生生活を送らなければなりません。
そこで心強い支援となるのが、厚生労働省の「専門実践教育訓練給付制度」です。
教育訓練経費の50%が基本給付
この制度の基本は、厚生労働省指定の講座を受講・修了することで、教育訓練経費の50%(年間上限40万円・最長3年間)が給付されるというものです。つまり、学費の半分を国がサポートしてくれる仕組みです。
条件次第で最大80%まで給付
さらに条件を満たすことで、給付額は大きく増えます。
👉 これらをすべて満たすと、合計で教育訓練経費の最大80%まで給付を受けられます。
制度を活用するための注意点
制度の詳細は必ずハローワークや公式サイトで確認することが大切です。
参考リンク
実際に制度を案内している教育機関の例として、三宅学園 下松デンタルアカデミー 社会人サポートページ があります。
こうしたページを参考にしながら、自分に合った学び直しの選択肢を検討するのも良いでしょう。
なお、つぼい歯科クリニックでは、歯科助手や受付として入職されてから、歯科衛生士として国家資格を取り、スキルアップしたい方を支援する奨学制度をご用意しています(育英会奨学金の企業代理返還制度)。
歯科衛生士専門学校に在学中は、非常勤スタッフとして当院に勤務しながら、厚生労働省の「専門実践教育訓練給付制度」と当院独自の奨学制度を併用して、卒後の経済的負担が残らない形での歯科衛生士デビューをしていただける体制をとっています!
本当は専門学校に行きたかった、本当は歯科衛生士になりたかったけれど、事情があって社会人として働いている方が、安心して資格取得できるよう応援しています!(卒後、当院での歯科衛生士としての勤務が必要になります)
・ひとまずは就職を考えているけれど、将来的には進学したい高校生
・リスキリングを考えている社会人
上記の人で、ご興味があればぜひご連絡ください。
詳しいご説明をさせていただきます。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

3)歯科衛生士になる方法
歯科衛生士専門学校/短大で3年、もしくは大学の口腔保健学科などで4年
3年制の専門学校/短大が一般的ですが、大学の口腔保健学科(4年制)では教育・研究・公衆衛生寄りのカリキュラムや関連資格の幅が広がります。
4年制大学の場合は、教養課程や研究課程があることが多く、学校の保険の先生や保健所勤務などを目指すこともできます。
歯科衛生士業務を仕事にするだけならば、3年制の専門学校や短大で十分とも言えます(歯科衛生士の技能を学ぶ量はほぼ同等です)。

基礎課程・専門教育課程・臨床実習を経て卒業見込みになる
臨床実習先は、大学や専門学校と提携している歯科医院から選ぶことが多いです。
臨床実習といっても、ほとんどの場合見学が主体になることが多いです。
歯科衛生士の臨床実習は在学中(国家試験合格前)に行われるため、スケーリングなどを行うことはNGです。
治療の流れや技能について、見学することが重視されます。
また、国家資格を無事取得し、歯科医院に勤務してからも、入職すぐにスケーリングなどを任されることはほとんどありません。
理由としては、安全なレスト取れるようになる練習や、正しい姿勢の保持、器具の使い方を練習してできるようになる必要があるためです。
もしできなければ、患者さんに怪我をさせてしまったり、患者さんに痛い思いを我慢してもらったのに、歯石の除去が全然できていないということが起こるからです。
入職後は、難易度や危険性の低い業務から段階的に臨床経験を積んで、徐々に担当できる処置を増やしていきます。
国家試験合格後に資格取得できる
卒業見込みで国家試験を受験し、合格後に免許を申請します。
国家試験の合格率は91~96%
歯科医師、薬剤師の国家試験合格率が60%台。
放射線技師・臨床検査技師の国家試験合格率が76%~87%。
理学療法士・作業療法士の国家試験合格率が80%台。
看護師の国家試験合格率が87%~91%。
これらを比較すると、医療国家資格の中では歯科衛生士の国家試験合格率は高いことがわかります。
せっかく学校を卒業したのに、国家試験を通過できない…というケースが比較的少ない、コスパ良く取得できる国家資格と言えるでしょう。
多くの歯科衛生士学生さんは、3年目の夏~冬に就職先を決める方が多いようです。
見学してみたい歯科医院があれば、どの時期でも「見学させてください」と電話すると、ほぼすべての歯科医院がOKするはずです。
国家試験勉強に忙しくなる前に、就職先の医院見学を済ませておくと、後が楽ですよ。
4)まとめ 歯科衛生士という魅力的な仕事をおススメします
いかがでしたか?
・歯科衛生士は、確かな専門性と豊富な就業先、学び続けられる環境、そしてライフイベントに寄り添う柔軟性を兼ね備えた国家資格です。
・臨床の最前線で患者さんの健康を支えつつ、一生働ける仕事です。
次回は、
「歯科衛生士の長期キャリア形成」
について詳しく解説します!
最後までお読みくださり、ありがとうございました。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

岩国市で歯科をお探しの方へ|ネット予約が便利になりました【つぼい歯科クリニック】
2025年10月14日
岩国市で歯科をお探しの方へ|ネット予約ができるようになって1年!

当院では、患者さまの「予約したいのに電話が繋がらない」というお声にお応えし、
ネット予約(WEB予約)システムを導入してから1年が経ちました!
これまでは、
朝8時半〜9時半・お昼12時〜14時・夕方17時以降など、
お仕事の合間やお昼休みにお電話をくださる方が多く、どうしても回線が混み合ってしまう時間帯がありました。
その結果、「何度かけても繋がらない」「診療時間外に予約をしたい」といったご不便をおかけしていたかと思います。
以前のEパーク予約システムでの課題
以前はEパーク経由の仮予約システムを利用していましたが、
実はこのシステムは院内の予約カレンダーとリアルタイムで同期していない仕組みでした。
そのため、Eパーク上で予約をいただいても、スタッフが手作業で院内システムに移す必要があり、
その間に先約が入ってしまうケース(タイムラグ)が発生していました。
このような事情から「Eパークの予約はあくまで仮予約です。その後の電話連絡でもって予約が確定します」と表示していたのですが、これが非常に評判が悪く、より正確で便利な予約方法を検討してきました。

現在のネット予約は「リアルタイム反映」!
現在導入しているWEB予約システムは、院内の予約カレンダーと直接連動しています。
そのため、ネット上で表示される空き枠はほぼ正確で、
患者さまご自身でご希望の時間帯をリアルタイムに選択していただけます。
「電話をかける時間がない」「夜のうちに予約したい」
といった方にも非常に好評をいただいております。
ただし、ごくまれに下記のようなエラーが発生することがあります。
・ドクター処置が必要な予約が衛生士枠に入ってしまう
・システム上のタイムラグにより、ダブルブッキングが起きる
もし、エラーがある場合は発見し次第ご連絡を差し上げております(1か月の予約1900件のうち、10件未満の頻度です)。
今後もスタッフ一同、システム精度の向上とチェック体制の強化に努めていく所存です。
歯科医院の場合、担当医別、歯科医師・歯科衛生士別に細かく予約の種類が分かれているため、美容院や医科の予約のよりも煩雑です。
所要時間も処置別に異なるため、キャンセル→別の日程で再予約、の難易度が高い背景があります。
なにとぞ、ご理解とご協力をお願い申し上げます。

完全予約制だからこそ、キャンセル・変更のご連絡は早めにお願いします
当院は完全予約制で診療を行っております。
そのため、もしキャンセルや予約変更が必要な場合は、できるだけ早めにご連絡をお願いいたします。
WEB予約は24時間いつでも利用可能ですが、直前のキャンセルや無断キャンセルが続くと、他の患者さまの診療機会を奪ってしまうことになります。
皆さまのご協力をお願い申し上げます。

WEB予約に対応できない患者様
・無料託児サービスをご利用の方
・市のおとなの歯科検診・妊婦歯科検診の券をご利用の方
・車椅子をお使いの方
・お子様の外傷
・日本語で会話が難しい方
・訪問診療希望の方
・セカンドオピニオン希望の方
・他院に既に定期健診通院をされていて、初診から特定処置だけ当院に依頼したいという方
・急いで治療を望まれている方(お急ぎの状況が、例えば手術や、がん化学療法前に、すべての虫歯を抜歯しなければならないケースと、旅行前に応急処置を希望されている場合とでは、対応が異なるため、お電話で状況をお聞かせください。)
上記に当てはまる方は、大変申し訳ございませんが、お電話でのご予約をお願いいたします。
ご協力をお願い申し上げます。
ネット予約はこちらから
▶ つぼい歯科クリニックのネット予約はこちら
よくある質問(FAQ)
Q1. ネット予約は何日前までできますか?
通常、当日を含めて30日先までのご予約が可能です。直前のご予約も空きがあれば受け付けておりますが、希望日時が埋まりやすいため、お早めのご予約をおすすめします。
Q2. 初めての受診でもネット予約できますか?
はい、初診の方でもご利用いただけます。
初診の方用のボタンより、お申込みください。
▶ つぼい歯科クリニックのネット予約はこちら
Q3. ネット予約で希望の時間が取れない場合は?
システム上の空き枠が満席の場合でも、急患やキャンセル枠が出ることがあります。
その際はお電話(0827-32-7506)でお問い合わせください。
Q4. 予約の変更やキャンセルもネットでできますか?
可能です。ただし、当日直前のキャンセル・変更はご遠慮ください。
当院は完全予約制で、ご予約に合わせてスタッフが準備してお待ちしております。
キャンセルのご連絡はなるべく早めにお願いいたします。
Q5. どんな診療内容でもネット予約できますか?
下記以外のご予約は、基本的にすべてネット予約可能です。
WEB予約に対応できない患者様
・無料託児サービスをご利用の方
・市のおとなの歯科検診・妊婦歯科検診の券をご利用の方
・車椅子をお使いの方
・お子様の外傷
・日本語で会話が難しい方
・訪問診療希望の方
・セカンドオピニオン希望の方
・他院に既に定期健診通院をされていて、初診から特定処置だけ当院に依頼したいという方
・急いで治療を望まれている方(お急ぎの状況が、例えば手術や、がん化学療法前に、すべての虫歯を抜歯しなければならないケースと、旅行前に応急処置を希望されている場合とでは、対応が異なるため、お電話で状況をお聞かせください。)
Q6. 駐車場やアクセス方法を知りたいです。
当院の場所・駐車場情報はアクセスページでご確認いただけます。
岩国駅から車で約10分、駐車場は医院前に完備しております。
まとめ
・リアルタイムで空き状況を確認でき、正確で便利になりました。
・完全予約制のため、変更・キャンセルはお早めにご連絡をお願いします。
・初診の方もネットから簡単に予約できます。
・ネット予約の精度向上と快適な診療体制を今後も整えてまいります。
今後ともよろしくお願いいたします。
▶ ネット予約はこちらから
進路に迷う人に歯科衛生士をおススメしたい。求人倍率23倍!就職に困らない国家資格
2025年9月29日
社会から必要とされる仕事で、好待遇!
ライフワークバランス最高の「一生できる仕事」
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
今日は、歯科衛生士という素晴らしい仕事を解説します。
- 社会から必要とされる医療職
- 専門学校と国家試験ともに、資格取得難易度が比較的やさしい
- 一生働ける
- 日本中どこでも働ける
- AIに置き換わることがない「手に職がつく」仕事
- 産休後も育休後も復帰が簡単
- 力仕事ではなく、夜勤もない
- 歳をとっても続けやすい/長期離職後も復帰しやすい
- 残業なしである職場が多い
- 給与も高水準
- 起業して高収入を目指すことも可能
いかがですか?
進路に迷う高校生や保護者の方、
第二新卒の方、
もう一度学校に入り直してリスキリングを考えておられる方、
やりがいがあってコスパ◎の歯科衛生士について、ぜひ知っていただきたいです!

1)歯科衛生士をおススメする理由
1-1)患者さんの健康を守るやりがいのある仕事
皆さんの周囲には、虫歯も歯周病もゼロという方は、どのくらいいらっしゃいますか?
日本人の歯周病罹患率
4mm以上の歯周ポケット保有者:47.9%(年齢が上がるほど増加)。
日本人の虫歯罹患率
永久歯で「虫歯経験あり」(処置済み or 未処置が1本以上):87.2%(5歳以上の総計)
永久歯で「未処置虫歯あり」:29.7%(= 併有27.4%+未処置のみ2.3%)。
5~14歳では「乳歯または永久歯に虫歯あり」が概ね2~5割
※いずれも厚労省「令和4年(2022)歯科疾患実態調査(概要)」から。
要は、
・日本人の人口の半数が歯周病で、
・虫歯を過去に作ってしまった経験がある人は人口の90%弱。
・子供の20~50%と、大人の30%前後に虫歯がある状態のままになっている
という状況なのです。
歯科衛生士さんのお仕事を一言で表すと「虫歯と歯周病の予防を通して患者さんの健康を守る」こと。
定期的な予防処置やブラッシング指導、歯周治療や口腔機能管理を通して「患者さんの健康を守る、歯を守ることを通して患者さんを全身疾患から守る」ことです。
地域の健康を底上げする、重要な役割を果たしています。
虫歯や歯周病と全身疾患の関係については、こちらの記事をご覧ください。
参考リンク
歯周病が認知症を悪化させる!?アルツハイマーを悪化させる歯周病菌
糖尿病で、お薬を飲んでいても血糖値が安定しない…それは歯石のせいかもしれません。
老いは口から始まる。歯医者が教える要介護にならないためのポイント!
1-2)社会インフラを支える「エッセンシャルワーカー」
歯科衛生士は、厚生労働省が定める医療従事者の一員として、法的・制度的にエッセンシャルワーカーに位置づけられています。
社会インフラの維持と国民の健康保持に欠かせない職種として、求められ続ける職業と言えるでしょう。

1-3)求人倍率23倍の「超売り手市場」
1人の歯科衛生士さんに、23軒の歯科医院が採用したいと手を挙げている状態です。
超売り手市場のため、ご自身のキャリア設計に合わせて職場を選ぶことができます。
全国に6万7,000件ほどある歯科医院や、大学病院、病院口腔外科などが主な活躍の場です。
その他に少しレアな職場としては、歯科医院向けのサービスを提供している会社(コンサルタントや教育ビジネス、秘書サービスなど)や、口腔化粧品や歯ブラシなどの会社などに就職するケースも。
もっとも、新卒で「臨床家以外」の選択肢を選ぶ人は少ない(転職時に臨床経験があった方が有利になるため)印象です。
地域医療から高度医療、在宅ワークからオフィスワーカーまで、志向に合わせたフィールドを選べること、日本中どこに転居しても職場に困らないことが強みです。
1-4)初任給から高給で今後も昇給が期待できる
初任給は全国的に高水準で、経験・技術に応じて昇給しやすい環境です。
求人倍率が高いので、ここ10年でかなり給与水準が上がりましたし、今後もあがっていくと予想されている職です。
2024年の4年制大学卒業のオフィスワーカー全体の初任給平均: 22.5万円
2024年の4年制大学卒業のオフィスワーカー(1000人以上の大企業)の初任給平均: 24.1万円
2024年の歯科衛生士(3年制の専門学校卒業)の初任給平均: 26万円
2025年の歯科衛生士(3年制専門学校卒業)初任給相場 28万円程度
3年制専門学校卒で、AIに置き換えることが出来ない一生のキャリアを手に入れることができ、さらに4年制大学を卒業して大企業に入るよりも初任給水準は高い、それが歯科衛生士です。
1-5)勤務時間内にスキルアップでき、AIに置き換え不可能な「生涯現役」の仕事
歯科医院にもよりますが、スケーリング(歯石除去)、SRP、拡大視野下の臨床、矯正アシスト、口腔機能管理などを段階的に習得できます。
そしてこれらは「AIでの置き換えが不可能」な業務ばかり。
今後20年間で多くの事務系業務、ルーティン業務、簡単な接客系業務、会計業務などがAIと機械に置き換わっていきます。
若い時に頑張って身に着けた知識や技術もAIの普及とともに「AI前提のスキルアップ」ができないと通用しない世の中になっていくと予想されています。
歯科衛生士の業務はAI化も機械化もとても難しいため、若い頃に頑張って習得した技術で、一生働くことができます。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

2)歯科衛生士の職務内容
2-1)歯周病と虫歯の予防・重症化進行阻止
ブラッシング指導、歯周組織検査、歯石除去、SRP(スケーリング・ルートプレーニング)、初期虫歯の管理などを担当。
とくにSRPは歯肉縁下のデブライドメントと根面平滑化を行う高度技能で、予防と治療の要です。
歯科衛生士の一生のキャリアとして、最も価値が高いコア技能と言えるでしょう。
パートナーの転勤などに随行して、別の歯科医院に転職することになっても、この技能さえあれば「ベテラン」として遇されます。
歯科医院見学時のPOINT!
歯周病予防に軸足を置きたい歯科衛生士さんが欲しい「設備」3選!
1.歯科衛生士用の拡大鏡
2.パウダーメンテ用のエアフロー
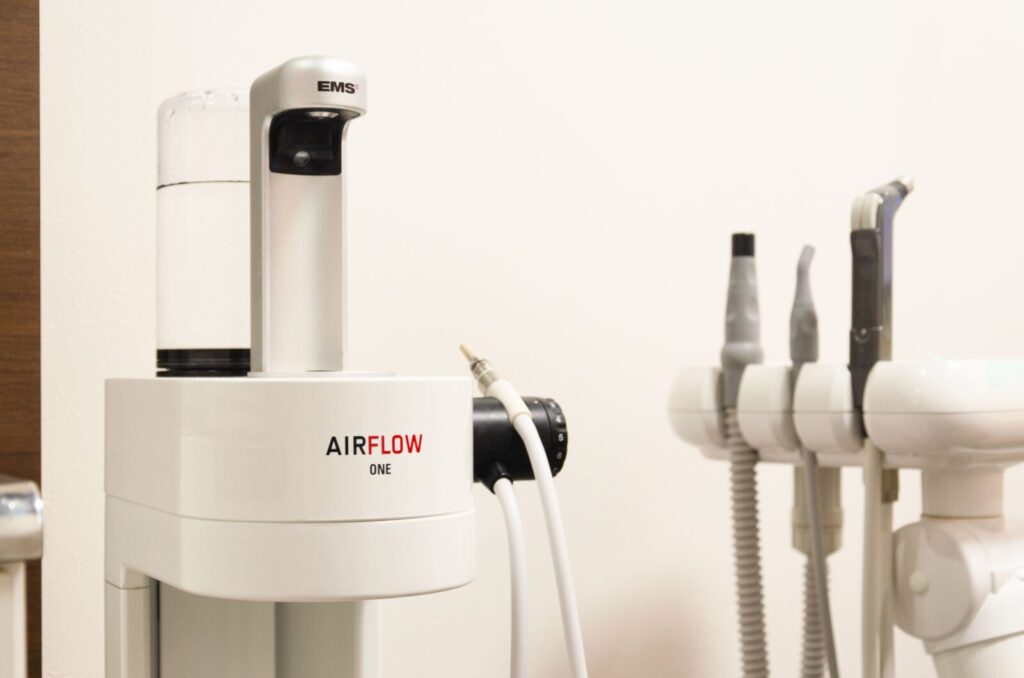
3.歯科衛生士用の専用ユニットチェアがあるかどうか
精度の高い治療を可能にする拡大鏡や、短時間で綺麗にステイン・プラークの除去を行えるエアーフロー、自分のお気に入りの道具や、個人管理の物品などをチェアサイドに置いて置ける歯科衛生士専用チェアは、なくても歯周病治療・重症化予防処置はもちろんできます。
しかし、あると便利な人気設備です。
2-2)矯正治療
歯科衛生士は、マウスピース矯正(インビザライン等)において、口腔内スキャンや写真撮影、経過記録、アタッチメント装着、装置使用の指導など“主役級”の役割を担います。患者さんのモチベーション支援も重要な仕事です。
患者さんがなりたい自分になっていくのをお手伝いする、とてもやりがいのある業務です。
医院によっては矯正治療をやっていないこともあるので、興味がある方は医院見学時に確認してみましょう。
歯科医院見学時のPOINT!
矯正治療に携わってみたい歯科衛生士さんは確認してみましょう!
1.矯正用3Dスキャナがあるかどうか
2.歯科衛生士の矯正業務の担当はあるかどうか
3.自分が矯正治療を受けてみたい場合、社割や補助制度はあるかどうか
矯正治療をやっている医院の多くで、社員が無料もしくは割引で治療を受けられる制度を設けています。
自分も矯正治療に興味がある場合は、ぜひ見学時に質問してみると良いでしょう!
2-3)診療介助・オペ介助
歯科医師の外来治療やオペの準備と介助を行う仕事です。
「歯科医院の一連の仕事を理解するため」として、昔は1年くらい診療介助をしながら、徐々に歯周病治療/矯正治療の方も担当する…というカリキュラムの医院が多かったと思います。
今は「診療介助からキャリアをスタートさせる医院」と「歯科衛生士のコア業務である歯周病治療からキャリアをスタートさせる医院」が半々といった印象です。
歯科医院のすべての業務を理解できるようになる重要業務ではあります。
しかし診療介助業務は覚えることが膨大な上に、歯科医院ごとにやり方や道具が異なるため、その人の一生のスキルにはなりにくいという側面があります。
そして診療介助が上手でも、歯周病治療(SRP)が上手でなければベテラン歯科衛生士とは扱われません。
そういった歯科衛生士さんのキャリア形成の背景から、先に歯周病治療を集中的にできるように支援して、中堅と呼ばれるポジションになってから本人の希望があれば診療介助業務も覚える、というカリキュラムの歯科医院が近年では増えてきました。
(ちなみに当院も、先に歯周病治療を習得してもらい、その後本人の希望により矯正治療や診療介助に領域を広げていくか、歯周病治療をより極めていくか、決めていただいています)
診療介助業務は、チーム医療の要として安全・精度の高い治療を支える、重要な仕事であることは言うまでもありません。
一方で、ライフスタイルの変更や転職の可能性がある若い歯科衛生士さんにとっては優先度はやや低いかもしれません。
歯科医院見学時のPOINT!
歯周病治療からマスターしたいか?診療介助からマスターしたいか?自分の希望にあったカリキュラムの医院を選びましょう!
1.歯科衛生士の教育カリキュラムがあるかどうか
2.小児メンテナンス、成人のSC、成人のSRPなど、どのくらいの時期で出来るようになるカリキュラムになっているか
3.診療介助、成人SCや成人SRPなど出来ることが増えたら昇給する規定はあるかどうか
カリキュラムを見ると、先輩たちがどのくらいの期間でその業務に従事することが多くて、どのくらいで昇給するかが分かることが多いです。
行き当たりばったりや、見て覚えるスタイルではなく「歯科衛生士の教育に慣れた」歯科医院がキャリアのスタートにおススメです。

長くなってしまったので、今回はここまでにして、次回は
「歯科衛生士に向くのはどんな人?」
「歯科衛生士になる方法」
「歯科衛生士の長期キャリア形成」
というテーマでお送りしたいと思います。
ぜひご覧ください。
いかがでしたか?
・歯科衛生士は、確かな専門性と豊富な就業先のある仕事です。
・学び続けられる環境、そしてライフイベントに寄り添う柔軟性を兼ね備えた国家資格です。
・歯科衛生士としてどのような環境でキャリアをスタートさせたいか、歯科医院見学をきっかけに考えてみることをおススメします。
最後までお読みいただきありがとうございました!

医療法人つぼい歯科クリニックおとなこども矯正歯科 求人サイト
予約なしで受診できる歯科医院が減った3つの理由
2025年9月5日
昔はシンプルに順番待ちしていた歯科医院。最近そういう歯科医院って減りましたよね?

こんにちは。岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
最近、「予約が取りにくい」と言われることが少し増えたように感じています。
「こちらは困っているのに、なんで今日中に診てくれないの?」
「先生だけ夜に残って、他のスタッフが帰った後にでも診ることはできませんか?」
「待つと言っているのに、どうして今日中に診る程度のことが出来ないの?」
「日中は仕事があるから、17時半以降しか行けない。何とか診て欲しい」
お気持ちはよく分かります。
20年前だと対応してくれた歯科医院の方が多かったと思うので、どうしても昔と比べてしまいますよね。
もちろん今でも、当院を含めた多くの医院で、当日急患のお申し込みを受け入れていると思います。
しかし20年前のように「待ちさえすれば絶対に当日中に治療を受けられる」という歯科医院が減っていると感じる人もいらっしゃるかもしれません。
今回は、当院を含めた多くの歯科医院が予約制・完全予約制に移行していった理由と、急なお口のトラブルの時に予約を取りやすくするためのポイントについて、解説します。
1. むかしは「予約優先制」「予約目安制」の医院が多かった
昔は、完全予約制の歯科医院は少なく、予約時間は目安程度で、実際は予約時間よりも待たされる歯科医院が多かったと思います。

これは、診療室数や歯科医師や歯科衛生士の人数よりも、多くの人数の患者さんの予約を入れるために起きていました。
わかりやすく例をあげてご説明します。
診療室が4部屋、歯科医師が1人、歯科衛生士が3人いる歯科医院があったとします。
15時30分からの予約枠で、完全予約制の歯科医院では、その時間に予約を受けることができる患者さんの上限人数は4人です。
しかし、予約が目安の歯科医院では、診療室や医療従事者よりも多い人数、同時刻に6~7人の患者さんの予約を受けることもよくあります。
キャンセルと診療申し込みの両方が多い場合は、予約制にしない方が「1日にお役に立てる患者さんの人数は多くなる」ので、メリットが大きいです。
一方で、もしご予約のキャンセルがなければ、4部屋しか診療室がないのに、同時刻に6~7人の患者さんの予約が入っているので、患者さんの診療室での待ち時間が長くなる、というデメリットもあります。
予約優先制(予約目安制)というスタイルは、今でも内科などの処置のない(問診と投薬主体の)医院ではよくあると思います。
時間通りに行っても、時間ピッタリに診療が始まるわけではなく、場合によっては1時間程度待つことも。
待つ代わりに、
・(1枠に複数の患者さんの予約を入れているので)キャンセルには寛容
・(他の患者さんも待つことを前提にしているため)直前の急患申込みをしても予約が取れることが多い
というスタイルです。
実は当院も、2016年の開業当初は予約目安制、つまり「患者さんはお待たせするけど、当日中に必ず診察可能」というスタイルをとっていました。
当日受け入れた患者さん全員の治療が終わっていない場合(ほぼ毎日でしたが)、スタッフに残業を頼んで21時ごろまで診療していました。
しかし、多くの問題が起こり、2017~2019年にかけて「完全予約制」「すべて時間内診療」に移行していきました。
2. なぜ「予約制医院が増えた」のか——背景にある3つの変化
1)タイパ(タイムパフォーマンス:時間対効果)重視の時代
これが「予約制医院が増えた一番の理由」です。
社会全体で「待たない」「計画的に動く」志向が強まりました。
歯医者のために半日確保する、ということが難しい患者さんが大多数になりました。
歯科医院もそのニーズに応える形で、予約制が普及しました。

実際、当院でも「予約が取りにくい」というご意見をいただくことよりも「待ち時間がないのが良いね!」とほめていただける方が多いです。
最近は医科(内科・外科等)でも予約導入が進み、世の中全体がタイパ重視型にシフトしています。
2)社会全体の人手不足
歯科医院は、歯科医師以外のほとんどのスタッフが女性です。
男性にとっても女性にとっても、残業が長い職場はブラックと言われたり、選ばれない職場になってきました。
ことに女性はその傾向が高いため、残業が多い職場は、勤労世代人口が減ってきた現在、人材確保に非常に苦労するようになりました。
歯科医院は労働集約型の職場で、スタッフがいないとそもそも何もできません。
歯科医師が一人で診療と受付や片付けなども行うより、歯科医師と歯科衛生士と歯科助手と受付が協働したほうが、ずっと効率が良く、多くの患者さんの診療を行うことができます。

残業の多い職場でスタッフの採用ができず、院長がなにもかも1人で行う場合に診療できる1日の患者さんの人数。
残業がない/少ないの職場だからこそ、スタッフを採用できて、院長とスタッフみんなで1日に診療できる患者さんの人数。
一般的に後者の方が、多くの患者さんのお役に立つことができます。
そうした背景から、時間外診療の廃止や、診療時間の短縮が、多くの歯科医院で行われるようになりました。
3)コンプライアンスの向上・仕事の分業化と高度化
30~40年前は、歯科衛生士と歯科助手が似たよう仕事をする医院も多くありました。
(歯科助手が歯科衛生士の職務の一部を担う医院も存在しました。)
現在は法令遵守の意識が業界全体に浸透し、きっちりと分業体制をとる医院が多くなりました。
歯科衛生士は、資格が必要な業務を集中して行い、歯科助手や受付メンバーは歯科医師の指導の下、資格が必要でない業務を担当することで、より多くの患者さんの治療を行う医院が増えています。
歯科衛生士は採用倍率23倍(1人に対して23軒の歯科医院が手を上げている状態)で採用難なので、年々この流れは加速しています。
分業化は、自分の専門領域に集中できることで、専門領域の成長が早くなるというメリットがあります。
デメリットとしては、自分の専門領域以外の仕事がわからないので、医院全体の業務の流れをわかった上で動くことが難しくなります。
例えば私のケースです。
開業当初は私も電卓と手で計算するレジで、会計を行うことができました。
しかし現在は、レセプトコンピュータ連動型POSレジを導入しており、操作は全くわかりません。
POSレジはレジ合わせ作業も不要ですし、日報と連動もしています。
大変素晴らしいのですが、(直感で操作できるアナログレジと比べて)覚えることは多いです。
器具の洗浄滅菌もそうです。
開業当時は、器具は手洗い→超音波洗浄→アナログのオートクレーブ(医療用滅菌窯)を使用していました。
現在は、手洗いかジェットウォッシャーを、使用した器具によって使い分けしています。
その後の滅菌も、クラスNオートクレーブまたはクラスBオートクレーブを、滅菌する器具によって使い分けています。
洗浄効率は高くなりましたが、作業は高度化しています。

分業と高度化によって、院長が一人いても
・会計の仕方が分からない
・片付け方が分からない
・道具の置き場が分からない
のようになって、結局一人では診療は出来ない…となってしまうのです。
3.当院の変遷 「予約優先制」時代に起きたトラブル
~予約外でも受診できることと、待ち時間が長いことと、スタッフの残業は3つでセット~
2016年1月開業当初、当院は「予約優先制」でした。
予約外の方も、緊急性やお困り度が高ければ、もともと他の方の予約が入っている時間でも受け入れしていました。
1)予約どおり来院された方をお待たせしてしまう

1時間以上お待たせするのが日常化。
終業までにあと2時間という状況で、処置待ちの患者さんが7~8名もいる状態。
そうなると、どうしても1回あたりの処置量を減らすことで、時間調整をせざるを得ない場面もありました。
診療終了は18時30分のところが、連日21時前後。
遅い時間帯に“駆け込み診療申し込み”が重なってしまうと、患者さんお一人お一人に、予定していた処置内容を全力投球していくことが困難になっていきました。
2)歯科医師が自分の全力を出し切れない状態に
「整理券制(早い者順)」でも100%の実力を出せる歯科医師はいます。
ただしそれは、患者さんが「1~2時間待つのが当たり前」と受け入れてくれる環境が前提です。
あくまで当院の話ではありますが、10年前の当院の大多数の患者さんは、それは望んでおられませんでした。
常に患者さんに「まだですか?」と思われ、こちらも「あと〇人の患者さんがお待ちだから、早くしなければ!」と思っている状況では、歯科医師は技術研鑽も、難症例にじっくり取り組む経験も積めません。
それは、私の思い描く歯科医院像、歯科医師像とは異なるものでした。

3)スタッフの入退職が非常に頻繁になった
予約優先制は忙しい時は本当に忙しく、残業も多く、初心者スタッフへの負荷が高めの職場になります。
その結果、スタッフの入退職が頻繁になりがちでした。
スタッフの入れ替わり頻度が高いと、仕事を教えることができるスタッフが教育の方に入ることになるので、ますます人手不足は悪化します。
歯科医院は器具の洗浄・滅菌(医療用滅菌窯を1日10サイクルくらいかけるほど、滅菌するものが多いのです)や、在庫管理、外注先から納品される技工物の管理、受付や会計に電話応対など、診療以外の業務もかなり多いため、人手不足は診療の質にも影響してしまいます。
「予約外でも受診できることと、待ち時間が長いことと、スタッフの残業は3つでセットならば、予約外診療を諦めよう。
その代わりに、患者さんの待ち時間とスタッフの残業をゼロにして、さらに歯科医師が目の前のどの患者さんにも、自分の100%の実力が出せる歯科医院を目指そう!」と、私は2017年に決意しました。
その後、約2年かけて、待ち時間や残業をほぼゼロに近づけていきました。
以来、私たちは“お待たせしない+治療の質は落とさない”をモットーに、常に予定通り・計画通りに診療を進めていくよう努力しています。

4. 予約優先制 VS 完全予約制
~どちらが「より良い」ではなく、どちらが自分のライフスタイルに「合っている」か~
ここで強調したいのは、どちらのスタイルにも存在意義があり、優劣がないということです。
そして、患者さんご自身のライフスタイルに合っているスタイルの歯科医院を選んでいただくことが、最もストレスが少なく、安心して歯科治療を受けることにつながると思います。
予約優先制
長所:キャンセルしやすく、予約がとりやすい
短所:待ち時間は長め
完全予約制
長所:待ち時間がほとんどない
短所:当日直前キャンセルや無断キャンセルをしないで下さいと言われる、予約の空き枠が少ない

医療資源(人・時間・設備)は有限で、どちらかを最大化すると、もう一方が成り立ちにくくなります。
当院は、当時の患者さんのニーズとスタッフの働きやすさ、そして診療の質を担保することを重視して、完全予約制のスタイルを選びました。
もちろん、予約優先制(待つけれどキャンセル自由)の価値も理解しています。
うつ病や、癌、妊娠などにより「どうしても体調不良で急にキャンセルをすることがある」状態にある患者さんや、高齢で認知機能が少し下がってきている患者さんなどは、きっちり時間が決まっているよりも、柔軟性がある予約体制の方が通いやすいことが多いです。
お仕事が忙しく、ご自身の健康や治療よりもお仕事の予定がどうしても優先になってしまう、というタイプの患者さんには、当院の予約体制は通いにくいと言われることもありました。
その人にとって通いにくくても、当院の何かを気に入ってくださって、当院を選んで通ってくださっているなら良いのです。
しかし、他の「通いやすいスタイルの歯科医院」を知らないために苦しい思いをされているならば不幸なことです。
ライフスタイルや価値観によって、「理想的な予約体制」は変わるものです。
だからこそ、ご自身のライフスタイルにあった歯科医院を選んでいただくことが重要だと思います。
5. 急なお口のトラブルの時に予約を取りやすくするためのポイント
無断・直前キャンセルがないほど“急患対応枠”は増える
早めのキャンセル連絡をいただければ、その空いた枠で急患対応ができます。
お熱の時、用事が入った時に、早めにご連絡をしていただくことで、そのお時間に他の患者さんの急患に対応できる可能性は広がります。
急患のご相談のお電話をいただいた患者さんに「キャンセルの方が出たらご連絡させていただきますね」と待っていただいていることは、毎日数件あります。
もしご予約時間の2~3時間前にキャンセルのご連絡をいただいていたら、すぐに医院に来ることができる患者さんであれば、診療ができます。
しかし、ご予約の30分前にキャンセルのご連絡をいただいても、ほとんどの人はその後電話を受けて、さらに時間に間に合うように医院に来ることはできません。その枠はただの空き枠になってしまいます。
患者さんお1人お1人が、来院のご予定がつかなくなってしまった時は「早めのご連絡」を心掛けてくだされば、その分の時間を「今、まさに困っている患者さんの急患対応」に当てることができます。
回り回って、多くの患者さんが急患受診が必要な時に、受診ができる医院に近づきます。
どうかご協力をよろしくお願いいたします。
無断・直前キャンセルを繰り返す方と、他の人のために事前にご連絡をいただける方/ご予約通りご来院くださる方を「本当の意味で平等に」
当院は、「当日の空き枠」がある場合は、基本的にどなたでも急患受け入れを行っております。
当日ご予約がいっぱいの場合は、他のご予約の患者さんにご迷惑がかかる可能性がありますので、慎重に決定します。
1 医学的に緊急の治療が必要かどうか
2 初診の方か通院中の方か
3 普段の受診状況(無断キャンセル・直前キャンセルの有無)
当院においては、上記3つの軸で判断しています。
1は、わかりやすいと思います。
2は 通院中>初診・治療やメンテナンスの受診が途絶えている人
の順番で、当院における患者さんの口腔内の管理義務が大きいと考えています。
3はご予約のキャンセル状況についてです。
現代人はみんな忙しいです。
その中で、頑張ってご予約通りにご来院くださる患者さんと、直前キャンセル・ご連絡のないキャンセルが多い患者さんを、『急患のご予約の取りやすさ』という点で同列に扱うことは、いつもご予約通りに来ていただいている患者さんを軽視することに繋がります。
「そんなこと知らなかった」「最初から言ってくれたらよかったのに」と思われる患者さんがいらっしゃると思いますので、当院では以下のキャンセルポリシーを設けて明文化しております。
キャンセルポリシー
*無断キャンセルの定義・・・ご連絡のないキャンセル・ご予約時間を過ぎてから当院にご連絡をいただいた場合
*当日キャンセルの定義・・・ご予約日当日のご予約時間前にお電話やWEBからキャンセルのご連絡をいただいた場合
- 無断キャンセル・当日キャンセルの無い患者さんの急患のお申し込みは、当日ご予約がいっぱいの場合でも、並列診療を行うなどの最大限の努力して、出来る限り受け入れを行っております。通常診療への影響を最小化しつつ、可能な限り痛みや不具合を軽減します。
*優遇対象の患者さんが複数人急患申し込みをされた場合は、当日中のご予約を承れないケースもございます。
- 無断キャンセル・複数回の当日キャンセルがある通院中の患者さんについては、なるべく直近の空き枠のご案内を行います。
- 無断キャンセルを複数回される患者さんについては、通常の予約ルール(急患対応ではなく、担当歯科医師の予約可能なお時間をご案内)で対応させていただいております。
お仕事や持病など、さまざまな事情があることはもちろん承知しております。
ただこれは「待ち時間がほぼゼロの歯科医院」であり続けるために、どうしても必要なことです。
ご理解ご協力をお願い申し上げます。
6.“最大多数の最大幸福”を目指して
当院は“待たない×高品質×公平性”という軸で努力を続けています。
具体的には
・患者さんをお待たせしないこと
・歯科医師が実力を100%出せる環境を作ること
・ご予約を守ってくださる(急患応対をする余力を医院に作ってくださる)方が、緊急時も急患受診しやすい体制を守ること
について、日々工夫しながら診療を行っております。
待たないことと、キャンセル自由の両立はできません。
だからこそ、あなたのライフスタイルに合う医院を選んでいただくことが大切です。

7.まとめとお願い
いかがでしたか?
・完全予約制の医院はお待たせしない代わりに、予約優先制の医院よりは予約が取りにくい傾向があります。
・ライフスタイルに合わせて、ご自身に最適な予約スタイルの医院を選ぶことが大切です。
・患者さんみなさんのメリットのためにも、来院が難しいと分かった時点で、早めのご連絡をお願いします。
・クリニックのお電話が通じない場合も、診察券アプリからキャンセル/再予約が可能です。
・無断・当日(直前)キャンセルは、本当に困っている誰かの急患枠を奪ってしまいます。
・無断・当日キャンセルをされない方(早めにご連絡くださる方)については、直近での急患応対をするよう最大限努めています。
最後までお読みくださり、ありがとうございました。
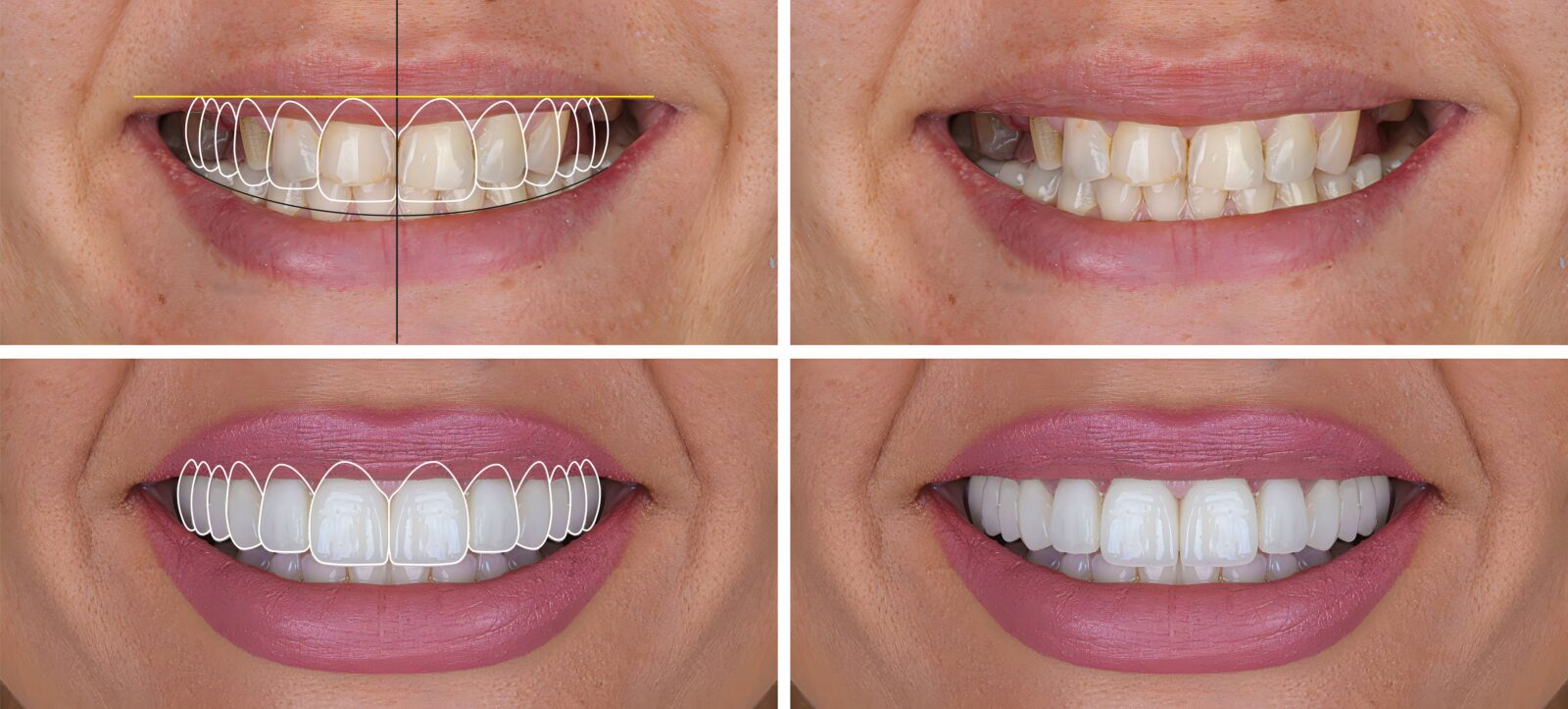
セラミック矯正で後悔しないために:メリット・デメリット徹底解説
2025年8月25日
セラミック矯正で後悔しないために:メリット・デメリット徹底解説
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
「短期間で歯並びや白さをきれいに整えたい!」──と思っている人に好評のセラミック矯正。
歯科医師は、「審美補綴治療(しんびほてつちりょう)」と呼んでいます。
正確に言えば、矯正ではなく、セラミックで矯正したかのように「被せ物で歯のガタガタを整える治療」のことです。
当院でも、
「半年おきに転勤の可能性があるため、歯列矯正ではなく治療期間の短い治療で歯並びを治したい」
「既に前歯には被せ物が入っているので、被せ物のやり替えで治したい」
「歯にプラスチックの大きな詰め物が入って変色してしまっているので、歯並びと一緒に色も綺麗にしたい」
といった理由で選ばれることがあります。

一方で、健康な歯を削ってしまうデメリットや若い人にとっては神経の治療になるリスクがあるといった注意点も無視できません。
今回はそんなセラミック矯正(審美補綴治療)を徹底解説したいと思います。
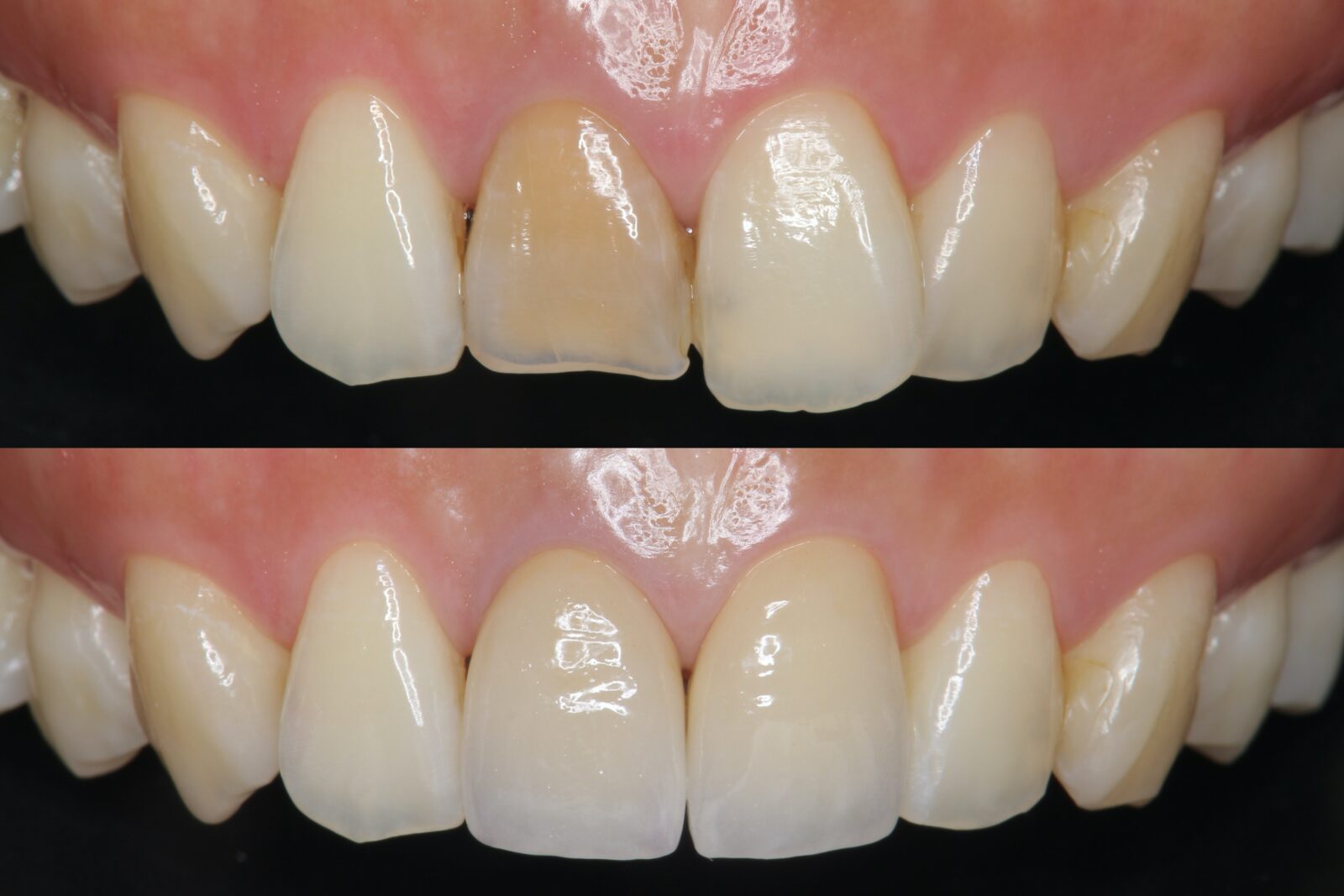
1. セラミック矯正とは?
歯を削ってオールセラミッククラウンやラミネートベニアを被せることで、歯の形・色・並びを同時に整える審美治療です。
矯正のように歯並びが綺麗になりますよ、というニュアンスで最近になって使用されるようになった言葉で、歯列矯正ではなく、被せ物で見た目を改善する「審美補綴治療」のことを指します。
1~4本程度の歯ならば、2~4回程度の通院(1~2カ月)で治療が完了します。
6本(上の前歯全部)、12本(上下の前歯全部)といった本数になると、もう少し回数がかかります。
普通の矯正(ワイヤー・インビザライン)との大きな違い
- 治療期間…ワイヤー/マウスピース:18〜24か月 / セラミック:1〜2か月
- 歯を削る量…ワイヤー/マウスピース:0~0.5㎜ / セラミック:1.5〜2.0㎜
- 適応範囲…ワイヤー/マウスピース:ほぼ全歯列 / セラミック:主に前歯6本
2. セラミック矯正のメリット
- 短期間:イベント・転勤などタイムリミットがある人でも間に合う
- 歯の形・色を変えることができる:歯の大きさ・形の左右非対称なども改善できる
- むし歯・補綴物の同時改善:既にかぶせ物が入っている歯なら、差し替えで審美性アップ
- 仮歯でシュミレーション可能:最終補綴を入れる前に、試作の仮歯で最終的な仕上がりを確認しながら治療を進めることが可能
- 矯正が向かない人でもできる:歯の根っこが短い、埋伏過剰歯があるなどの事情がある人でも可能です
- 少数歯ならば歯列矯正よりは費用が安く済むことも多い
3. セラミック矯正のデメリット
- 天然歯を削ってしまう:これが最大のデメリットです
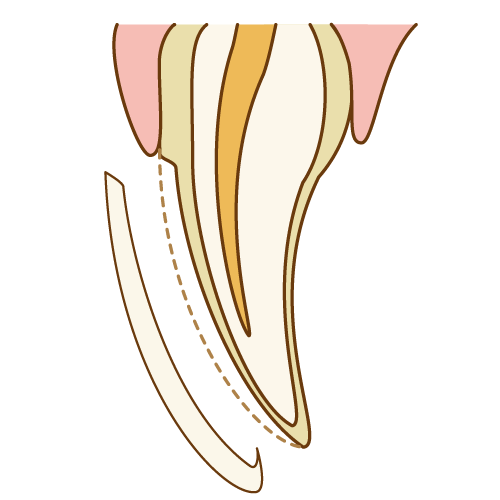
天然歯を削って、セラミックを貼り付ける治療(ラミネートべニア)
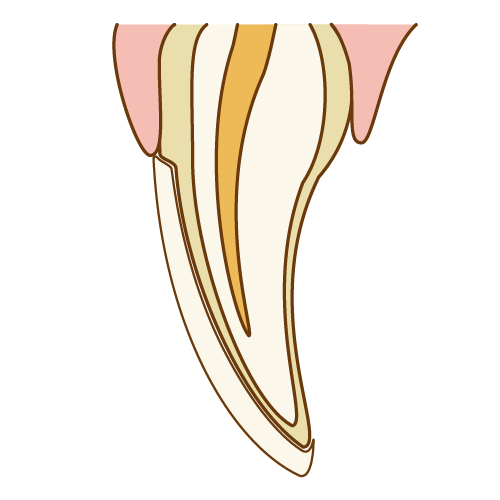
歯を削らなければならないことが最大の欠点
- 歯髄損傷のリスク:削る量が大きい場合、神経を取る可能性がある
- マージンの経年変化:オールセラミックでも、加齢や歯肉退縮で境目が多少見えるようになることも
- 根っこの位置は変わらない:歯の位置が異なる場合、完全な左右対称は困難なこともある
歯医者の本音としては、
まずは、(健康な)歯を削る量が少ない歯列矯正を検討いただく。
そして、治療期間や費用などが条件に合わなくて難しい場合のみ、セラミック矯正も視野に入れる。
という順番でお考えいただけると嬉しいです。
やはり、天然の歯は、削らないで済むならば、削らない方が良いからです。
ブラケット矯正やマウスピース矯正の方が、健康な歯にはやさしい治療です。
ただし、既に前歯に被せ物が入っていて、既存の被せ物のやり替えだけで済む場合は、セラミック矯正がおススメです。
4. セラミック矯正が向いている人・向いていない人
向いている人
- 短期完了が最優先:転勤族・海外赴任・結婚式などタイムリミットがある
- すでに被せ物が入っている:差し替えだけで審美性と歯並びを同時に改善できる
- すでに歯が大きく擦り減っている・欠けているなどしている:被せ物で歯の形も同時に改善できる
- 軽度の歯列不正:ねじれ・すきっ歯・前突が前歯だけに限局している
- ホワイトニングが効きにくい歯:テトラサイクリン変色や失活歯の色調不良
- 気になる歯は1~2本で、費用を抑えたい方:少数歯の場合は通常の矯正治療より費用が少なくて済みます。
向いていない人
- 20代前半以下:歯頚部ラインや歯肉の位置がまだ変化するため、将来マージン(被せ物の縁)が露出しやすい
- 噛みしめ・歯ぎしりがある:セラミックが割れやすい
- 広範囲の不正咬合:骨格性出っ歯・開咬・受け口などの場合は根本的矯正が必要
- 歯を削るのに抵抗がある人:通常の矯正治療の方がおススメです
当院で審美補綴(セラミック矯正)を選ぶことが多いのはこんな人
・すでに前歯には全て冠が入っている
・2~3年で転勤がある職場勤務のために、矯正治療が難しい
・歯の色が(ホワイトニングではどうにもならないレベルで)変色している
ブラケット矯正しか矯正治療の選択肢がなかった昔は、40代以上の方は「矯正器具をつけて仕事ができない」とセラミック矯正を選ばれることが多かったですが、今はずいぶん減りました。
透明マウスピース矯正(インビザラインなど)ならば、会社員でも矯正しやすいためでしょう。

5. 噛みしめ・歯ぎしりがあるけれどセラミック矯正で綺麗になりたい場合の対策
噛みしめや歯ぎしりがあれば、セラミック補綴やラミネートべニアにはダメージが蓄積しやすくなります。
そのため、噛みしめや歯ぎしりがある人は、セラミックが割れたりはずれたりしやすいです。
しかし、噛みしめや歯ぎしりがあっても、歯の色や形をセラミックできれいにしたい、という場合はどうすればよいでしょうか?
よく使用される方法としては、マウスピースを装着して歯やセラミックの保護したり、ボツリヌス毒素注射を行って、咬筋の活動を低下させ、噛みしめる力をゆるやかにする方法があります。
マウスピース(ナイトガード)を使用する
- 就寝中に使用する:違和感、口腔乾燥などにより苦手と感じる方もいる
- プラスチック製マウスピースが削れることで歯とセラミックを守る:マウスピースはだんだん劣化する
- マウスピースは割れたら交換が必要:半年~1年で交換になることが多い
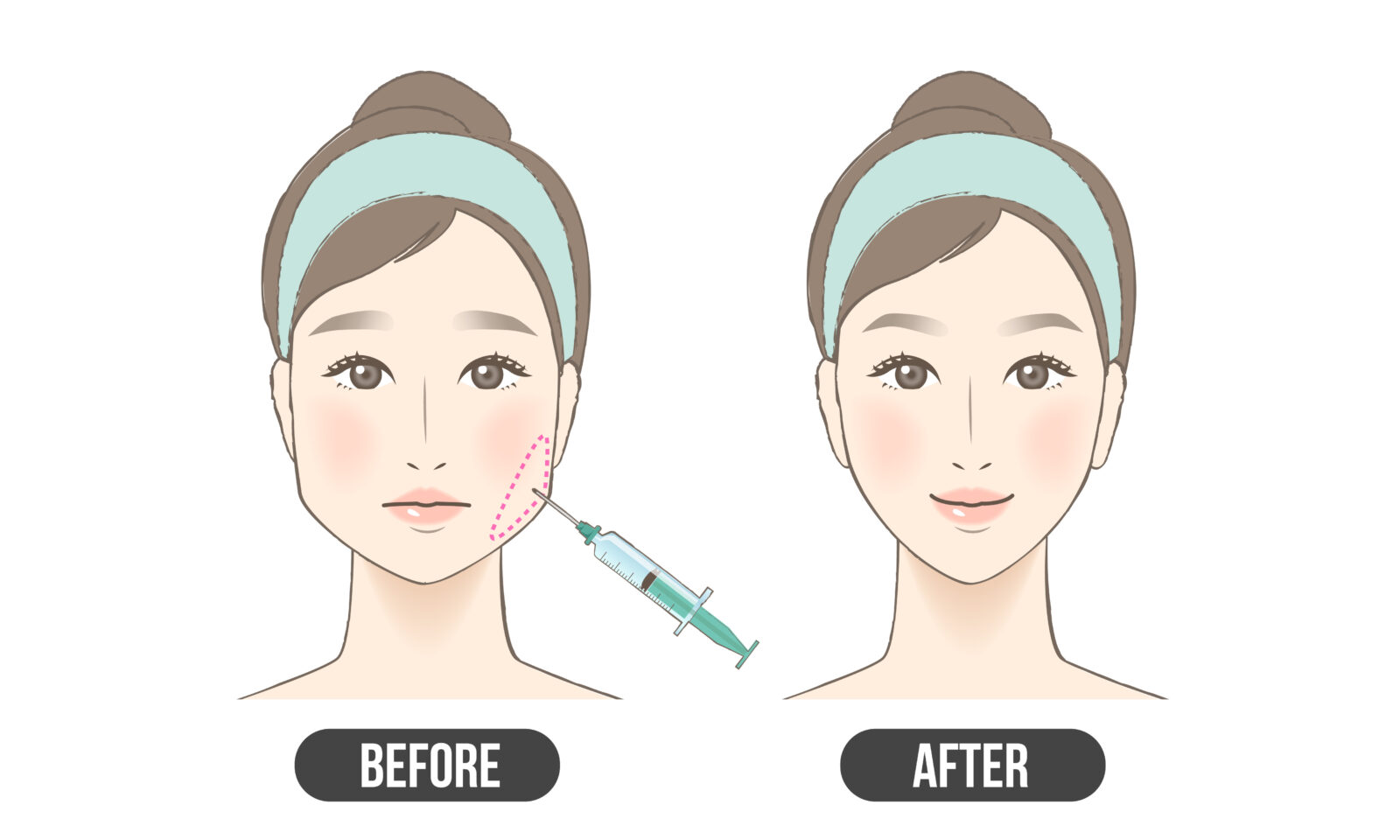
ボツリヌストキシン治療を受ける
- 咬筋の活動性を下げることで歯とセラミックを守る:歯科では美容目的のボトックスはやっていないので、あくまで咬筋の活動性を下げる目的。
- いわゆるエラボトックスと同部位・同薬剤:結果的にエラの張りも改善することがある
- 半年~1年で効果が減衰する:1回で終了はしない。半年おきくらいの定期的な注射が数回必要となるケースが多い。
- 繰り返し注射することで咬筋の活性が低下し、注射不要になることもある
- 妊娠中・授乳中はNG
6. よくある質問(FAQ)
- Q. 痛みはありますか?
A.麻酔下で行うため施術中の痛みはほぼありません。通常の虫歯治療と同じです。
- Q. 抜歯は必要ですか?
A.矯正治療とことなり、歯の位置は動かさないので抜歯しないケースがほとんどです。2本の歯が完全に重なっている場合などは抜歯することもあります。
- Q. セラミックが欠けた場合は?
A.それぞれの歯科医院で契約前にご確認ください。歯科医院ごとで条件が異なります。
- 当院の場合は、保証期間内(5年)なら無償で再治療しております。
保証期間が過ぎた後も、当院に3~4か月おきに定期管理での通院を継続されている場合は、当院規定の再治療の割引制度があります。
7. まとめ
いかがでしたか?
・セラミック矯正は「短期間」「美しい見た目」をかなえる一方で、「(健康な)歯を削る」というデメリットがあります。
・長期的なお口の健康を守るには、通常の歯列矯正(ブラケット矯正やマウスピース矯正)との比較を十分に行ったうえで選択することが大切です。
当院では、無料カウンセリングにてワイヤー矯正・マウスピース矯正・セラミック矯正の3つの選択肢を比較しながら、患者さま一人ひとりに最適な治療計画をご提案しています。
「2か月後のイベントに間に合わせたい」「前歯だけやり直したい」など、お悩みがあればお気軽にご相談ください。
最後までお読みくださり、ありがとうございました。
冷たい物で歯がしみる原因TOP3と今日からできる対策
2025年7月22日
冷たい物で歯がしみる原因TOP3と今日からできる対策
【知覚過敏だけじゃない「歯がしみる」原因と治し方】
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
冷たいものがおいしいシーズンになってきましたね。
今日は「歯がしみる」を掘り下げていこうと思います。
アイスをひと口食べるたびにキーンと痛みが走ったり、うがいをしただけで歯がズキッとしみたりする・・・という人もいるかもしれません。
そうなると、食事も歯みがきも憂うつになってしまいますよね。
知覚過敏は成人の約3割が経験するといわれる身近なトラブルです。
しかし、知覚過敏を引き起こす原因は一つではありません。
原因を正しく理解しないと、セルフケアを頑張っても症状が長引いたり、さらに悪化してしまうこともあります。
この記事では「知覚過敏 原因/治し方」について、臨床で頻繁にみられる3大要因と、それぞれに合った対処法をわかりやすくまとめました。
最後にはよくある質問も掲載していますので、知覚過敏にお悩みの人や、知覚過敏になりたくないという人は、ぜひ最後までお読みください。

目次
- 知覚過敏が起こる仕組み
- 原因① WSD(くさび状欠損)
- 原因② むし歯
- 原因③ TCH(歯牙接触癖)
- 今日から始められる対策まとめ
- FAQ ─ よくある質問
1)知覚過敏が起こる仕組み
歯の表面はエナメル質という硬い鎧で守られています。
しかし、歯ぐきとの境目や強い咬み合わせの力がかかる場所では、この鎧がすり減ったり欠けたりしやすくなります。
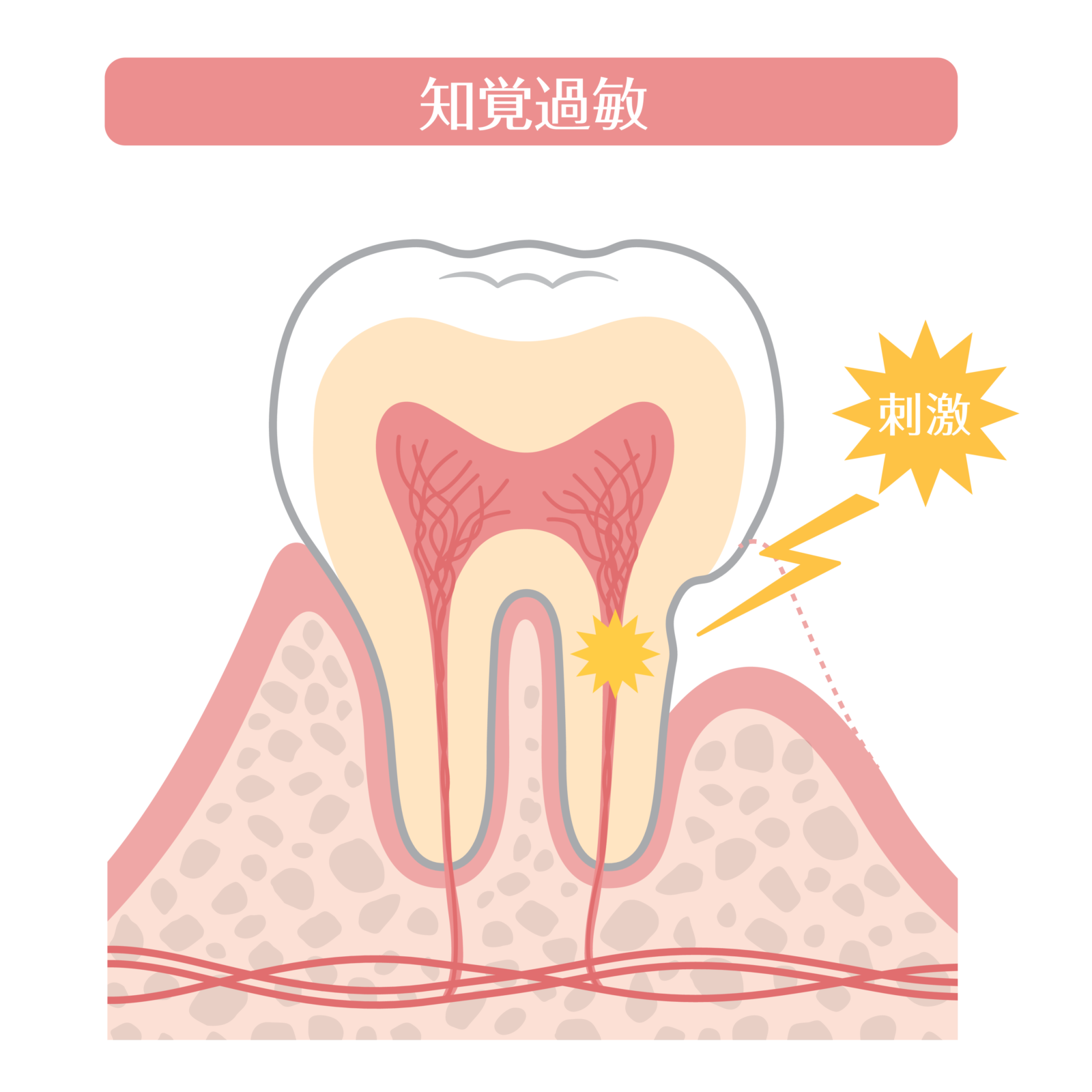
エナメル質の下にある象牙質には細い管(象牙細管)が無数に走っています。
象牙細管を冷たい刺激や甘味・酸味が通過すると、歯髄(神経)が敏感に反応し、鋭い痛みを感じます。
これが知覚過敏のメカニズムです。
2) 原因① WSD(くさび状欠損)
Wedge Shaped Defectとは、歯の根元がV字型にえぐれた状態です。
くさび状欠損とも言います。
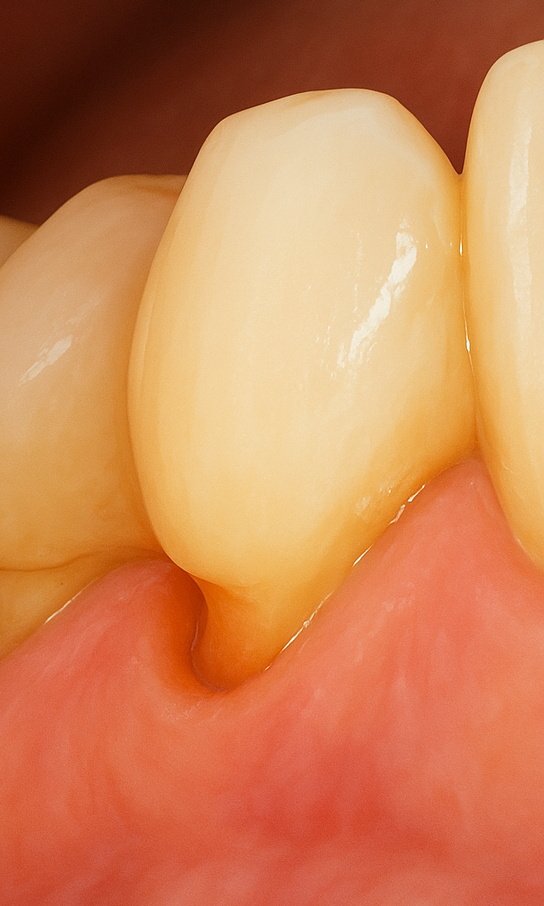
過剰なブラッシング圧や研磨剤入り歯磨剤の長年の使用、あるいは咬む力の偏りが同時に加わることで、歯頸部(歯と歯ぐきの境目)が少しずつ削れてしまいます。
鏡で確認すると、歯の根元が黄色っぽく見えたり、V字の溝ができていたりすることが多いです。
-1.jpg)
WSDへの主な対策 ブラシ圧を下げる・刺激を下げる
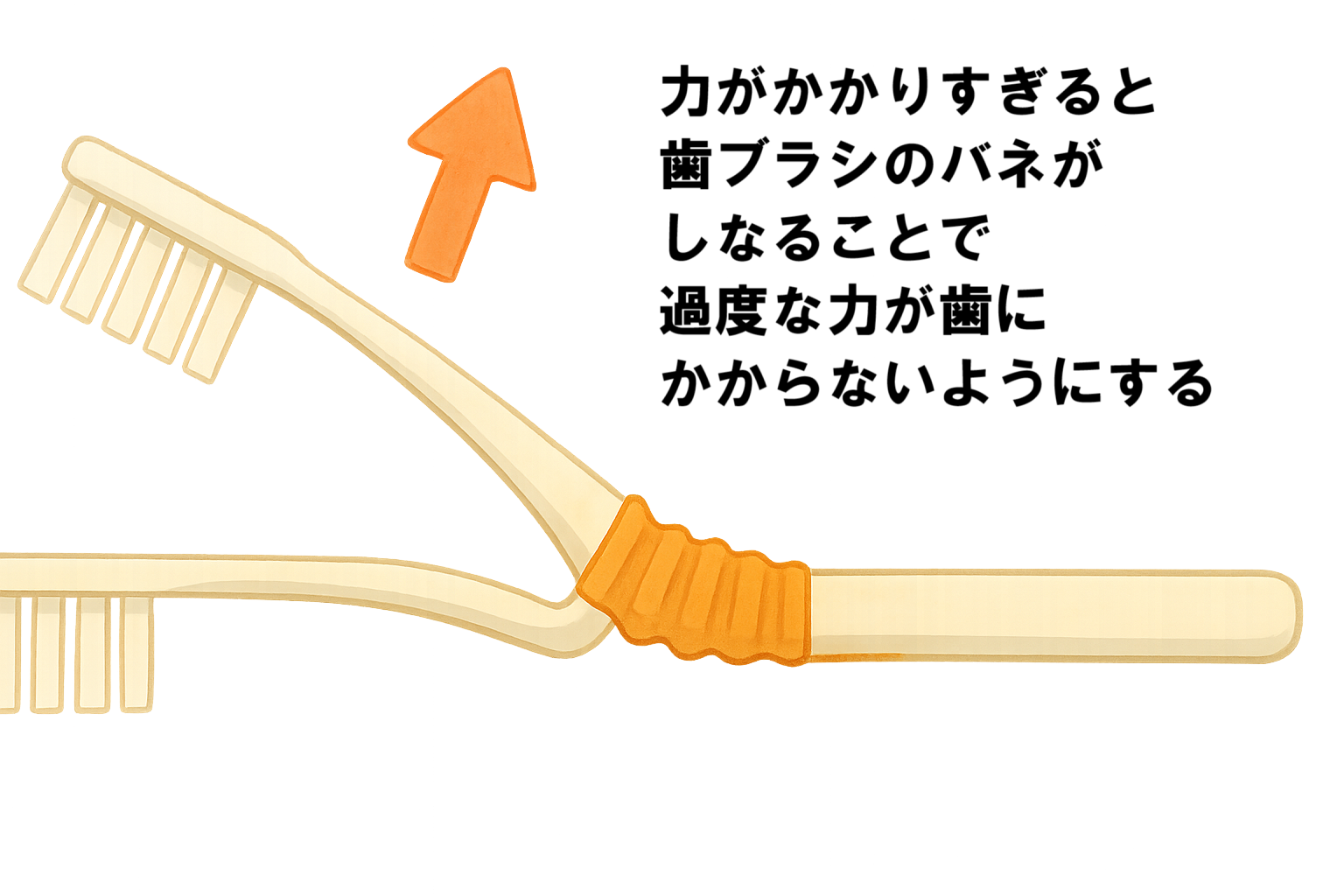
- 歯ブラシはペンを持つように握り、100g程度の軽い力で磨くよう意識します。キッチンスケールの上で歯ブラシを押し当て、力加減を体で覚えると失敗しにくくなります。
- 毛がやわらかめの歯ブラシと低研磨性の歯磨剤を選びましょう。
- ブラッシング圧がコントロールできない人には、ヘッドがしなって100g以上の力を自動的に逃がす「オーバートリートメントケア」機能付き歯ブラシがおすすめです。適切な圧を体感しながら磨けるため、自然と正しい力加減が身につきます。
- 進行した欠損には、歯科医院で露出した象牙質を封鎖する処置を行うと、痛みの再発を防げます。
- 咬み合わせの負荷が強い場合は、夜間の歯ぎしり対策が必要です。
いったん欠けてしまった歯質は自然には再生しません。
ブラッシング圧を改善しても「しみる」症状が続く場合は、できるだけ早めに封鎖処置を受けたほうが安心です。
3) 原因② むし歯(初期〜中等度)
冷たい物や甘い物でしみると「知覚過敏かな」と考えがちです。
しかし実は、むし歯が隠れていることも珍しくありません。
初期むし歯は白く濁って光沢が失われ、中等度になると褐色や黒色の穴が見えます。
象牙質に達すると冷刺激だけでなく甘味や酸味でも痛みが出ます。
根面むし歯(歯ぐきが下がった根の部分にできるむし歯)は進行が早いので、40代以降は特に注意が必要です。
むし歯への主な対策
- 浅い窩洞であれば、歯科医院でコンポジットレジン(CR)を詰める処置を行うと、即日で痛みが改善します。
- 進行している場合はインレーやクラウンが必要になることがあります。さらに深い場合は根管治療まで進むこともあります。
- 自宅ではフッ化物高濃度(1450ppm)歯磨剤を就寝前に使用して再石灰化を促してください。
- 砂糖を含む飲食をダラダラと続けないようにし、就寝前の間食は控えましょう。
4) 原因③ TCH(Tooth Contacting Habit)
安静時、本来上下の歯はわずかに離れています。それにもかかわらず長時間軽く接触させている癖をTCH(歯牙接触癖)といいます。弱い力でも接触時間が長いと歯根膜や象牙質が刺激を受け続け、知覚過敏を引き起こしたりWSDを悪化させたりします。
TCHはストレスや不良姿勢と結びつきやすく、PC作業やスマホ操作で首が前に出るほど接触時間が増えることがわかっています。
TCH改善のコツ ─ 姿勢と生活習慣を整える
- 座り姿勢では猫背・巻き肩・ストレートネックの改善を意識し、モニターを目線の高さに合わせて顎を突き出さない。
- イスに座るときは骨盤を立てて足底をしっかり床に接地し、必要に応じて骨盤サポートクッションを使用する。
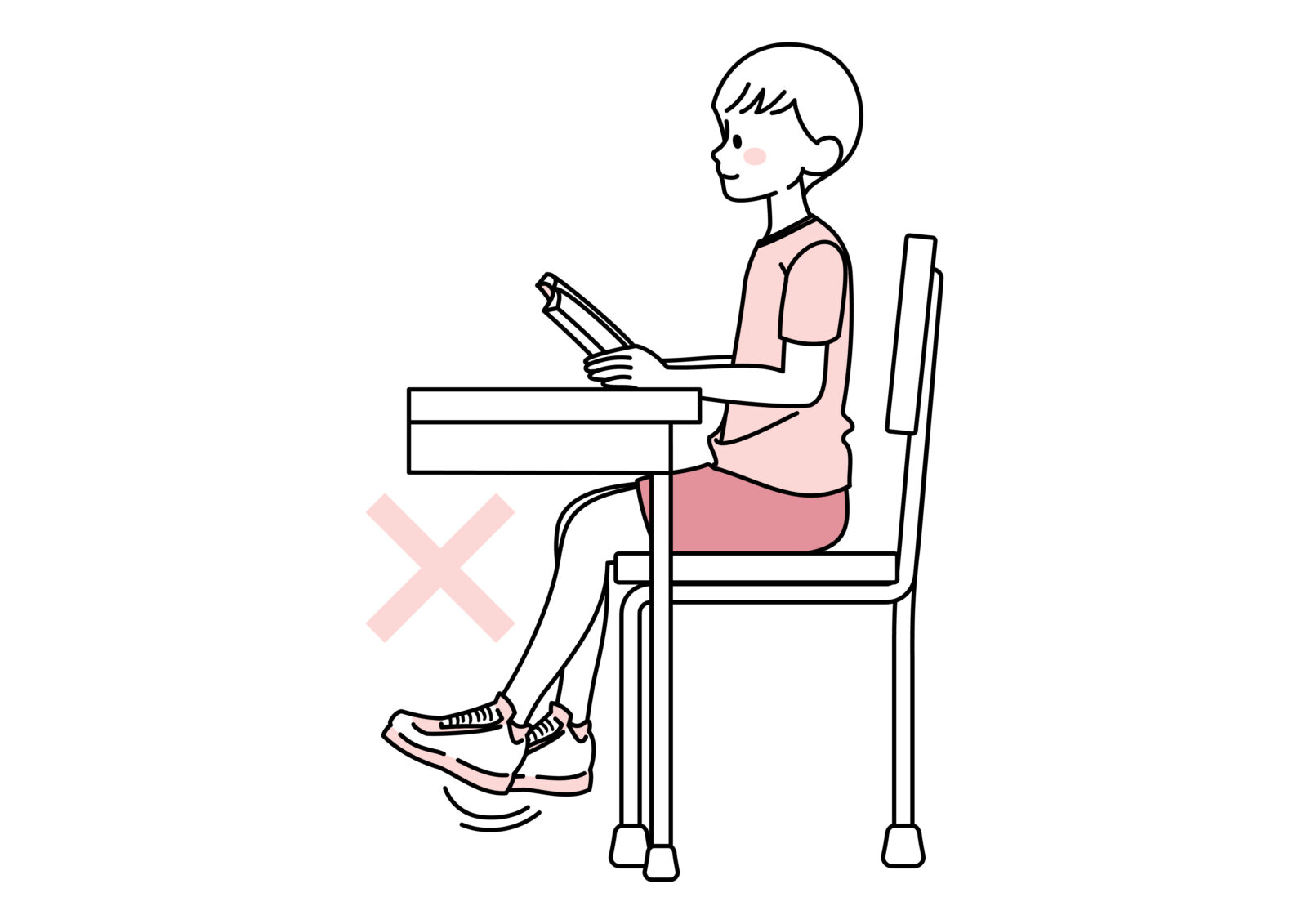
良くない姿勢の例
・背もたれにもたれていて、骨盤が垂直に立っていない
・足裏が地面にべったりついていない
・足を組んで地面から離している
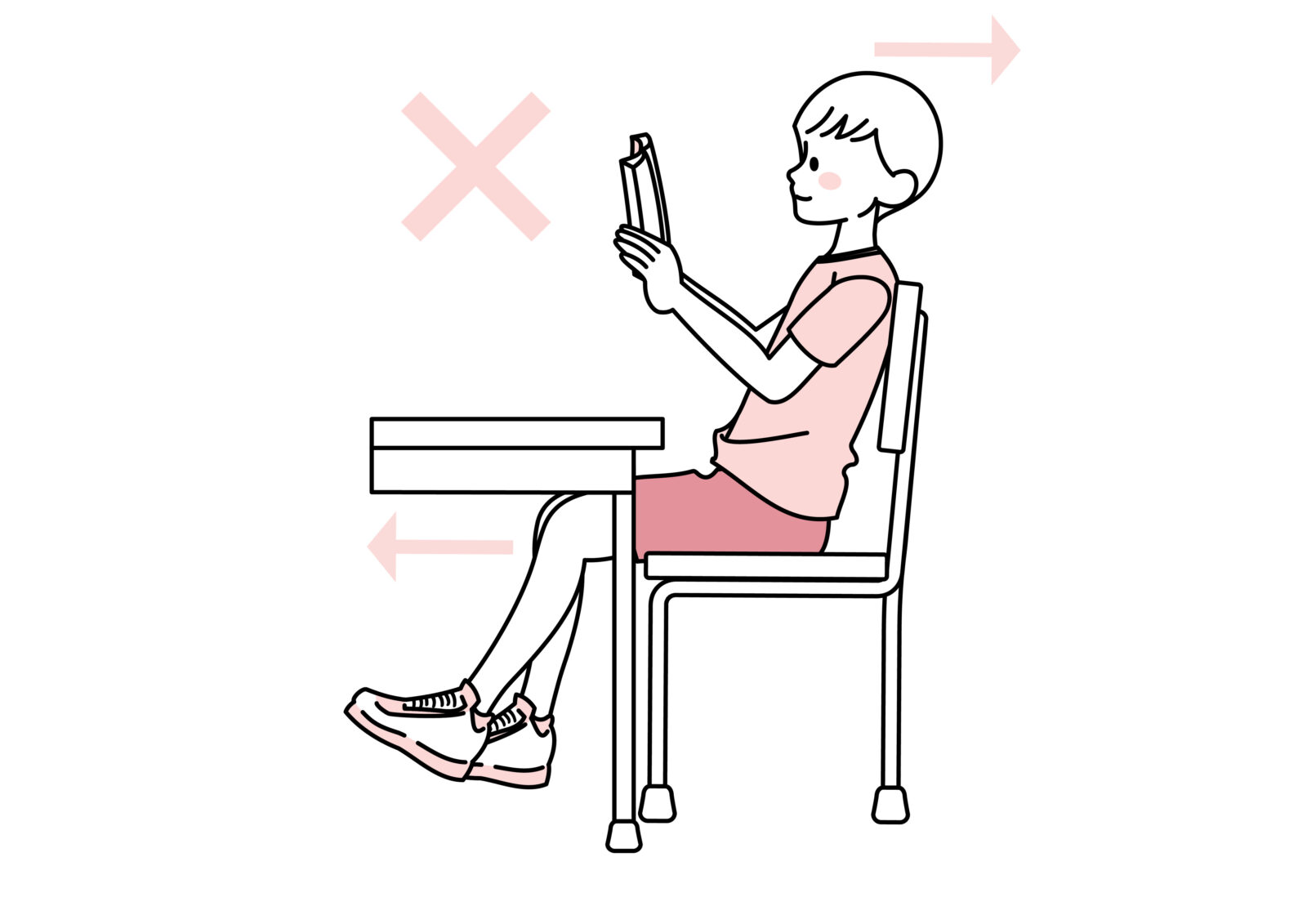
姿勢の改善例
猫背になっている・脇が開いている・顎が前に出ている(ストレートネック)
▶脇をしめ、足裏を床につけ、背もたれを使用せず、顎を前に出さずに、骨盤を立ててまっすぐ座っている
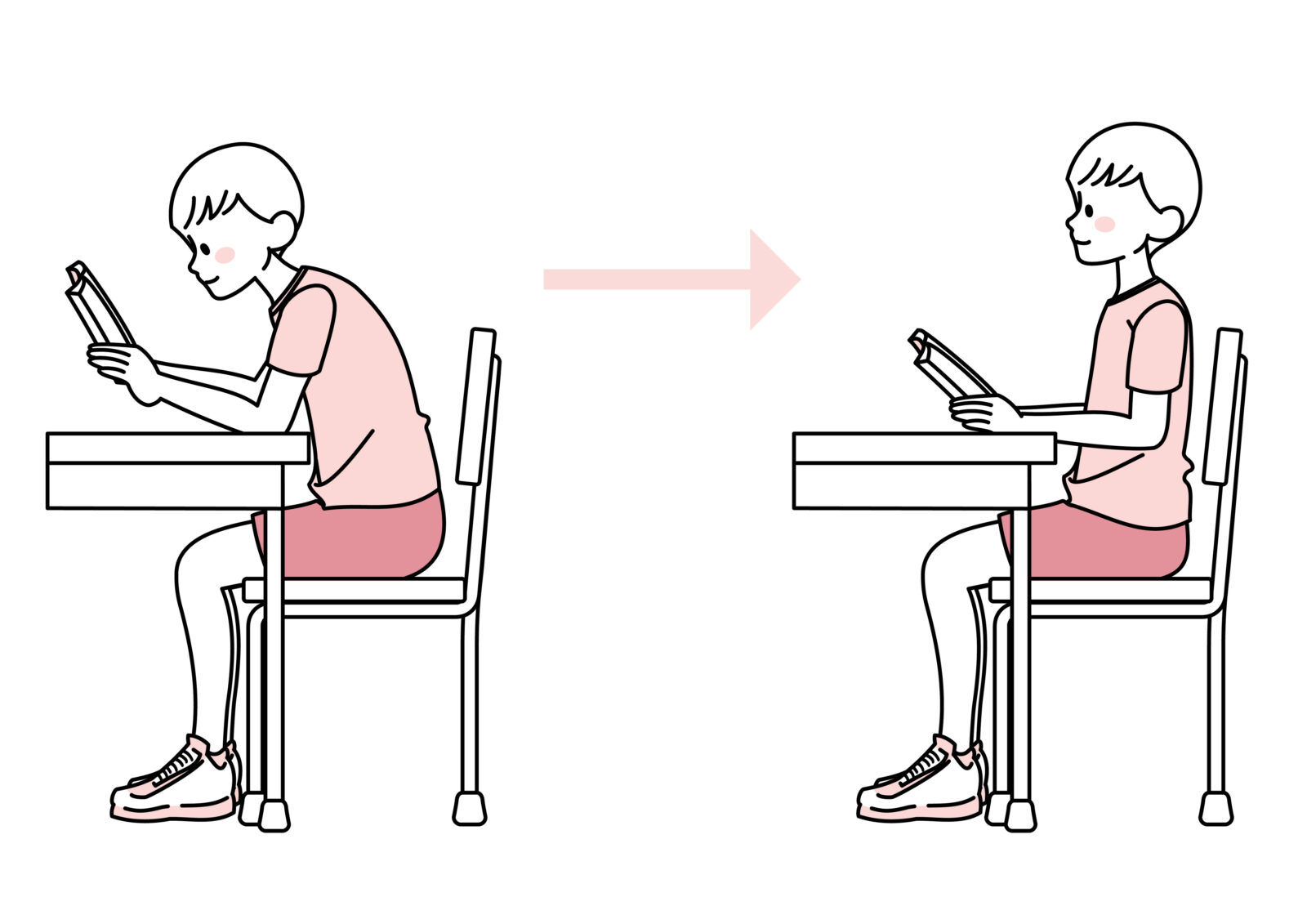
良い姿勢をずっとするのは難しい・・・そのとおりです。
良い姿勢が自然とできるようになるコツとは?
・猫背改善ストレッチを行う
小胸筋・大胸筋、僧帽筋など胸郭周りのストレッチをすると肩が開き、上下歯の自然な離開が保ちやすくなります。
・座り時間を減らし、立ち時間を増やす
スタンディングデスクを活用し、ソファやイスの背もたれを使わないようにします。
長時間座ると、腹筋や臀筋が正しく使われず、骨盤前傾や後傾を起こしやすくなります。
・上下の歯が食事以外は接触しないように意識する
30分ごとにスマホ通知を設定し、「リップシール・ティースアパート(唇は閉じるが歯は離す)」を唱えてセルフチェックする。
・歯を守るための装置を歯科医院で作成する
強い歯ぎしりで詰め物が割れやすい場合は、ナイトガードを装着して歯や修復物を守る方法があります。
ただしこれは症状を一時的に緩和・防護する対症療法であり、TCHそのものを治すわけではありません。
姿勢を整えて上下歯が自然に離れる時間を増やすと、歯や歯周組織への荷重が減り、知覚過敏だけでなく顎関節症や肩こりの改善にもつながります。
5)今すぐ始めることができる対策まとめ
- 歯ブラシの握り方と圧を見直し、オーバートリートメントケア機能付き歯ブラシで歯みがきの正しい圧力を体得する。
- 「しみる」部位に穴や変色があれば自己判断せず歯科医院に受診する。
- 猫背を避け、立ち姿勢や胸郭ストレッチでTCHを減らす。
- 就寝前はフッ化物高濃度ペーストや硝酸カリウム配合ペーストを歯面に塗布する。
- 歯ぎしりが強く詰め物の破損が気になる場合は、ナイトガードで歯を保護する。ただしTCH改善の本命は姿勢と習慣の見直しです。
6). FAQ ─ よくある質問
- Q1. 知覚過敏用の歯磨き粉だけで治りますか?
- 軽度のWSDや初期むし歯であれば、硝酸カリウム入り歯磨き粉の連用で症状が落ち着くケースもあります。ただし欠損が深かったりむし歯が進行していたりすると、歯科医院での封鎖処置や充填が欠かせません。
- Q2. ホワイトニング後に知覚過敏が出ました。
- 過酸化水素が象牙細管を一時的に広げるため、術後にしみることがあります。多くは2〜3日で治まりますが、痛みが強い場合はホワイトニングを中断し、知覚過敏抑制剤を塗布してもらうと早く楽になります。
- Q3. マウスウォッシュは効果がありますか?
- フッ素や硝酸カリウム、乳酸アルミニウムが入ったタイプは補助的に役立ちます。ただしブラッシング圧やTCHを改善しないままでは根本的な解決にはつながりません。
- Q4. TCHを自分でチェックする方法はありますか?
- 1時間ごとに「いま上下の歯は離れているか」と自問し、歯が触れていたらそっと離します。これを繰り返すことで無意識の接触時間を少しずつ減らせます。
- Q5. 知覚過敏とむし歯の痛みはどう見分けますか?
- 知覚過敏の痛みは刺激を取り除くとすぐに消えやすいのに対し、むし歯は刺激がなくなっても痛みが続く傾向があります。鏡で黒い穴や変色が見えたらむし歯の可能性が高いので、早めに受診してください。
冷たい物で歯がしみるのは、身体からのSOSサインです。ブラッシング圧の見直しや姿勢改善など、今日できることから一つずつ取り組みつつ、気になる症状があれば遠慮なく歯科医院にご相談ください。早めの対処が、痛みのない快適な毎日への近道になります。
最後までお読みいただき、ありがとうございました!









































































-1.jpg)






