山口県岩国市の歯科保健の現状と今後の目標|虫歯減少と歯周病増加から見える課題
2026年3月28日
前々回は世界の歯科保健、前回は日本の歯科保健についてお話ししました。
今回は、山口県や岩国市における歯科保健の現状と目標について解説します。
参考リンク
1.山口県と岩国市の虫歯の現状|この20年で大きく改善
山口県のデータでは、
・3歳児:平均むし歯数 0.53本/有病率 15.8%
・12歳児:平均むし歯数 0.6本/有病率 30%
20年前、DMF歯数(むし歯経験歯数)が「1を切った」と大きな話題になりましたが、そこからさらに半減しています。
また山口県全体で見ると、
と大幅に減少しています。
さらに岩国市では、平成30年時点で平均0.46本と、県内でも良好な水準です。
こうした背景から、今後10年の目標はさらに高く設定されています。
・3歳児で「むし歯4本以上」→ 0%
・12歳児で「むし歯なし」→ 90%
乳幼児や小学生のむし歯予防教育が行き届いている中で、より高いレベルを目指す段階に入っています。
2. 8020達成率|急速に改善している指標
「80歳で20本の歯がある人は、要介護になりにくい」という研究結果から、国や歯科医師会などが掲げる国民運動として「8020運動」が推進されてきました。
平成元年からのことですから、実に37年間、ずっと取り組み続けてきたことになります。
山口県では、
と、この6年間で大きく向上しています。
高齢になっても自分の歯で食事ができる人が増えていることは、非常に良い変化といえます。
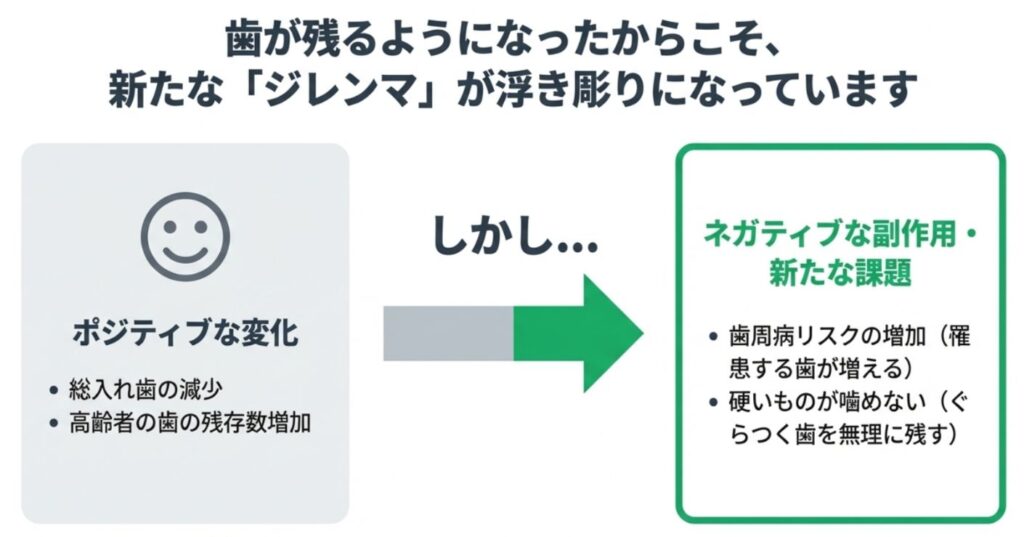
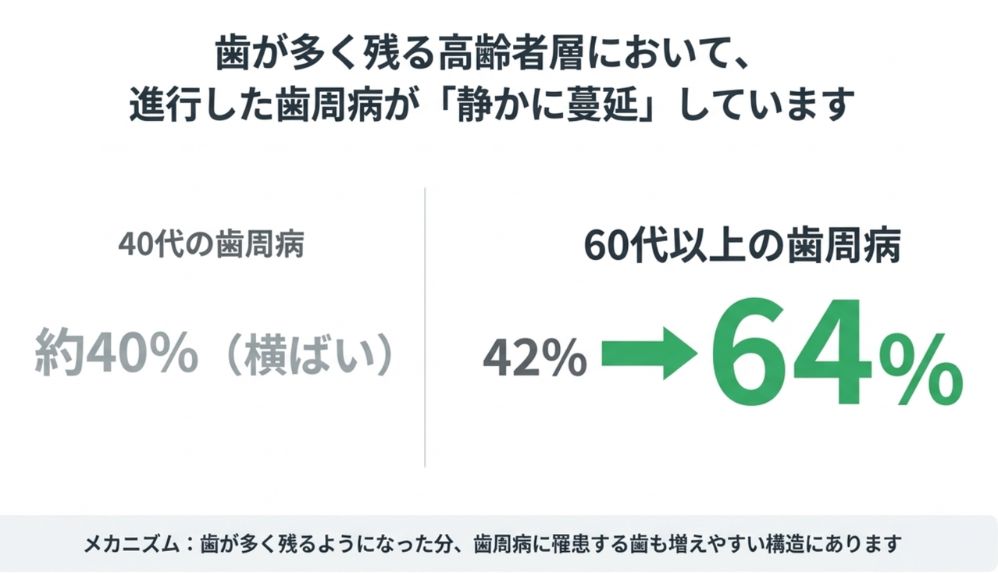
3.歯周病|唯一悪化している重要な課題
・40代:進行した歯周病は約40%で横ばい
・60代以上:42% → 64%へ増加
この背景には、
・「総入れ歯の人が減ったこと」
・「高齢者でも歯が多く残るようになったこと」
が関係しています。
歯が残ること自体は非常に良いことですが、その分、歯周病に罹患する歯も増えやすいという側面があります。
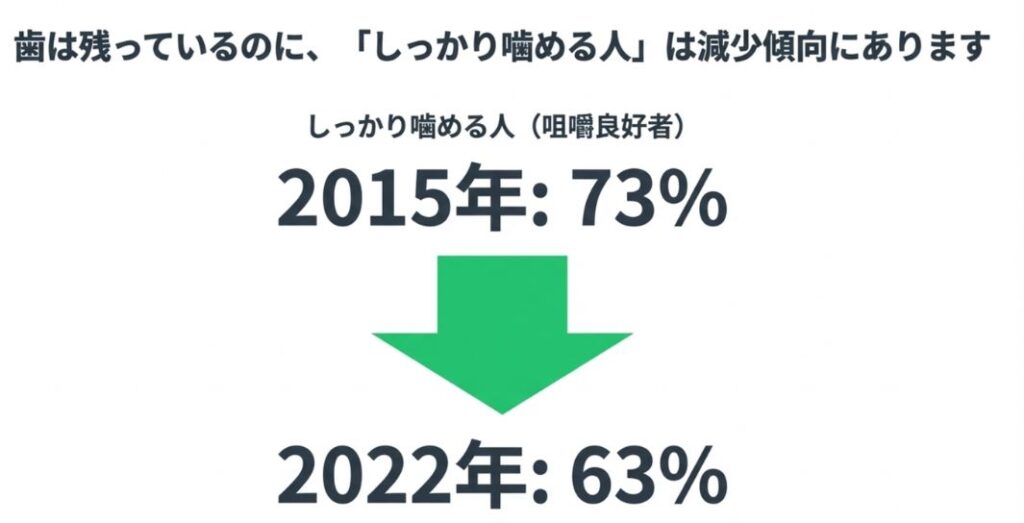
また、歯周病によってぐらついている歯をあえて残しているケースも増えており、その結果として、硬いものが噛みにくくなっている人が増えていると考えられます。
さらに、「しっかり噛める人(咀嚼良好者)」も
と低下しています。
4.今後の方向性|「噛める力」をどう守るか
4-1) 虫歯予防の取り組みは大成功!ただし、まだ減らせる
これまでの取り組みは成功していると言えます。
一方で、12歳で約30%のむし歯有病率に対し、17歳ではむし歯経験者が約50%まで増加します。
この背景には、
・部活動や受験などで生活リズムが乱れやすい
・間食や清涼飲料の摂取機会が増える
・保護者による仕上げ磨きがなくなる
・定期検診から離れる時期である
といった思春期特有の生活変化があります。
つまり、小児期の予防が成功していても、その後の数年間でむし歯が増えてしまう層が一定数存在します。
この点を踏まえると、現在の状況は「過去と比べて改善はした、しかしまだ余地がある」とも言えると思います。今後は、思春期まで含めた継続的な予防歯科の浸透が求められています。
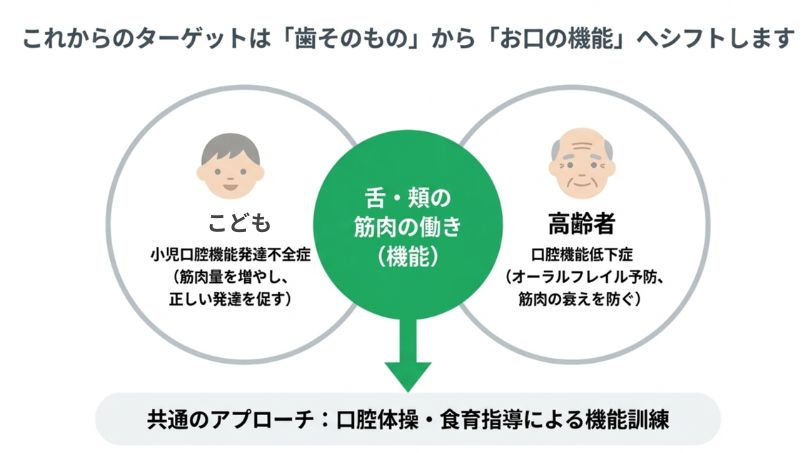
4-2)最大の課題は「しっかり噛めること」
噛む力には、歯や歯ぐきだけでなく、舌・頬などの筋肉の働きも関わります。
そのため、現在は
・子ども:口腔機能発達不全症
・高齢者:口腔機能低下症
として、お口の機能をつかさどる筋肉の働きが弱い場合は治療対象となりました。
などの取り組みを通して、筋肉量を整える/増加させることが試みられています。
口腔機能低下症と小児口腔機能発達不全症については、下記のリンクから詳細な解説をお読みいただけます。ご興味がおありの方は、ぜひお読みくださいね。
参考リンク:高齢者の口腔機能低下症について
参考リンク:子どもの口腔機能発達不全症について
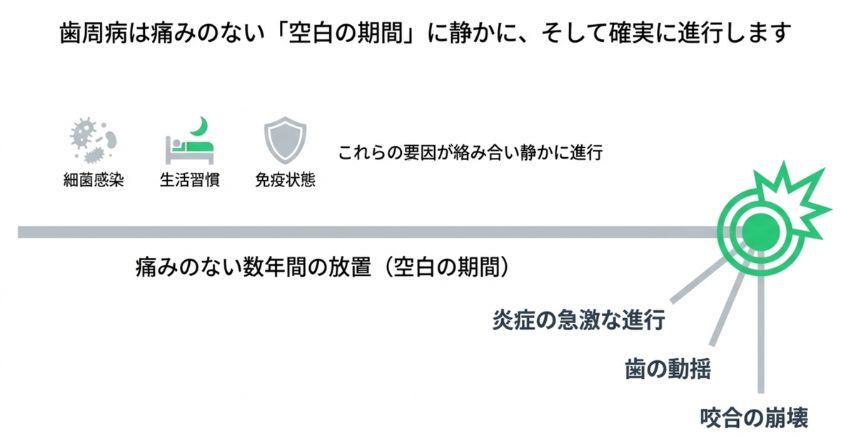
5.検診の重要性|歯周病は「歯石除去の期間が空きすぎる」ことがリスクになる
臨床の実感としても、「4〜5年検診を受けていない」という患者さんは、急激な進行を示すケースが少なくありません。
これは、歯周病が
といった要因の影響を受けながら、長期間にわたり静かに進行する病気であるためです。
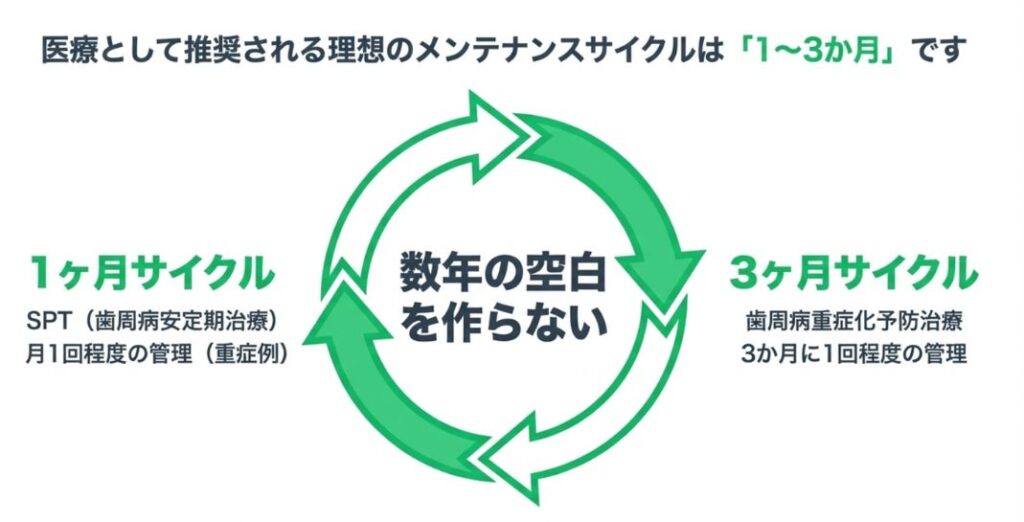
一方で、保険診療の中でも歯周病の管理間隔は明確に設定されています。
SPT(歯周病安定期治療):重症例では月1回程度の管理
歯周病重症化予防治療:3か月に1回程度
つまり、医療として歯周病の管理間隔は「1〜3か月」とされていることが多いのです。
それに対して、数年単位で受診が途絶えると、
が一気に進んでしまうリスクが高くなります。
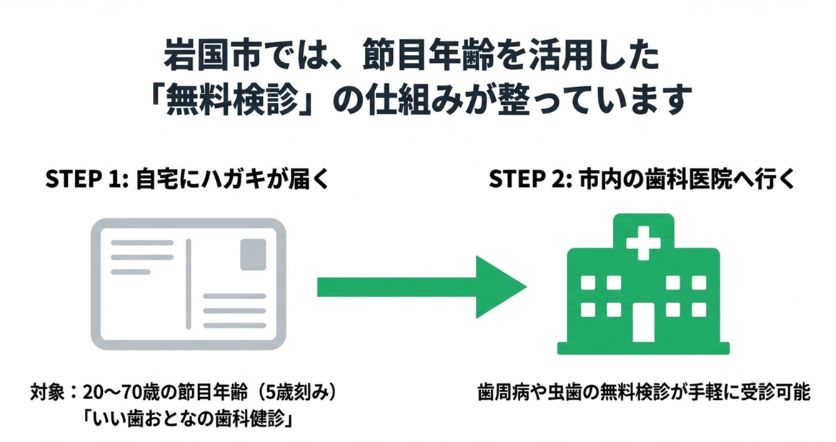
こうした受診間隔の問題を改善するために、
といった仕組みが整備されています。
岩国市の場合、「いい歯おとなの歯科健診」は、20〜70歳の節目年齢(5歳刻み)の市民を対象に、歯周病や虫歯の無料検診券が郵送され、市内の歯科医院で受診可能です。
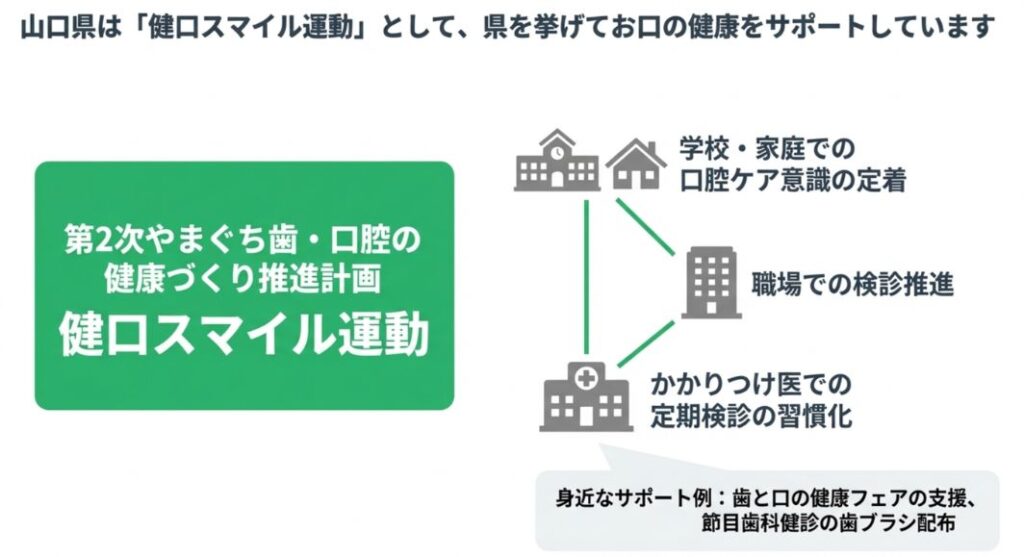
6.山口県の取り組み「健口スマイル運動」
「健口スマイル運動」という言葉、新聞やミニコミ誌などで見かけたことがある方もいるかもしれません。
参考リンク:健口スマイル推進事業ホームページ
この事業は、
学校から家庭、職場まで一貫して口腔ケアの意識を定着させること
かかりつけ歯科医院を持ち、定期検診を受ける習慣を広げること
を目的として、県の条例に基づいて進められています。
実際には、さまざまな形で地域の取り組みを支えています。
例えば、保育士さんや介護関係者など、歯科以外の専門職の方への口腔ケア勉強会を催したり、
やまぐち健口フェスタのような、一般の方向けの啓発イベントを開催したり、
ロッテやライオン、サンスターといった企業と協賛して官・民協働による歯・口腔の健康づくり施策を展開したりしています。
「良い歯おとなの歯科健診(節目歯科健診)」で配布される歯ブラシなども、この健口スマイル推進事業の一環として、歯科医院に委託されているものです。
つまり、あなたの身近にある歯科イベントや検診の多くは、この県の取り組みとつながっています。
これまで見てきたように、
歯周病は通院間隔で大きく差が出る病気であり
思春期以降も虫歯は増える可能性がある
という現状があります。
そのため、「検診の機会があるかどうか」ではなく、「用意されている機会をどう使うか」 が重要になります。
すでに、かかりつけの歯科医院があり、定期通院の習慣がある方は、そのまま継続していけば大きな問題はありません。
一方で、
しばらく歯科にかかっていない
痛くなったときだけ受診している
という方にとっては、こうした検診やイベントが「最初の一歩」になります。
歯科検診のお知らせは、職場や学校、自治体など、さまざまな形で届きます。
そのときに、「今回はいいか」と流すのか、「せっかくだから受けておこう」と動くのかで、数年後のお口の状態は大きく変わります。
まずは一度、チェックする機会を作ること。そこからすべてが始まります。
案内が届いたときは、ぜひ活用してみてください。
7.まとめ
いかがでしたか?
・山口県では小児の虫歯は大きく減少し、予防は成功している
・8020達成率はこの数年で急速に向上している
・高齢者は歯が残る一方で歯周病罹患歯も増加している
・高齢者の口腔機能低下症、子どもの小児口腔機能発達不全症への対策が重視されている
・思春期で虫歯が増える傾向があり継続的予防が重要
・「健口スマイル運動」という組織横断的な運動で、山口県では様々な検診やイベントが行われている
日常生活の中で「お口をチェックする機会」を持つことが、これからますます重要になります。
検診や地域の取り組みに、ぜひ積極的に参加してみてください。
日本の口腔保健(小児歯科を含む)の目指すもの
2026年2月13日
日本の口腔保健(小児歯科を含む)の目指すもの
こんにちは、岩国市の医療法人つぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
前回は、日本と海外の「予防歯科」の考え方の違いについて解説しました。
医療で何を重視するかは国によって異なりますが、日本の特徴は次の2点でした。
・日本は予防よりも治療に重きを置いている
・予防については個人の価値観が重視され、学校や自治体の関与は比較的少ない
これは良い・悪いという話ではなく、医療に対する考え方の違いによるものです。現在の日本の保健行政も、この前提に基づいて計画が立てられています。
1)日本は「健康寿命の延伸」と「健康格差の縮小」を目指している
日本では2024年に策定された「健康日本21」歯科版の「歯・口腔の健康づくりプラン」に基づき、「健康寿命の延伸」と「健康格差の縮小」を大きな目標として医療行政が進められています。
具体的な取り組みとしては、
・学校での歯科検診
・学校での歯みがき実施や歯科保健教育
・フッ素の活用
・ライフコースアプローチの推進
などが挙げられます。
ライフコースアプローチとは、幼少期、場合によっては胎児期からの生活習慣や健康状態が、成人期・高齢期の健康にまで影響するという考え方です。
「子どものころの習慣が一生を左右する」という視点に立った健康づくりです。
次の章から、具体的な目標について解説していきましょう。
2)日本が健康寿命を延ばすために目指している「目標」
2-1)歯周病を有する人の減少と、その格差の縮小
・正しいセルフケア(歯みがき・歯間清掃)の実践者を増やす
・歯肉炎・歯周炎のある人を減らす
・喫煙・受動喫煙を減らす
ここに喫煙・受動喫煙が入っているのは、タバコは歯周病の原因になるためです。
ニコチンが毛細血管を収縮させることで、歯茎の血行が悪くなることで歯周炎になりやすくなってしまうのです。
2-2)よく噛んで食べられる人の増加と、その格差の縮小
・むし歯のない人の割合を増やす
・60歳で24歯以上残っている人を増やす
・40歳以上で19歯以下の人を減らす
・口腔機能が低下している人を減らす
2-3)歯科検診を受ける人の増加と、その格差の縮小
・歯科健診を実施する事業所を増やす
・「健康経営」に歯科を取り入れる企業を増やす
・妊産婦歯科健診を行う市町村を増やす
・歯周病検診を行う市町村を増やす
(厚生労働省資料より)
3)どのくらい達成できているの?
前述のような目標に向かって、行政も歯科医師会も頑張ってきたわけですが、では、これらの目標はどの程度達成されているのでしょうか?
3-1)高齢者の目標について
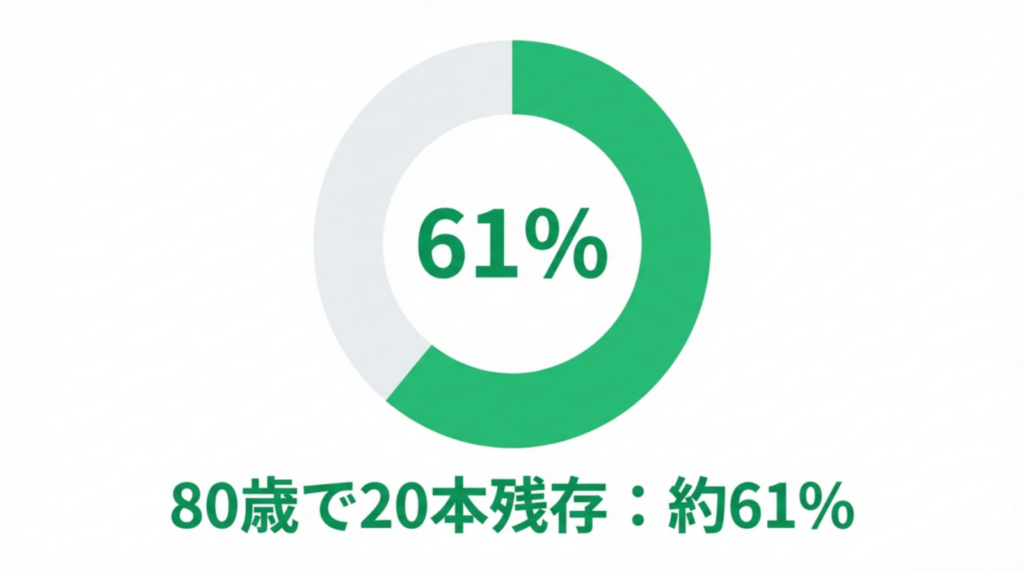
特に注目されている指標が「8020達成率」です。
80歳で20本以上の歯を保つ人は、要介護になることが少ないことから、1989年(平成元年)に、厚生省(現在の 厚生労働省)と 日本歯科医師会 が提唱した国民運動です。
・現在80歳で20本以上の歯を保つ人の割合は約61%
・2016年に「8020達成者率を50%に」という目標をしました。
・現在は新目標「8020達成者率を85%」に向けて新たな取り組みがなされています。
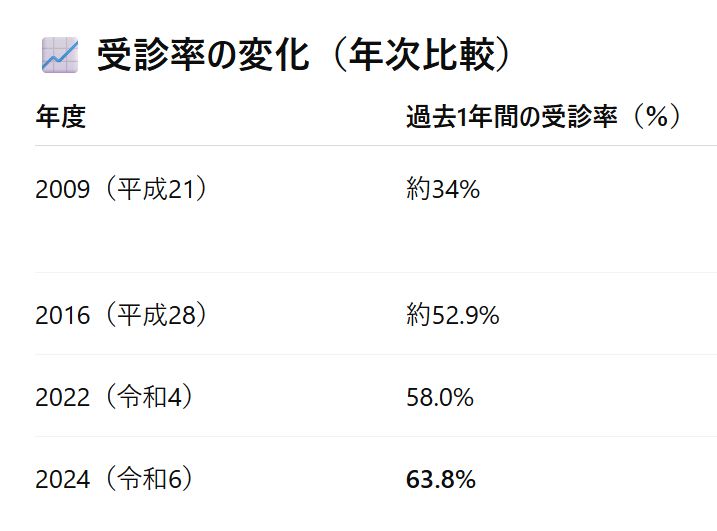
3-2)歯科受診率の目標について
・1年以内に歯科を受診した経験がある人は約6割に増え、年々増加。
3-3)小児歯科における数値目標
3歳児
・3歳児のむし歯経験なし率:目標80%以上(健康日本21)
→ 2021年の現状値では、「3歳で4本以上の虫歯がある子供の割合」は4%(出典:地域保健・健康増進事業報告)
・日本における 3 歳児のむし歯有病率(1 本以上むし歯を持つ割合) は、長期的に大幅に低下
→1989 年頃:約 55.8%(むし歯がある割合)
→2010〜2020 年代:10〜20% 台前後 の割合に低下(研究・市区町村データによる)
12歳児
・12歳児(1人平均永久歯むし歯数(DMF)が1.0未満である都道府県を増やす)(健康日本21)
→1998〜2000年前後:2〜3 本台に低下(学校保健統計など)
→2018〜2020 年代:0.7 本台へ減少(学校保健統計)
→令和 4 年度(2022〜2023):0.56 本(過去最低更新)という報告あり
こうして見ると、日本は予防意識の向上と制度整備により、着実に改善を重ねてきたことが分かります。
一方で、いわゆる「二極化問題」、
多くのお子さんの歯が虫歯にならずに予防できているのに対し、口腔崩壊というレベルで虫歯になっているお子さんも見かける…という問題があります。
・ほとんどむし歯がないお子さん
・たくさんの虫歯により、口腔内の問題がたくさんあるお子さん
背景には生活習慣や家庭環境など、さまざまな事情があります。
行政の改善も、学校からの関りも、各家庭での生活習慣の見直しなども、
行政や学校も、口腔崩壊の状態にあるお子さんにどうアプローチすべきか、議論を重ねています。
そういったケースでは、歯科受診さえしていただければ、そのお子さんに最もあっている方針を個別に考えますので、まずはご相談いただければと思います。
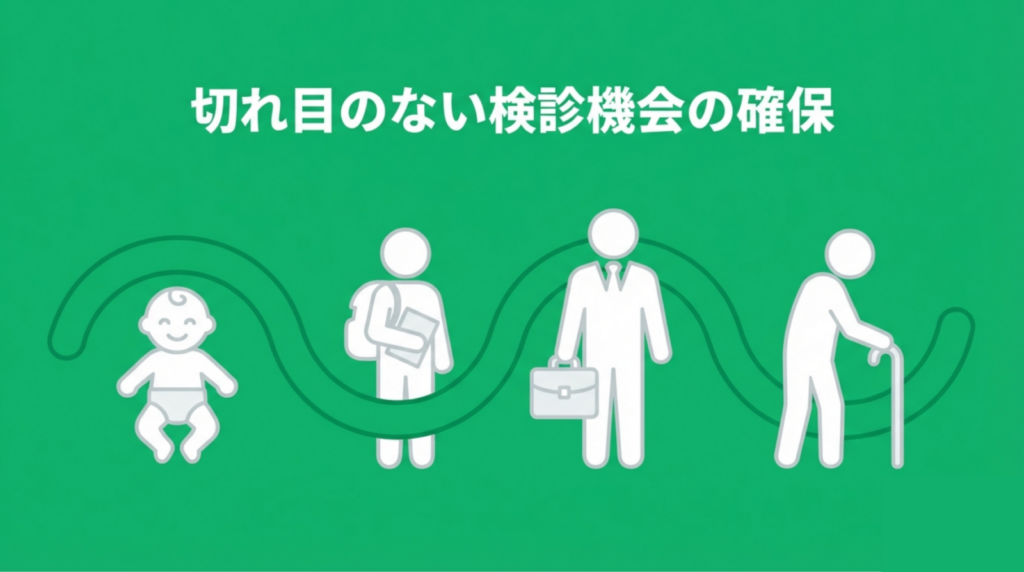
3-4)切れ目のない検診機会の確保
近年、厚生労働省が特に力を入れているのが「切れ目のない検診機会の確保」です。
子供のうちは
と切れ間なくある歯科健診も、社会人になったあとは途切れてしまう問題です。
現在、成人の節目検診は市区町村が実施主体で、実際の実施年齢や回数は 各自治体の裁量 です。
ちなみに岩国市では「いい歯おとなの歯科健診」という自治体の無料歯科健診があり、
20歳 25歳 30歳 35歳 40歳 50歳 60歳 70歳 +妊婦(年齢問わず)
が対象となっています。
現在の受診率は約53.6%(全国平均の58%より低い)で、
一方で「歯科健診を受けたことがない」と答える人が20.8%もいることが問題視されています。
健康日本21(第3次)では、歯科受診率95%という高い目標も掲げられています。
「特別なときだけ、トラブルがあったときだけ」ではなく、「習慣として通う」ことが求められているのです。
4)まとめ
いかがでしたか?
・この20年で、日本の歯科保健は数値目標を明確にし、国民の健康レベルは大きく前進してきました。
・最終的にお口の健康を守るのは制度ではなく、ご家庭での習慣と選択です。
・「何か問題がある時だけ歯科受診する」ではなく、「習慣として通う」こと重要です。
・お口の中の問題でお困りごとがありましたら、歯科医院で個別に治療や習慣の見直しなどを相談するのがおススメです。
気になることがありましたら、どうぞお気軽にご相談ください。
最後までお読みくださり、ありがとうございました!
海外の小児歯科事情について― 日本との違いから見えてくる「予防」と「矯正」 ―
2026年1月30日
こんにちは。岩国市の医療法人つぼい歯科クリニックおとなこども矯正 副院長の吉村です。
当院は米軍基地が近いこともあり、海外で歯科治療を受けてこられた患者さんも、多く来院されます。
治療の跡を見て「日本と同じだな」と感じることもあれば、「これは少し考え方が違うな」と思うことも少なくありません。
前回は
「世界と日本の口腔健康に対する考え方の違い」
についてご紹介しました。
今回はその続きとして、
「虫歯予防」や「矯正治療」などの小児歯科事情を中心に、日本と海外の違いを分かりやすく解説していきたいと思います。
▼前回の記事はこちら
虫歯は減ったのに、なぜ口の病気は世界最大級の健康課題なのかhttps://tsuboidental.com/blogs/archives/7931
1)フッ素の使い方と定期健診の考え方 ― 海外と日本の違い ―
フッ素の使い方には、国ごとに明確な「戦略の違い」があります。
1-1)海外:水道水フロリデーションという考え方
アメリカやオーストラリアでは、水道水にフッ素を添加している地域が多くあります。
毎日飲む水にフッ素が含まれているため、特別な意識をしなくても虫歯予防ができる、いわば「パッシブ(受動的)な予防」です。
1-2)日本・北欧:個人の選択を重視
一方、日本や北欧諸国では、水道水へのフッ素添加は行われていません。
(一度採用した国でも改めてやめている国も多いです。ちなみに日本では全国一律で実施されたことはなく、過去に京都府山科地区、沖縄県、三重県朝日町などで試験的に行われたのみです。)
これは
「飲料水に何かを加えるかどうかは、個人の選択に委ねるべき」
という哲学的な考え方に基づいています。
どちらが正しい、という話ではありません。
ただし日本では、虫歯を防ぐために
「子どもの頃から歯科医院や自宅でフッ素塗布を行う習慣」を、保護者の方が積極的に作ってあげなくてはなりません(積極的な予防)。
1-3)日本で推奨されているフッ素の使い方(2023年改訂)
2023年、日本小児歯科学会など4つの専門学会が、フッ素使用の推奨量を見直しました。
現在の考え方は、「高濃度・微量使用」 です。
虫歯予防効果の高い1,000ppmF前後の高濃度フッ素配合歯磨剤を、ごく少量だけ使うという方法が推奨されています。
使用量の目安は以下の通りです。
・歯の萌出直後から使用開始
・フッ素濃度:900~1,000ppmF
年齢別の使用量
・2歳まで:米粒程度(1~2mm)
・3~5歳:グリーンピース程度(約5mm)
・6歳以上:歯ブラシの幅程度(この年代では1,450ppmFが推奨されます)
「歯が生えたらすぐに、効果の高いフッ素を安全な量で使い始める」
これが、現在の学会が示しているフッ素利用の基本的な考え方です。
ちなみに海外では、5,000ppmFの高濃度フッ素歯磨剤が、老年期の根面う蝕に推奨されています。
日本では低年齢児には危険と判断され、市販されていませんが、
世界的な潮流としては
「高濃度を、必要最小限で使う」
という方向に進んでいます。
2)治療的予防という考え方 ― アメリカと日本の違い ―
現在アメリカ(米国歯科医師会:ADAや米国小児歯科学会:AAPD)では、「穴があく一歩手前の、初期むし歯」に対しても、シーラントをすることを強く推奨しています。
2-1)フィッシャーシーラントとは
虫歯になりやすい奥歯の溝を、樹脂であらかじめ封鎖する処置です。
多くの場合、歯を削らずに行え、子どもの虫歯予防として広く使われています。
日本でも、15歳以下の小児に対しては保険診療で実施可能です。
2-2)「予防」から「初期虫歯の管理」へ
システマティックレビュー(多くの研究を統合評価する手法)により、初期虫歯の上からシーラントで物理的に封鎖することで、虫歯の進行を抑えられることが確認されています。
つまりシーラントは、従来の「虫歯予防」に加えて「初期虫歯の管理・治療」という役割も担うようになってきているのです。
※進行した虫歯には適応できないため、正確な診断が重要です。
2-3)アメリカのスクール・シーラント・プログラム(SSP)
アメリカでは、CDC(疾病予防管理センター)がスクール・シーラント・プログラム(SSP)を強力に推進しています。(J Am Dent Assoc.153(10):970-978.e4.)
これは歯科専門家が学校に出向き、シーラントを実施する取り組みです。
背景には、所得による医療格差という社会問題があります。
その結果、「4本のシーラント処置を行うことで、統計的に1本の大臼歯の虫歯発生を防げた(placing 4 sealants would prevent caries in 1 molar)」と報告されています。
虫歯を
「個人の努力の問題」ではなく
「社会全体で解決すべき課題」
として捉えている点が、アメリカの大きな特徴です。
2-4)日本の現状
一方、日本の状況はどうでしょうか。
文部科学省「学校保健統計調査(令和5年度)」によると、全国の12歳児のむし歯保有者率(虫歯経験者割合)は約35%。
子どもの虫歯罹患率は、この数十年で多く低下していますが
「虫歯を克服した」と言える数字ではありません。
一方で、学校歯科医と自治体が連携してシーラント予防を進めている地域は減少しています。
補足:日本も過去には自治体主導のシーラント事業があった
1980~1990年代、12歳児のむし歯保有者率(虫歯経験者割合)は約94%と高水準だった時代には、シーラントやフッ化物応用を公的に導入する議論が盛んに行われました。
一部自治体では、学校歯科健診後に特定学年(6歳臼歯)へシーラントを行う事業もありましたが、全国制度としては定着せず、現在は受診勧告が中心となっています。
ここにも、
「予防は各家庭の選択に委ねる」
という日本の考え方が色濃く反映されています。
2-5)日本とアメリカ、予防に対する価値観の違い
フッ素もシーラントも、疫学的に「虫歯予防に非常に有効」であることが立証されています。
その虫歯予防をアメリカなどは
「社会の課題として、家庭環境によらず子ども全員が受けることができる」
とし、一方日本では、
「各家庭の課題として、各家庭の裁量に任せられるべき」
としているということですね。
どちらが正しいということはありません。
価値観の違いです。
しかし、専業主婦が多かった1990年代と比べて、共働き家庭が多くなった2026年の日本では、
「学校で自動的に虫歯予防しておいてくれたら助かるのに~」という保護者の方は、増えているのではないかな…とは感じています。
3)日本と世界の「歯列矯正」の現状 ― 保険適用を中心に ―
3-1)日本の矯正治療の保険適応範囲
日本では、原則として矯正治療は保険適用外です。
ただし、以下のような国が定めた疾患に該当する場合は、保険診療が認められています。
・顎変形症(外科手術を伴うもの)
・先天性疾患に起因する咬合異常(口唇裂・口蓋裂、厚労省告示で指定された疾患)
・6歯以上の永久歯先天欠如で機能障害を認める場合
これらは、特定の医療機関(大学病院、またそれに準ずる医療機関)において健康保険の認可が得られています。
年間の顎変形症手術件数は約4,000~5,000件と推計されており、日本で矯正治療を受ける人のうち、保険適用となるのは約7%と言われています。
3-2)海外の矯正治療の保険適応範囲
海外では、
・放っておくと将来大変になる骨格性の受け口
・開咬(前歯が噛み合わない)
・成長期を逃すと治療が難しくなる症例
などで、保険や公費が適用されるケースが多く見られます。
スウェーデンの例
子どもの歯科治療が基本的に無料のスウェーデンでは、
矯正治療の必要性(重症度) によって公費負担が決まります。
IOTN(治療必要度指数)が一定以上で、
機能的問題があると判断された場合、全額公費(無料)となります。
用語: IOTN(Index of Orthodontic Treatment Need:治療必要度指数)
歯科矯正が必要かどうかを、「歯の健康(機能)」と「見た目(審美)」の両面から客観的に判定するための指標。医学的・機能的な問題(噛み合わせが何mmズレているか、など)審美的な問題(見た目)の2軸で評価します。
公費(無料)で治療が受けられるのは、原則として「医学的・機能的な必要性が非常に高い(Grade 4, 5)」と判断された子だけです。
例えば、「出っ歯が9mm以上ある」(Grade 5)や「反対咬合(受け口)が3.5mm以上ある」(Grade 4)といった、明確な基準があります。
3-3)日本と海外の矯正治療の保険適応の違い
では、歯並びを保険(公費)で治療できる割合は、日本と海外、どちらが多いのでしょうか?
・デンマーク:18歳以下は矯正治療も含めて全額が公費負担(100%無料)
・スウェーデン、イギリス、ドイツなど「重症を救う」:疾患名に関わらず、ガタガタの度合い(IOTN)が基準を超えれば一律無料・公費カバー率20~30%
・フランス・アメリカなど「民間保険・公的支援混合型」:民間と公的な保険の混合により、自費負担を軽減する方式です。フランスは16歳未満なら公費カバー率30%以上、アメリカは民間保険のプランによる、という感じです。
・日本、イタリア、ブラジルなど「自費中心型」:矯正は「個人の審美」と捉えられる傾向が強く、特定の病気(先天性疾患など)以外の公費サポートはありません。
日本において医療保険は「病気を治す」という価値観が強く、顎変形症などの重度症例に対しては世界でも稀なほど手厚いサポートがありますが、一般的な不正咬合までを含めた『広い意味での医学的必要性』へのカバー範囲は、他の先進国より限定的であると言えるでしょう。
もっと踏み込んでいえば、日本は
「その不正咬合による将来的なリスクを予防する」
という点よりも
「今、すでにある疾患を治療する」
という点が重視されています。
「病気の予防は自費で」
「すでに発症した疾患の治療は保険で」
これが日本の医療保険制度です。
そのため、癌や脳血管障害といった重大な病気にかかった際には、誰もが高度な医療を安価に受けられるという、世界に誇るべき安心な体制が整っています。しかしその反面、「病気を未然に防ぐ予防」については、自己負担(自費)が原則です。
「病気になってから治す」ことへの手厚いサポートがある一方で、
「病気にならないための投資」が個人の判断に委ねられているのです。
これは、小児歯科医としての個人的意見にはなりますが、
「悪くなってから治す」ばかりでなく、
「悪くなりそうだと分かっている症例」「安価な費用で予防可能な病気」にはもう少し、公費サポートの範囲を広げても良いのではないかとも感じています。
コラム: 日本では「保険適応疾患」ではない「不正咬合」が起こすリスクのある疾患
日本の保険制度では「見た目の問題」とされがちな不正咬合ですが、放置することで以下のような全身の健康を脅かす「疾患」のリスクを高めてしまいます。
虫歯・歯周病(慢性炎症)
複雑な歯並びはブラッシングが困難な箇所を生み、細菌の温床となって歯を失う最大の原因を作ります。
上顎前突(出っ歯)による口呼吸
唇が閉じにくくなることで口腔内が乾燥し、自浄作用の低下や免疫力の減退を引き起こします。
低位舌(ていいぜつ)
口呼吸が習慣化すると舌の位置が下がり、歯列のさらなる悪化や顔貌の変化、発音障害を招きます。
睡眠時無呼吸症候群(SAS)
低位舌によって就寝時に気道が塞がりやすくなり、脳や心臓に負担をかける深刻な睡眠障害の原因となります。
咬合性外傷(こうごうせいがいしょう)
一部の歯に過度な負担がかかる状態が長年継続すると、健康な歯であっても、周囲の骨が溶けたりすることがあります。
咀嚼障害(そしゃくしょうがい)
効率よく食べ物を噛み砕けなくなることで消化器官への負担が増し、栄養吸収の効率を下げてしまいます。
老年期の嚥下障害(えんげしょうがい)
若い頃からの不正咬合や早期の抜歯は、高齢期の「飲み込む力」を低下させ、誤嚥性肺炎のリスクを高めます。
4)日本の歯科保険は「世界に誇れる」
今回は色々と海外の事例の紹介を行いました。
日本には、
・国民皆保険
・乳幼児健診
・学校歯科健診
・母子健康手帳/妊婦検診
・自治体の節目歯科検診
といった、世界に誇る充実したシステムがあります。
日本の予防・治療の意識、知識は決して低いわけではありません。
早期発見、早期受診勧告の仕組みは十分に整備されているのです。
一方、日本では
「予防は自費」
「予防は各家庭に任せる」
という考えが根底にあるため、
既に疾患としてあるものの治療には手厚い公的サポートがある一方で、
未病(病気になるリスクが高い状態、病気一歩手前の状態)に対するサポートは少ないことがお分かりいただけたと思います。
だからこそ、歯科検診で早期発見・早期受診勧告を受けたら、早めに歯科医院に受診されることをおススメします。
5)まとめ
いかがでしたか?
・日本では水道水にフッ素が入っていないため、家庭での積極的なフッ素使用が重要
・現在のフッ素使用は「高濃度・微量」が基本
・日本の医療制度は「治療重視・予防は自助」が特徴
・早期発見・受診勧告の仕組みは整っているため、指摘を受けたら早めの受診を
最後までお読みいただき、ありがとうございました!
お口のケアで感染症対策。歯磨き習慣とインフルエンザ予防
2026年1月4日
こんにちは。
冬になると毎年話題になるインフルエンザ。
岩国地区でも、学級閉鎖などが頻繁に起きているようです。
インフルエンザ予防と言えば、「手洗い・うがい・マスク・ワクチン」は、多くの方が意識されていることでしょう。
実は、歯科の立場から強調したい予防策があります。
それが 歯みがきと鼻呼吸(お口ポカン防止) です。
今回は
①なぜ歯みがきや歯科ケアがインフルエンザ予防につながるのか?
②口呼吸が感染症にかかるリスクを上げてしまう理由とは?
③おススメの歯磨き・口呼吸を予防するトレーニングはどんなもの?
の3本立てでお話します。
ぜひ最後まで見て、この冬を一緒に快適に乗り切って行きましょう。
1 歯みがき・口腔ケアがインフルエンザ予防につながる理由
1-1)口腔内を清潔に保つことで、インフルエンザの発症リスクが下がる
特に注目されているのが、
• 歯や歯周ポケットに存在する歯周病菌
• それらが形成するバイオフィルム(細菌の膜)
です。
歯周病菌が多い状態では、インフルエンザウィルスが細胞に感染しやすくなってしまうためです。
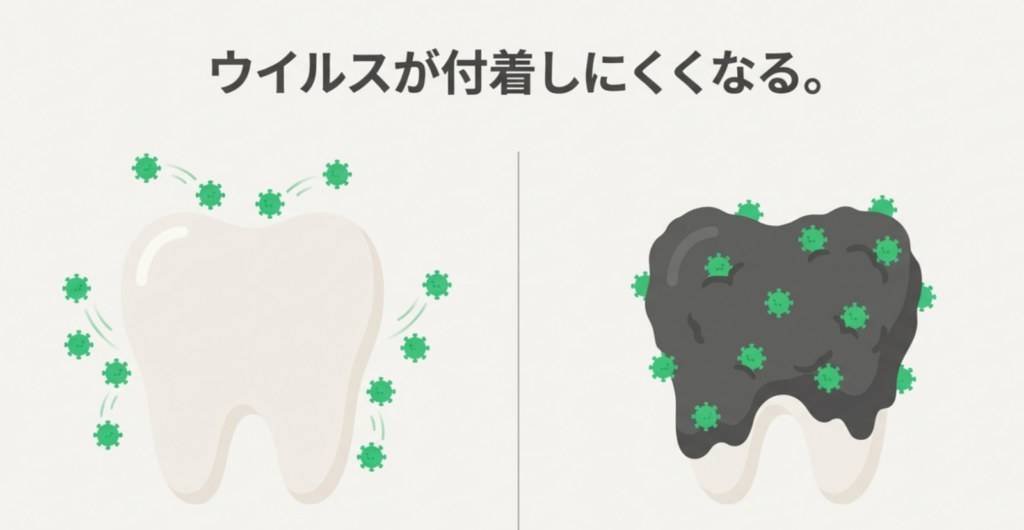
歯垢(プラーク)は単なる「汚れ」ではなく、複数の細菌、最近が分泌した構造体などの複合体です。
歯垢には、歯周病菌をはじめとした、病原菌が生活しやすいよう、悪い環境を作る性質があります。
歯垢が作る悪い環境
・うがいなどで洗い流すだけでは除去できない
・薬剤抵抗性を示す(ウガイ薬、飲み薬では除去できない)
これがインフルエンザウィルスにとっても感染の土台となる環境として機能してしまうのです。
歯垢(プラーク・バイオフィルム)に関しては、こちらの記事で詳しく解説しています。
https://tsuboidental.com/blogs/archives/7425
1-2)歯みがき+歯科のプロケアで、インフルエンザ発症が「約10分の1」になった
日本歯科医学会誌に掲載された内容で、口腔内環境を清浄に保つ(歯科衛生士などによる専門的口腔ケアを含む)ことで、インフルエンザ発症率が約10分の1に抑えられたという報告があります。
これは高齢者施設での研究ですので、一般の健康な成人や小児で同じ倍率で予防できると断言はできませんが、歯磨きがインフルエンザに効果的であることは間違いないと言えます。
参考文献
• 日本歯科医学会誌 Vol.25(2006)p.27–33
• Abe S, et al. Professional oral care reduces influenza infection in elderly. Arch Gerontol Geriatr. 2006
2 歯周病の予防は、コロナ感染予防・重症化予防にもなる
他のウィルス性感染症の場合はどうでしょうか?
インフルエンザと並ぶ、流行性ウィルス感染症の新型コロナウィルスについて、解説します。
2-1)新型コロナウイルス(COVID-19)が猛威を振るっていた時期、歯科医院ではクラスターがほぼ発生しなかった
新型コロナウイルス(COVID-19)が猛威を振るっていた時期、意外な事実が注目を集めました。
当時、大阪府の吉村知事も、大阪府内の約5500軒の歯科医院で新型コロナウィルスのクラスター(集団感染)が1件も発生していないことに着目し、「感染対策の賜物だと思うが、何かある。
たしかに、もともと歯科業界では、HIVや肝炎ウィルスなどの「ウィルスの水平感染」を防ぐため、非常に厳しい滅菌・消毒の基準を日常的に守り続けてきました。
加えて当時、(当院もですが)換気基準を満たすため換気設備の更新や、スタッフルームの整備をしてランチを「個食」出来るようにした医院も多かったです。
しかし、全国で6.6万軒ある歯科医院のうち院長が60歳以上である歯科医院は46.8%(3万医院以上)、院長が70歳以上である歯科医院が13%(約8600医院)もあり、大規模な設備投資をしなかった医院も多かったはずなのです。
にもかかわらず、診療室でもスタッフルーム(ランチの場所)でも、ほぼクラスターが発生しなかったのは、「患者さんもスタッフも、歯磨き+プロケアがちゃんと出来ていた」からではないか…と、個人的には思っています。
2-2)歯周病になっている人は、コロナウィルスにかかりやすい
歯周病がある場合、新型コロナへの感染確率は 約 2.8 倍 高まるという報告があります。
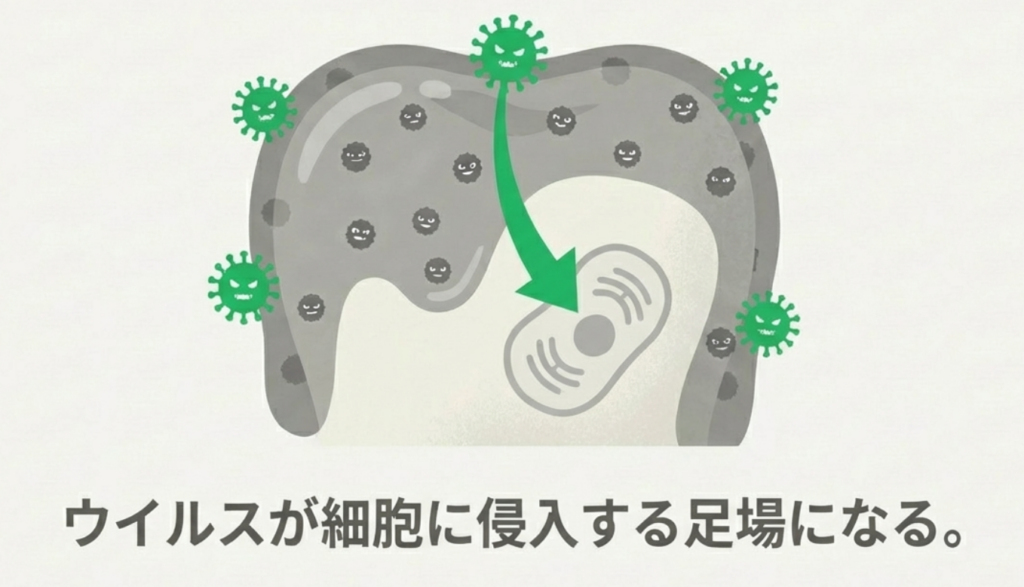
歯周ポケット内には、ウイルスが細胞に侵入する際に利用する受容体(ACE2)や酵素(TMPRSS2)が多く発現しており、歯周ポケットが「ウイルスの貯蔵庫(リザーバー)」として機能してしまうと言われています。
また、歯周病菌が持つ「プロテアーゼ」という酵素が、新型コロナウイルスのスパイクタンパク質を切り分け、細胞に侵入しやすくしてしまいます。
*この感染機序はインフルエンザウィルスとも非常によく似ています。
歯科医院で勤務するスタッフが新型コロナ流行期に感染しにくかったのは、単にマスクをしていたからではなく、『お口の中にウイルスを呼び込む隙(歯周病)を作っていなかったから』とも言えるのです。
3 うがい以上に歯みがきが大切
この考え方を、一般の方にも非常に分かりやすく解説しているのが
日本歯科医師会 8020テレビ の動画です。
日本歯科医師会 8020テレビ「インフルエンザ予防と歯周病菌」https://www.youtube.com/watch?v=Nh71xJ2EovE
この動画では、大阪大学大学院歯学研究科・予防歯科学分野の第一人者である
天野敦雄 教授 が解説されています。
動画の内容をざっくりとご説明すると、以下の通りです。
• うがいだけでは、歯や歯周ポケットの歯周病菌は十分に除去できない
• 歯周病菌が多いと、インフルエンザウィルスの感染力が高まる可能性がある
• だからこそ、歯みがき・口腔清掃が重要
つまり、歯みがきは
「口の中をきれいにする行為」というより「ウィルスの感染リスクや歯周病菌による炎症のリスクを下げる行為」なのです。
4 もう一つの重要ポイント「口呼吸」
ウィルス性感染症の予防を考えるうえで、もう一つ見逃せないのが 口呼吸 です。
「口呼吸をしているとインフルエンザになる」と断定できる研究はありません。
ただし、口呼吸には次のような不利な条件が重なります。
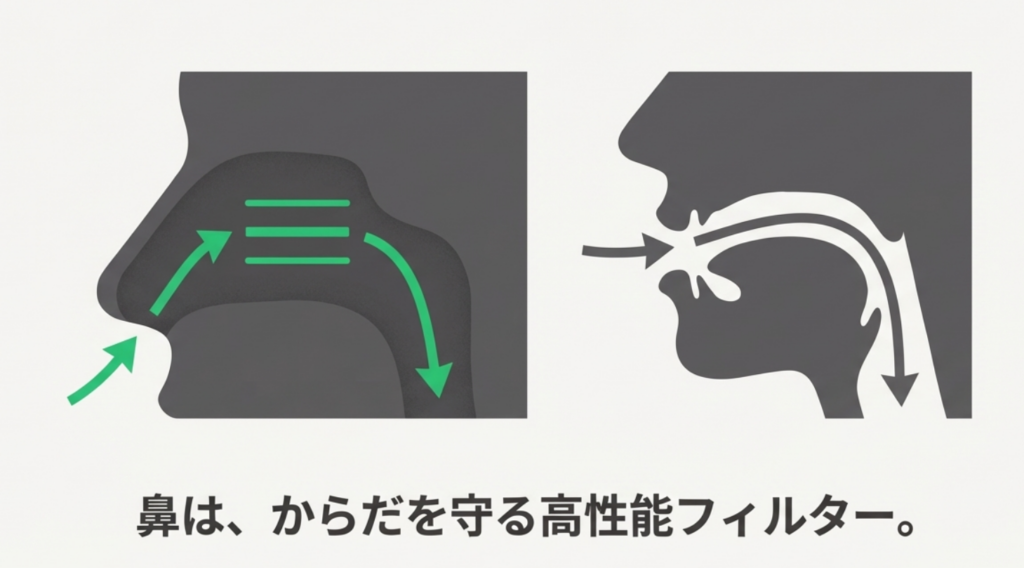
口呼吸が鼻呼吸より感染リスクが高くなる理由
• 口腔・咽頭が乾燥しやすい
• 鼻の加湿・加温・ろ過機能が使えない
• 吸い込んだ粒子(ウイルスを含む)が気道に入りやすい
これらは、感染症全般において防御機能が低下しやすい状態と考えられています。
参考リンク:良くない口の習慣、「口呼吸」 ~風邪をひきやすく、虫歯・歯周病・口臭・出っ歯の原因にもなる~
https://tsuboidental.com/blogs/archives/5023
4-1)「私、口呼吸している?」自覚しにくい人のための簡易チェック
口呼吸は、本人に自覚がないケースがとても多いのが特徴です。
次の項目に心当たりはありませんか?
• 冬になると鼻が詰まりやすく、気づけば口で息をしている
• 朝起きたとき、口の中が強く乾燥している
• 寝起きに喉が痛い、イガイガする
• 唇が乾燥で切れやすい
• 口角炎を繰り返す
• 日中、無意識に口が半開きになっている
• いびきを指摘されたことがある
一つでも当てはまる方は、口呼吸が習慣化している可能性があります。
4-2)あいうべ体操は「鼻呼吸に戻すための練習」
あいうべ体操は、
• 舌や口周りの筋肉を動かす
• 口唇閉鎖を意識しやすくする
ことで、鼻呼吸を促すことを目的とした体操です。
簡単で道具も必要ないため、幼稚園や小学校などでインフルエンザ予防のために取り入れられたりしているので、聞いたことがある方もいるかもしれません。
医学的な厳密な比較試験(RCT)はまだ発展途上の分野ですが、福岡県の小学校などの事例では、あいうべ体操を導入した学校において、導入していない学校よりもインフルエンザの発症率が劇的に下がったという報告があります。
これは、口呼吸が鼻呼吸に変わることで、鼻の加湿・加温・除菌フィルター機能が働いた結果と考えられています。
🌟あいうべ体操🌟
動き ポイント
①「あー」 口を大きく「楕円形」に開くイメージで!
②「いー」 前歯がしっかり見えるように、口を横に思い切り広げる!
③「うー」 唇を思い切り前に突き出す!
④「べー」 舌をあごの先まで伸ばすつもりで、下に突き出す!
単調に「あいうべ~、あいうべ~」とやっても良いのですが、お気に入りの歌を「あいうべ~」で替え歌にして歌っても、楽しいですよ。
♪あ~あ、いっい~、うっう~べ~ぇ あ~ぁい~う~べ~(水戸黄門のメロディ)
♪あ~あ~い~い~う~う~べ~(キラキラ星のメロディ)
のように、自由に「あいうべアレンジ」をして、毎日2曲歌えば、かなりのトレーニングになるはずです。
5 まとめ:インフルエンザ対策は「口の中」から始まる
いかがでしたか?
インフルエンザ対策というと、どうしても外からの予防に目が向きがちです。
しかし、内側から防御力を高めることも、とても効果的です。
• 毎日の歯みがき
• 定期的な歯科でのプロケア
• 口呼吸に気づき、鼻呼吸を意識する
こうした日常の積み重ねが、体を守る力につながります。
「毎年インフルエンザが心配」
「冬は体調を崩しやすい」
という方は、ぜひ一度、お口の状態と呼吸のクセを見直してみてください。
最後までお読みいただき、ありがとうございました!
全体の参考文献・資料
• 日本歯科医学会誌 Vol.25(2006)
• Abe S, et al. Professional oral care reduces influenza infection in elderly.
• 日本歯科医師会 8020テレビ「インフルエンザ予防と歯周病菌」
虫歯は減ったのに、なぜ口の病気は世界最大級の健康課題なのか~歯科保健行政が目指しているもの~
2025年12月18日
1) 「虫歯は減った」と言われる時代に、あらためて口腔の健康を考える
こんにちは。岩国市の医療法人つぼい歯科クリニック おとなこども矯正歯科 副院長の吉村です。
「昔に比べて、虫歯は減ったらしいよね」という話を聞いたことがある方は多いのではないでしょうか。
実際、国が行っている歯科疾患実態調査を見ても、むし歯の罹患状況は全体として大きく改善してきていることが分かっています。
参考リンク:歯科疾患実態調査:https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000176912.html
しかし一方で、口腔の病気が社会全体にどの程度の影響を与えているのか、他の病気と比べてどう位置づけられているのかについては、あまり知られていないのが現状です。
そこで今回は、行政を中心とした口腔の健康へのアプローチについて、世界、そして日本の行政がどのように考え、どんな方向性を示しているのかを調べ、その内容を分かりやすく解説していきたいと思います。
2) 世界から見た口腔疾患の現状 ― 虫歯は「最も多い病気」
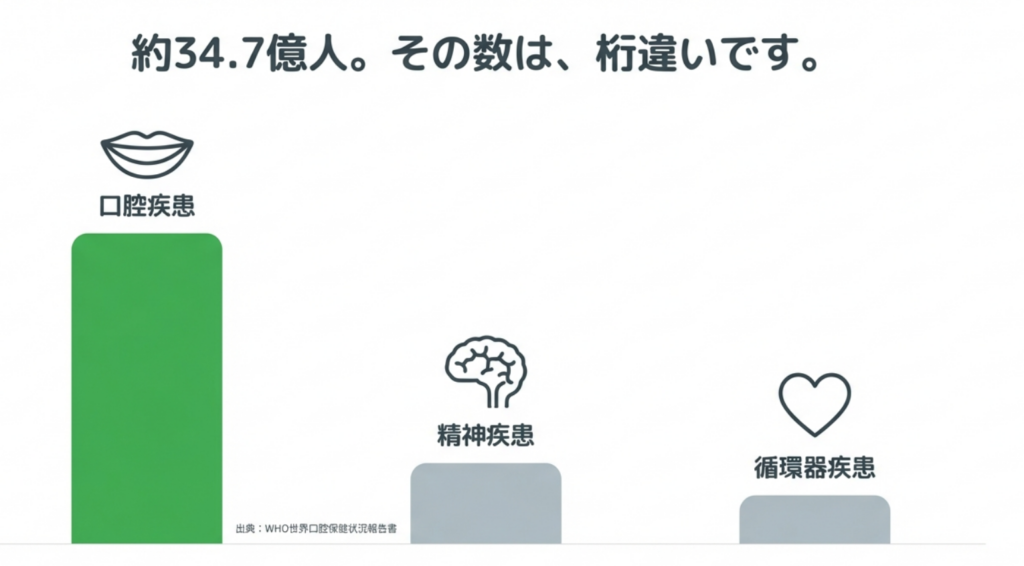
近年、「世界疾病負担研究(GBD)」という、さまざまな病気の負担を横並びで比較する研究が行われました。その結果、永久歯の未処置う蝕(むし歯)は、300以上の疾患の中で最も多い疾患であると報告されています。
また、2022年に公表されたWHO(世界保健機関)のレポートでは、う蝕、歯周病、歯の喪失などの口腔疾患を有する人は約34億7000万人とされました。これは、精神疾患(約9億7000万人)や循環器疾患(約5億2200万人)などと比べても、桁違いに多い数字です。
この結果から、「虫歯は減っている」というイメージとは裏腹に、口腔疾患は世界規模では依然として最も身近で、最も患者数の多い疾患群であることが明らかになっています。
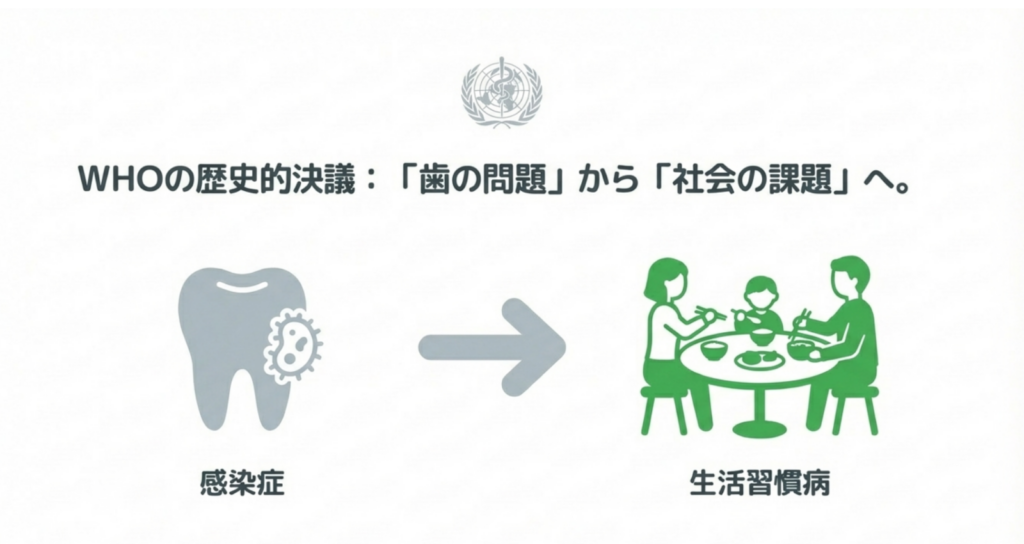
3)WHOの歴史的決議 ― 口腔疾患は「社会の課題」へ
こうした背景を受け、2021年にWHO第74回保健総会において、「口腔の健康に関する決議」が採択されました。
歯科分野が単独でこのような決議の対象となることは非常に珍しく、歴史的な出来事といわれています。
この決議が目指す方向性は、
「2030年に向けたユニバーサル・ヘルス・カバレッジ(UHC)および非感染性疾患(NCD)対策の一環として、より良い口腔保健を達成する」
というものです。
つまり、むし歯や歯周病を単なる感染症として捉えるのではなく、生活習慣や社会環境と深く関わる疾患=生活習慣病に近い存在として位置づけ、社会全体で取り組むべき健康課題として扱おう、という考え方です。
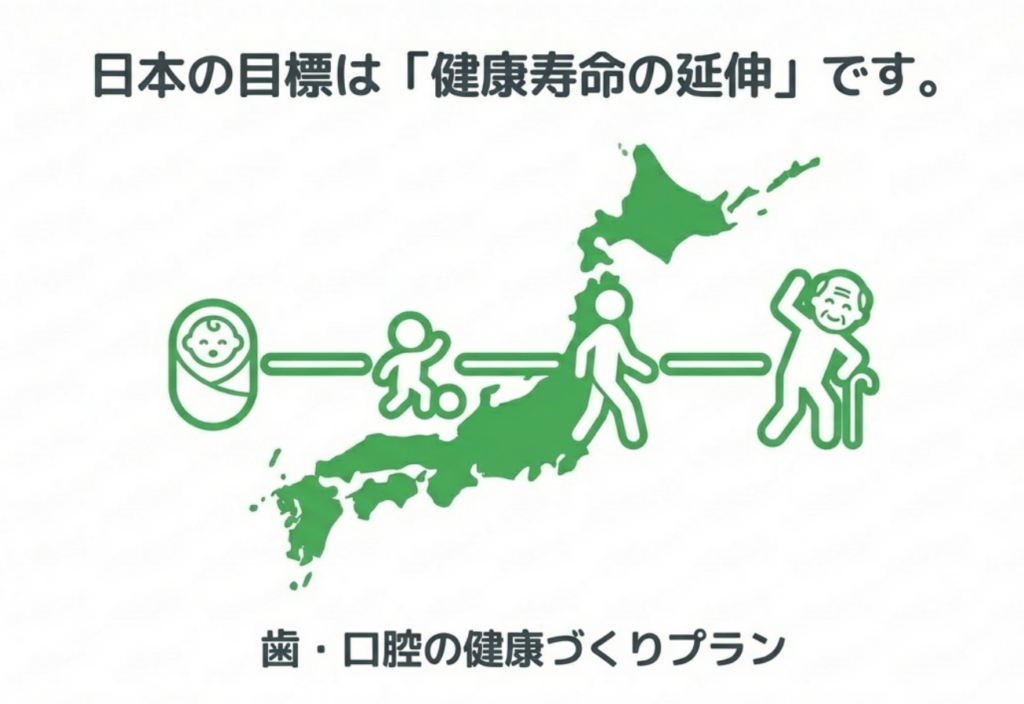
4)日本の行政の方向性 ―「健康日本21」と歯・口腔の健康づくりプラン
このWHOの流れを受け、日本では2024年に「健康日本21」の歯科分野として、「歯・口腔の健康づくりプラン」が策定されました。
このプランの最上位目標は、「健康寿命の延伸と健康格差の縮小」 です。
具体的な取り組みとしては、
学校歯科健診
日常的な歯みがきの実施
歯科保健教育
フッ化物の活用
ライフコースアプローチ
といった内容が示されています。
ライフコースアプローチとは、乳幼児期、場合によっては胎児期の健康や生活習慣が、成人期・高齢期の健康にまで影響するという考え方です。
5)実は重要な「お子さんへの教育的アプローチ」
こうした背景を踏まえ、歯科医院は(治療をしっかり行うことは当然として)、教育的なアプローチが強く求められていると感じています。
歯科医院での歯垢の染め出しや食生活指導は、患者さんからすると「少しうるさい」「面倒」と感じられるかもしれません。
実際、これまでの診療の中で、お子さんが日常的にグミやアイス、飴などを口にする習慣があるご家庭の患者さんに対して、食習慣の改善についてお話すると、「言っていることは分かるが、しつこく飴やグミをやめろと言われるのが嫌なので、担当の先生を変えてください」と言われてしまったことも、一度や二度ではありません。
飴やグミなどのお菓子が完全に生活習慣の一部になっている場合や、大袋のお菓子を与えている間はお母さんが家事や育児から一時的に解放される、といった事情がある場合など、「やめられない理由」があることは理解できます。
たばこや過食と同じで、「良くないことは分かっているけれど、やめるのが大変」なんですよね。
そのうえで、それでもなお、お子さんの人生全体を考えたときに「お砂糖たっぷりの市販菓子を日常的に食べることはやめた方が良い」とお伝えするべきだと考えています。
短期的には煙たがられてしまうことがあったとしても、将来の口腔の健康、ひいては全身の健康につながる重要な部分だからこそ、避けて通れない歯科医院の役割だと思っています。
6) 口腔機能の「貯筋」
小児期にマイオファンクショナルセラピー(MFT:口腔筋機能訓練)によって口腔筋機能を高めることも、正しい嚥下の獲得や歯列・咬合の改善につながるだけでなく、将来的な嚥下機能低下の予防にも寄与すると考えられています。
乳幼児期・学童期に適切な口腔機能を獲得できたかどうかが、成人期・高齢期の口腔機能に大きく影響するためです。
これは、筋肉を若いうちから鍛えて蓄えておくことが老年期の健康寿命を延ばす「貯筋」という考え方と非常によく似ており、口腔機能における“貯筋”と言えるでしょう。
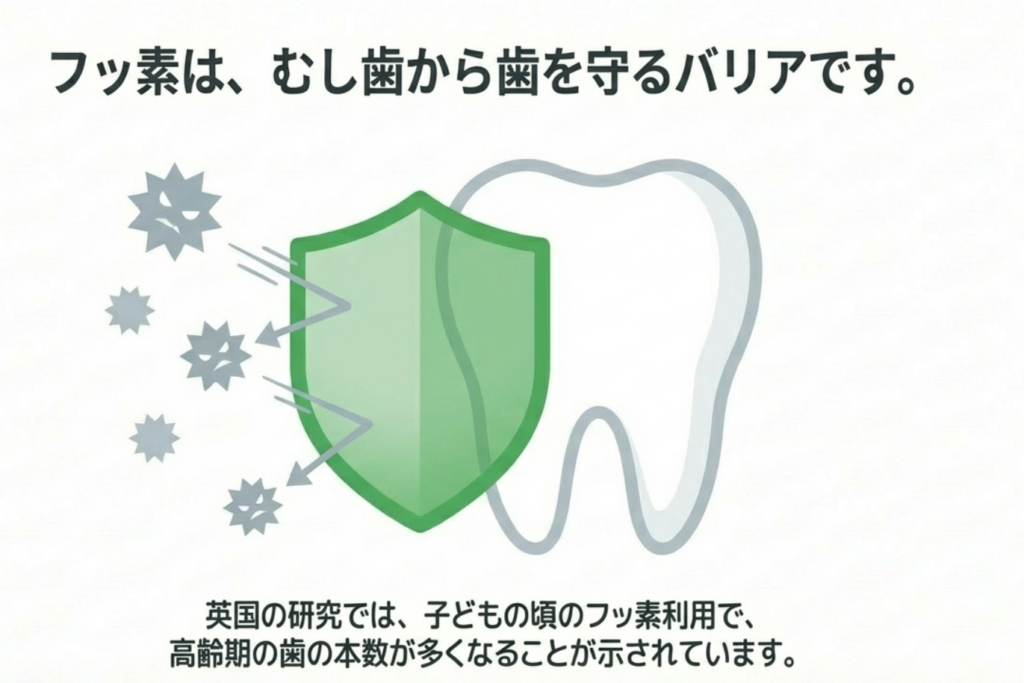
7) フッ素と予防 ― 研究が示す「子どもの頃からの積み重ね」の大切さ
フッ化物の使用も虫歯予防の観点からは非常に効率の良い方法であり、WHO(世界保健機関)やCDC(米国疾病予防管理センター)、そのほか多くの国際歯科・公衆衛生機関が使用を推奨しています。
イギリスの研究では、「子どもの頃に水道水フロリデーション(注1)によるむし歯予防を受けた年数が長いほど、高齢期に残っている歯の本数が多い」ことが示されています。
(注1)水道水フロリデーション:水道水に虫歯予防を目的に自治体がフッ素を添加すること
ちなみに日本では水道水フロリデーションは行われていません。
実は日本でも、第二次世界大戦後のGHQ占領下において、試験的に水道水フロリデーションが行われていました。
しかし1960~1970年ころ、水俣病・イタイイタイ病などの公害や、環境汚染による化学物質への強い不信感が国民レベルで強くなり、水道水フロリデーションに対しても「化学物質を添加するべきではない」という反対運動が起こりました。
その結果、フッ素は個人責任のもと、学校や歯科医院で個別に対応すべきということになった歴史的背景があります。
ですから日本では、虫歯を効果的に予防するために「子どもの頃から歯科医院や自宅でフッ素塗布を行う習慣」を、保護者の方が作ってあげなくてはならないのです。
また、歯磨き習慣についても「子供のころからの積み重ね」は重要です。
ニュージーランドの研究では、「子どもの頃のプラーク付着状況から、成人期のプラーク状況を予測できる」ことが報告されています。
これらの研究からも、小児期からのフッ素習慣や口腔衛生習慣が、将来の口腔健康に明確に寄与していることが分かります。
8) 当院の取り組みと、歯科定期受診の意味
当院では、これまでも
歯みがきなどの教育的指導
フッ素塗布
MFT(筋機能訓練)
といった、長期的な歯科疾患の予防につながる取り組みを行ってきました。
これらの取り組みには学術的な裏付けがあり、成人期・老年期の口腔健康にまでつながっているということを、ご理解いただけたのではないかと思います。
継続した歯科定期健診は、将来の口腔健康への『投資』です。
ぜひ歯科定期健診をご利用くださいね。
9) まとめ 口腔の健康は「今」だけでなく「将来」をつくる
いかがでしたか?
虫歯は減少傾向にありますが、口腔疾患を有する人数は他の疾患と比べて依然として非常に多い
WHOの歴史的決議を受け、日本でも「健康寿命の延伸と健康格差の縮小」を目標とした歯科保健の指針が策定された
「歯みがき指導」「フッ素」「MFT」をライフコースアプローチで行うことが重要
定期健診は、成人・老後の口腔健康につながるので、ぜひ継続してください
最後までお読みいただき、ありがとうございました!
歯周病のしくみ 歯周病もピラミッド
2025年7月18日
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
歯周病と、歯周病の背景になることがらについての話題です。
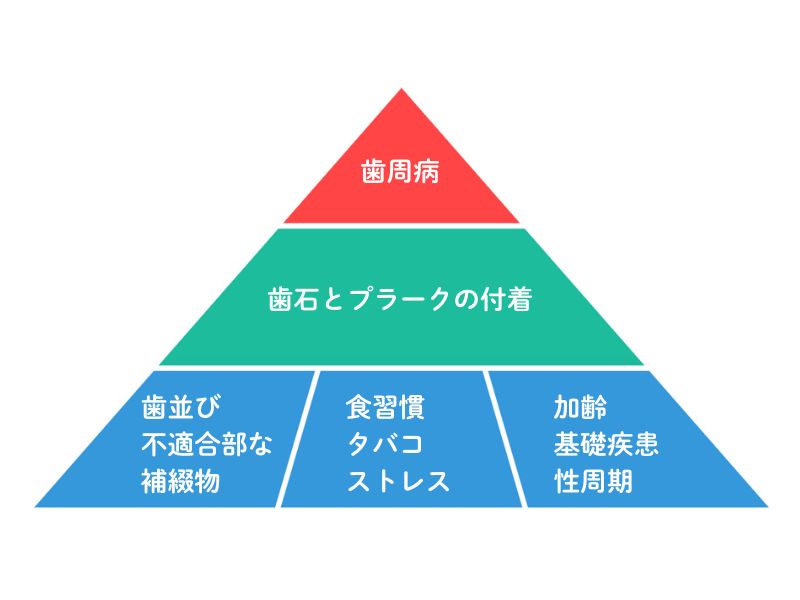
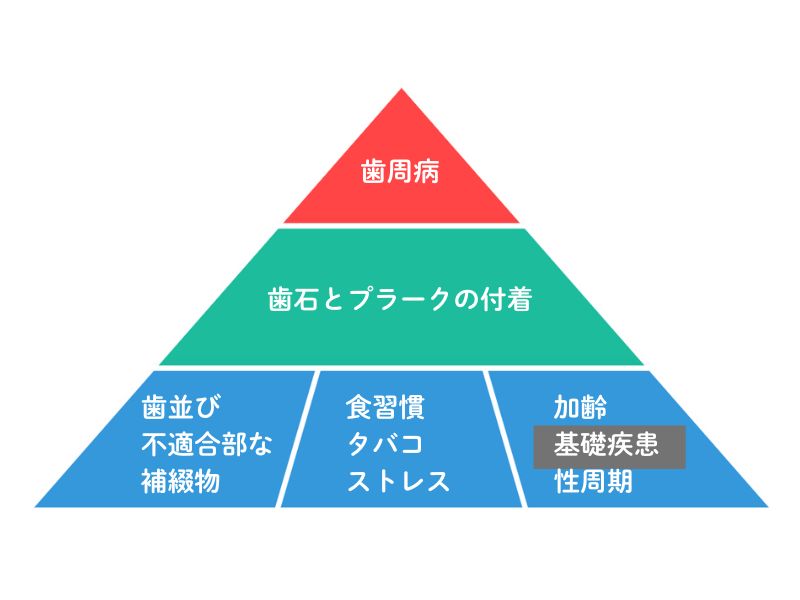
1)歯周病は他因子による生活習慣病
歯周病を含めた生活習慣病の多くの原因は、複数の生活習慣や要因が積み重なることで起こります。
ピラミッドの一番下の段には、「それ単独では歯周病にはならない要因」が並んでいます。
そうした要因に口腔清掃の不足(歯石や歯垢/プラークが歯・歯ぐきに沈着すること)が重なって、歯周病を起こします。
ピラミッド図を見てください。
3段目にある「基礎疾患」とは、糖尿病や免疫疾患などです。
ある病気が、別の病気のピラミッドの底(病気の因子の一つになる)という現象は多く、歯周病も他の病気の要因になることがあります。
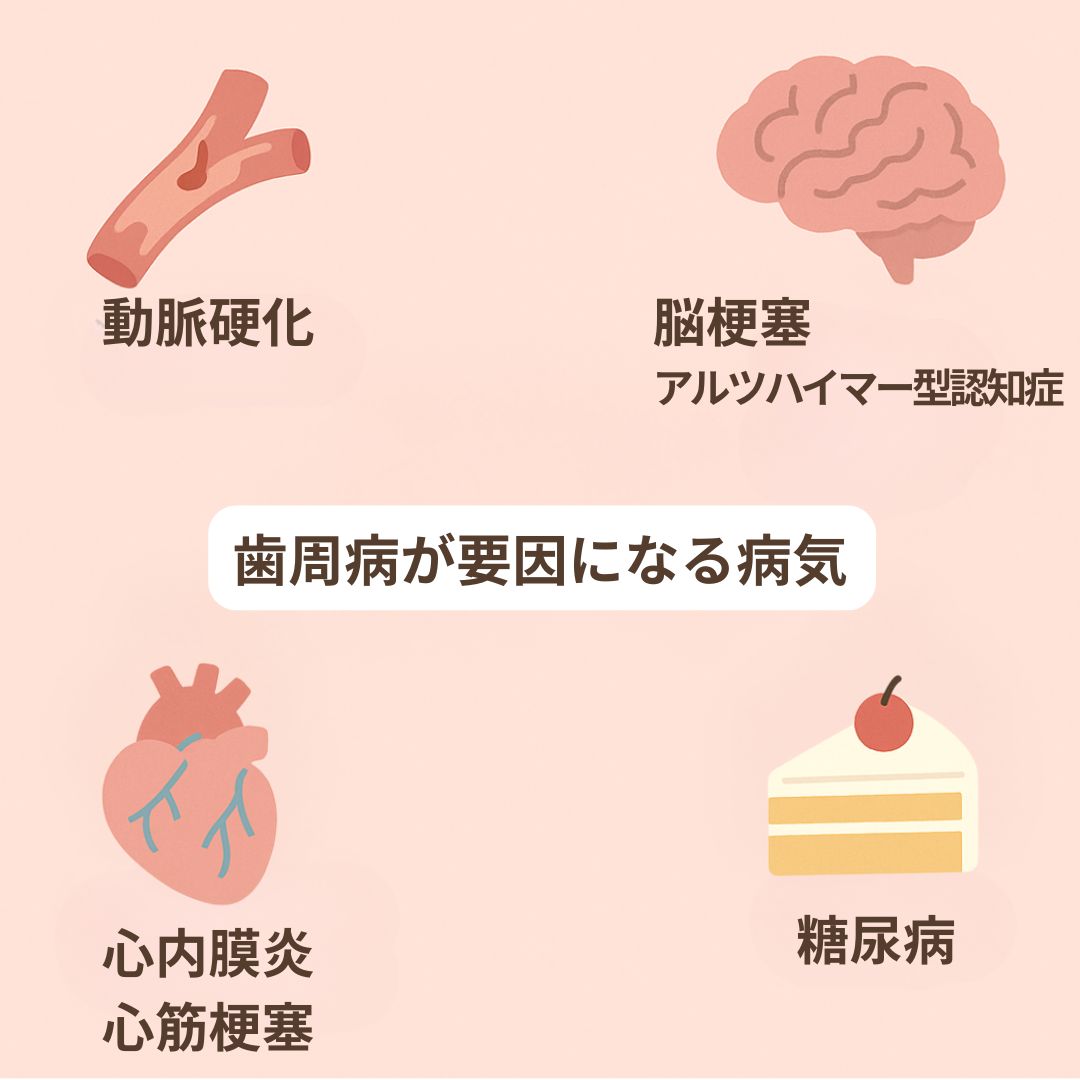
2)歯周病は他の病気の「因子の一つ」になる
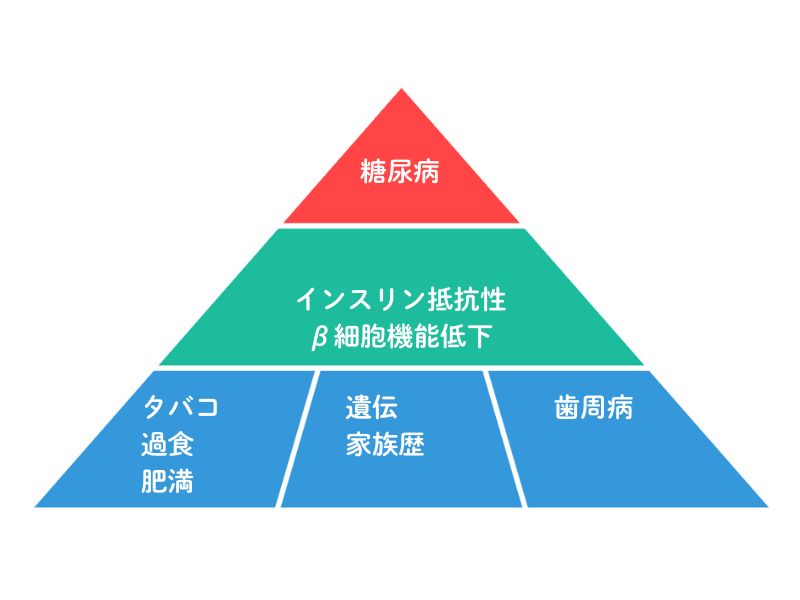
例えば、糖尿病のピラミッド図はこのようになります。
糖尿病は、歯周病が改善するとHbA1c等の血液検査値が下がり、歯周病が悪化すると糖尿病も悪化することが知られています。
他にも、前述の動脈硬化・脳梗塞・心筋梗塞・アルツハイマー型認知症・心内膜なども歯周病が病因の一つになっています。
3)細菌の構成を示す歯周病ピラミッド
では、歯周病の病因を、細菌学的に見てみましょう。
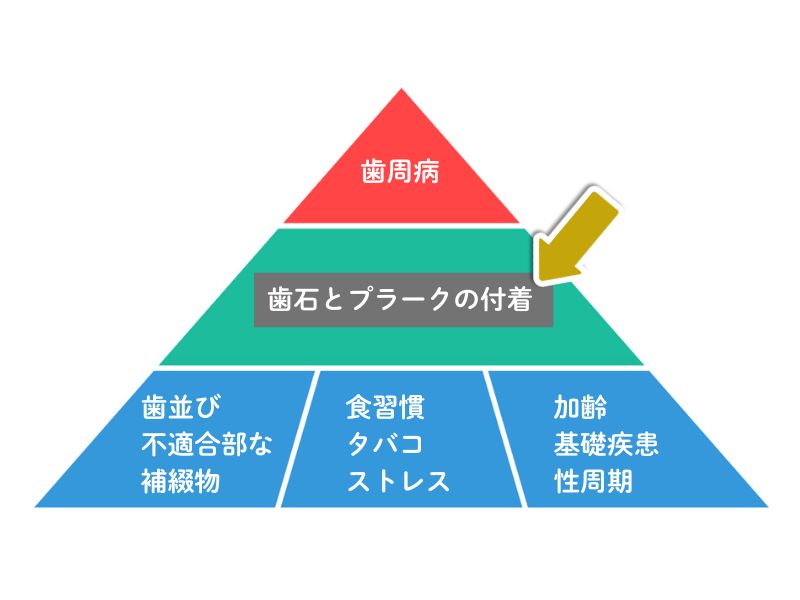
歯周病の原因に「歯石とプラークの付着」という項目があります。
この歯石とプラークは様々な種類の細菌による複合体(コンプレックス)です。
この複合体の構成細菌の中に下記のものが含まれると、その細菌複合体は病原性が高くなっていきます。
プラークに含まれると病原性が高くなる細菌
・歯周病菌の病原性が強い細菌
・歯に付着する能力高い細菌
・酸をたくさん作る、虫歯の病原性が高い細菌
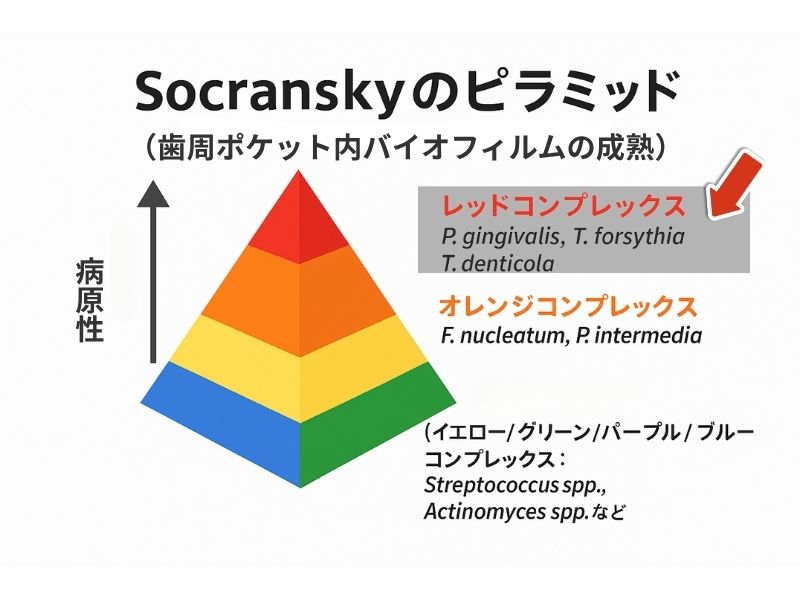
下図は細菌複合体の病原性が高いか低いかを示す「Scoranskyのピラミッド」です。
これは、歯周ポケットの中の細菌を分類したものになります。
4)歯周病を引き起こす細菌群
4-1)初期付着細菌群…虫歯菌など
ピラミッドの一番下の段は、初期付着細菌群で、虫歯の原因菌なども含まれます。
これらの菌は、酸素が豊富な環境で繁殖します。
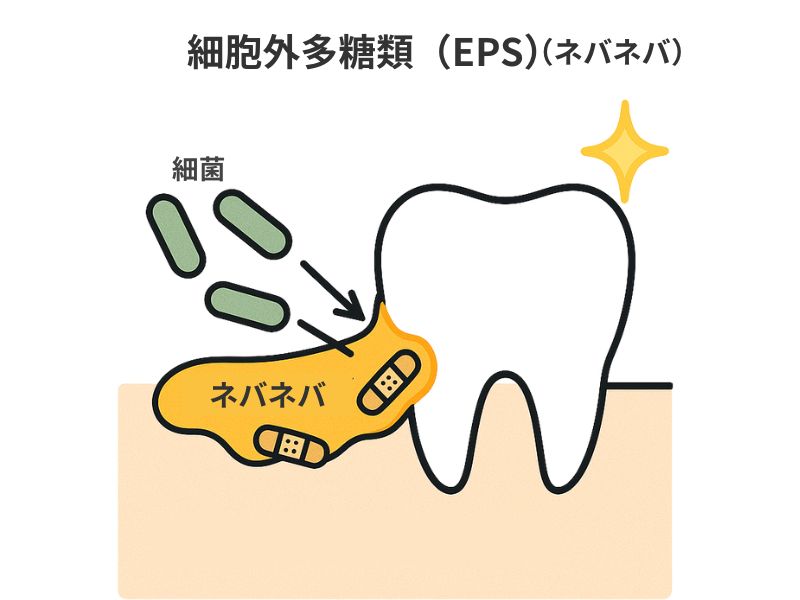
そして細菌の外側に菌対外多糖といわれる「ネバネバ」を作り出します。
ネバネバが糊(のり)の役割をして、菌を歯の表面にひっつけることができます。
これらの菌は小学生頃定着することが多いようです。
虫歯の病原性はありますが、歯周病の病原性は高くありません。
4-2)オレンジコンプレックス(歯周病の中程度悪性細菌群)
初期付着細菌群が作り出す「ネバネバ」は、自力では歯にくっつく力のない他の菌の棲み家になります。
この、初期付着細菌群が作り出した「ネバネバ」に、次にやってくる菌たちが「オレンジコンプレックス」といわれる中程度悪性細菌群です。
オレンジコンプレックスの細菌(代表菌はFusobacterium nucleatum, Prevotella intermedia など)は、歯肉炎や思春期性や妊娠性の歯周炎を引き起こします。
これらの菌が15から18歳前後で口腔への定着がみられるようです。
4-3)レッドコンプレックス(歯周病の高悪性細菌群)
こうして軽度の歯肉炎・歯周炎がオレンジコンプレックス細菌群によって引き起こされると、プラーク内の酸素はどんどん減少し、高病原性の細菌群であるレッドコンプレックス細菌群が棲める環境へと変わっていきます。
そして赤い頂点の細菌群、レッドコンプレックス(歯周病の高病原性の細菌群)がプラークの中に形成されていきます。
代表菌であるPorphyromonas gingivalis, Tannerella forsythia, Treponema denticolaは、歯周病の主役級で、18歳頃から見られはじめ、30代以降には定着が見られます。
Socranskyのピラミッド:ポイント早見表
出典(参考文献)
[1] Socransky SS, Haffajee AD, Cugini MA, Smith C, Kent RL Jr. Microbial complexes in subgingival plaque. J Clin Periodontol. 1998;25(2):134-144. doi:10.1111/j.1600-051X.1998.tb02419.x.
[2] Haffajee AD, Socransky SS. Microbial etiological agents of destructive periodontal diseases. Periodontol 2000. 1994;5:78-111. doi:10.1111/j.1600-0757.1994.tb00020.x.
[3] Holt SC, Ebersole JL. Porphyromonas gingivalis, Treponema denticola, and Tannerella forsythia: the “red complex,” a prototype polybacterial pathogenic consortium in periodontitis. Periodontol 2000. 2005;38:72-122. doi:10.1111/j.1600-0757.2005.00113.x.
[4] Chen Y, Shi T, Li Y, Huang L, Yin D. Fusobacterium nucleatum: The Opportunistic Pathogen of Periodontal and Peri-Implant Diseases. Front Microbiol. 2022;13:860149. doi:10.3389/fmicb.2022.860149.
[5] Aruni AW, Dou Y, Mishra A, Fletcher HM. The Biofilm Community—Rebels with a Cause. Curr Oral Health Rep. 2015;2(1):48-56. doi:10.1007/s40496-014-0044-5.
[6] Boisen G, Davies JR, Neilands J. Acid tolerance in early colonizers of oral biofilms. BMC Microbiol. 2021;21:45. doi:10.1186/s12866-021-02089-2.
5)歯周病菌の歯への付着を阻止できる!?できない!?
結論からお伝えします。
これらの菌を歯に付着させない、定着させない、ということは不可能です。
というのは、これらの細菌は多くの人の口腔に存在する口腔常在菌で、親子のスキンシップや様々な日常生活を経て口腔内に定着するからです。
また、歯周病菌が口腔に定着しているすべての人が歯周病になるわけでもありません。
通常、口の中にいる菌は大きく分けて3種類と言われています。
善玉菌、悪玉菌、日和見菌と呼ばれているものです。
その比率は2:1:7と、日和見菌の割合が圧倒的に多いのです。
口腔内にいる菌
・善玉菌(Streptococcus salivarius、Streptococcus sanguinis、Streptococcus mitisなど)
病原菌抑制やpH緩衝能で口腔内環境を安定化させる細菌たち
・悪玉菌(虫歯菌Streptococcus mutans、歯周病菌Porphyromonas gingivalisなど)
虫歯を作ったり、歯周病を引き起こす力が強い細菌たち
・日和見菌(Fusobacterium nucleatum、Prevotella intermediaなど)
オレンジコンプレックスの菌で、病原性は低いが、レッドコンプレックスの菌を定着させる橋渡しの役割を果たす。
条件がそろわなければ「特に何もしない」「いるだけ」の存在。
しかし、口腔内の衛生状態が悪化すると悪玉菌にとって居心地の良い環境を整えてしまう。
日和見菌が悪玉菌の味方になってしまわないように、しっかり歯磨きをしたり、定期的に歯科医院に通院して歯石を除去したり、適切な飲食習慣をもつことが重要です。
6)歯垢(プラーク)が病原性を強く持つ状態「マイクロバイアルシフト」と歯周病治療
歯磨きが足りなかったり、歯石が付着した状態を放置してしまったりすると、歯垢や歯石の中は高病原性細菌が優勢となっていきます。
歯垢や歯石の変化(pH低下、栄養素変化、酸素濃度低下など)が原因で、悪玉菌にとって居心地が良い環境が整えられてしまった状態です。
歯周病の治療は、まさにこの状態を改善することにあります。
(歯周病学,1996,末永書店、第4章より改変して引用)
7)マイクロバイアルシフトの防ぎ方
①甘いものや炭水化物などの糖質の過剰摂取を控えること
② コーラのような甘い炭酸水などの酸性飲料水を減らすこと
③ 毎日の歯磨きと、歯医者さんでのクリーニングでお口の中をいつも清潔に保つこと
④ 十分な栄養と睡眠時間を確保し体調を整え免疫力を保つこと
⑤歯茎から出血しているところを放置しないようにすること
(昭和学士会誌 第79巻5号 歯周病とう蝕の最新バイオロジー より引用)
特に⑤は重要です。
まずは出血しない歯茎を目指して、歯磨きすること、定期的に歯石を除去することがおススメです。
まとめ
いかがでしたか?
・歯周病はバイオフィルム感染症であり、悪化の原因は色々な因子が影響するが、最も良くないのはバイオフィルムの悪性化(成熟)である
・環境が悪化すると日和見菌が悪性の働きをしてしまい、悪玉菌がさらに悪性化していく。
・プラークの除去は、年代や状況に応じてやり方が異なります。
・マイクロバイアルシフトを防ぐのは生活習慣の積み重ねであるが、歯の出血は歯周病の原因でもあり、大きな指標でもある。
歯周病治療は、各個人でのオーダーメイドな対策が大事です。
歯の状態、歯茎の状態、歯並びや歯磨きの癖の問題、かみ合わせや、歯石の付着状況などを総合的に検査・診断し、最適な治療を行う必要があります。
歯磨きすると歯茎から血が出る方や、しばらく歯医者に行っていないという方は、ぜひ歯科医院でチェックを受けてみていただけたらと思います。
最後までお読みいただき、ありがとうございました。
虫歯のしくみ 感染症として考える
2025年6月24日
岩国市のつぼい歯科クリニック 副院長の吉村剛です。
当院では、スタッフ全員が同じ基準で動ける“わかりやすい職場”をめざし、日々の業務を「仕組み化」しています。
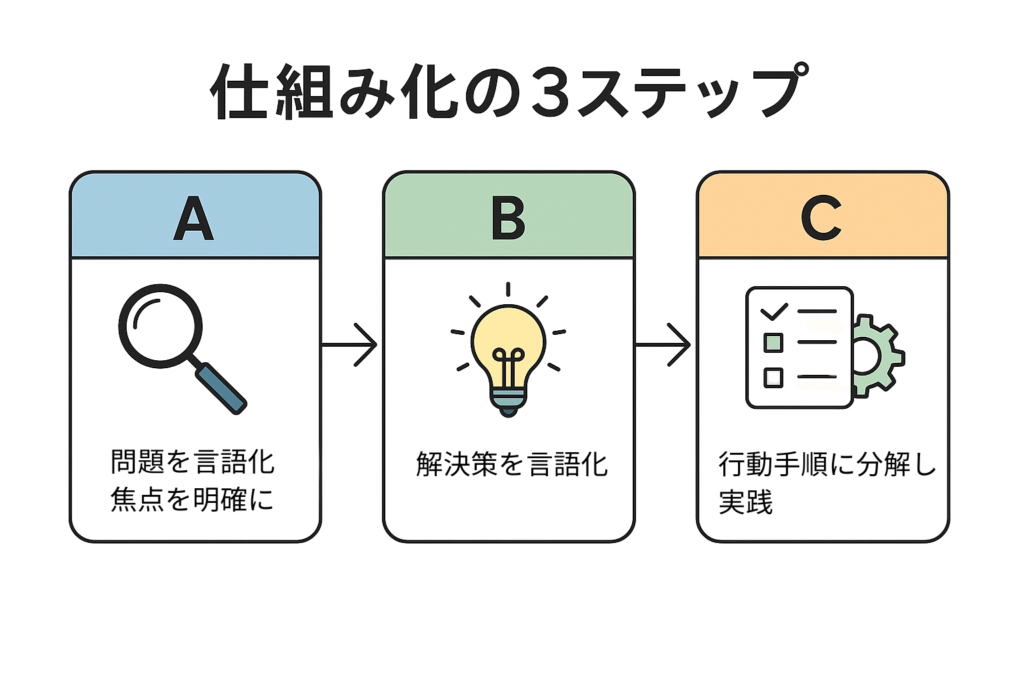
仕組み化とは――
A)問題を言語化して、焦点をはっきりさせる
B)解決策を言語化する
C)解決策を行動手順に分解し、実践する
というシンプルなプロセスです。
この考え方は、虫歯や歯周病などの口腔トラブルの予防・解決にもそのまま応用できます。
世の中に数多くあるエビデンス(根拠)や病因論を分かりやすくご紹介することで、あなたのお口のトラブル予防「仕組化」のお役に立てたらうれしいです!
1)虫歯(う蝕)のしくみ 感染症として考える
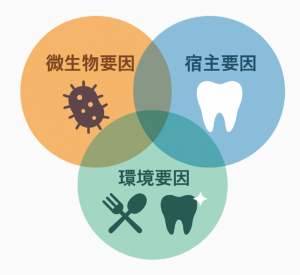
1-1)う蝕は「三要因感染症」
う蝕は、歯のカルシウム成分が菌などの産生する酸によって脱灰(溶け出し)、エナメル質、象牙質、歯髄など歯の内部の構造を破壊していく感染症です。
すべての感染症は、「感染症に罹患(りかん)するか否か,罹患した場合に重症化・難治化するか否かは,微生物,宿主,環境の3つの要因によって規定されます」(小児感染免疫,Vol.35No.1,31)。
簡単に言うと、虫歯は「歯の質」も関係しますが、日ごろのケアや食生活で重症化します、ということです。
1-2)虫歯菌
虫歯の原因菌はS.mutans とよばれる口腔内常在菌とされています。
S.mutans は 1 歳頃の萌出歯へ母子感染することが多く、初期定着菌を減らせば生涯う蝕リスクを下げることができる と報告されています(Caries Res 54:297-305, 2020)。
一方で、最終的な虫歯リスクは、S.mutans を含めた口腔常在菌の総合体(バイオフィルム)の性質で決まると言われています。
虫歯菌は自分の体の外に、菌体外多糖という「糊(のり)」を作る機能があります。
細菌には、糊を作って自分の身を守るタイプの菌と、糊を作らないタイプの菌があります。
キッチンの三角コーナーのヌルヌルを想像してみてください。
この「糊」を大量に作ることができる虫歯菌がたっぷり含まれているプラークは、歯の表面に引っ付く力が非常に強く、さらに「自力では歯に引っ付くことができない他の病原菌まで歯に定着させてしまう」という性質があります。
その結果、病原性の高いバイオフィルム(菌の集合体)が作られ、虫歯になってしまうのです(Dental Diamond 29(1):30-58, 2024)。
排水溝や三角コーナーのぬめりは、普通の食器用洗剤をかけただけではなかなか落とすことはできず、ハイターのような強力で人体に有害な殺菌剤を使うか、スポンジで擦って洗うかしないとヌルヌルを落とすことができない、という経験をしたことがある人は多いでしょう。
お口の中にハイターのような有害な殺菌剤は使えませんから、当然、擦り洗い(歯磨き)が必要になります。
2)虫歯という感染症を予防する方法
2-1)虫歯菌の感染経路を減らす
生まれたばかりの時、赤ちゃんの口に虫歯菌はいません。
では、最初のスタートとなる菌は、どこから来るのでしょうか?
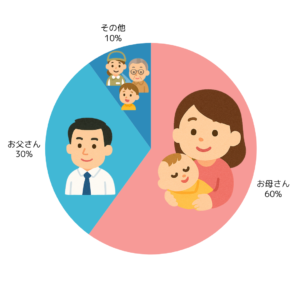
虫歯菌の感染経路は
6割:お母さん
3割:お父さん
1割:その他
とされています。
この菌(初期定着菌)の性質や量も重要です。
主たる養育者(多くは母親)の口の中の細菌レベルを下げることで、う蝕経験が減少するという報告があります(Dental Diamond Vol.29No.1,30-58)。
お母さん・お父さんの口の中の虫歯を治療したり、歯石や歯垢を除去して口腔内を綺麗にすると、赤ちゃんへの虫歯菌の感染を減らすことができる、ということです。
2-2)感染してしまったら、虫歯菌の増殖を防ぐ
虫歯菌の感染経路を減らす努力をすることで、虫歯菌の感染の確率を下げることはできます。
虫歯菌の感染があったとしても、虫歯菌の増殖を防ぐ取り組みも併用しましょう!
最も効果的な虫歯菌の増殖予防方法は「砂糖の摂取量を減らす」ことです。
砂糖の商品化と共に虫歯のパンデミックが広がったという世界的な経緯があります(う蝕の分子生物学,第1章)。
また、小児期(5歳ぐらいまで)においては虫歯の経験指数は砂糖の摂取量に比例するという報告があり(Cor van Loveren,Caries Res, 53; 168-175, 2019.)、砂糖の摂取量が最も大きくう蝕に影響しているのは間違いありません。
2-3)フッ素で虫歯に抵抗力のある歯を作る
日本人を含むアジア人は、他の人種と比較してエナメル質が薄いとの報告があります(歯の解剖学、p22-24)。
エナメル質は歯の一番表面にある、虫歯に抵抗性がある表面素材です。
エナメル質が薄い場合、エナメル質が厚い場合に比べて虫歯のリスクは高くなります。
つまり、日本人は先天的に虫歯リスクが高い歯を持っていると言えるのです。
そのため、フッ素を用いて歯の耐酸性を強化するなどの対策が必要です。
よくある保護者の方からの質問「フッ素は何歳からやった方がいいんですか?」
フッ素は、何歳からでも歯の強化には有効です。
より効果的に虫歯の罹患(りかん)率を下げるために、特に虫歯になりやすい時期に重点的に対策するのがおすすめです。
虫歯の罹患率が高くなる時期(Dental Diamond Vol.29No.1,30-58)
・3~4歳ごろ:歯の生えた直後の乳歯
・6歳ごろ:第一大臼歯の生えた直後
・12歳ごろ:第二大臼歯が生えた直後
年齢別総人口は総務省「人口推計」(2021年10月) 虫歯有病率は、3歳児は厚生労働省「乳幼児歯科健診結果」(2020年度)
5~17歳は文部科学省「学校保健統計調査」(令和3年度、未処置う歯のある者の割合)
生えた直後の歯は、生えてから時間がたった後の歯よりも虫歯への抵抗性が低いです。
フッ素塗布の他に、シーラントという「虫歯になる前に予防的に溝をフッ素徐放レジンで埋める(予防填塞:よぼうてんそく)」処置も有効です。
2-4)物理的に虫歯菌を除去する(減らす)
日ごろの歯磨き習慣や、歯科医院で歯磨きだけでは難しい取り残したプラークを専門的にに清掃してもらうことを定期的に行うなど、物理的な虫歯菌の除去も効果的です。
古い歯垢・歯石の中は酸性度が高いことも多いためです。
3)歯科医院で検査、チェックすることから始めましょう!
以上により、虫歯のリスクと対策を簡単に説明しました。
免疫状態や生活環境などにより、個人差が大きく、対策ポイントの優先順位は千差万別です。
よって、患者さんお一人お一人のオーダーメイドな対策が大事になってきます。
まずは一度、歯科医院で検査、チェックすることから始めることをおすすめします。
まとめ
いかがでしたか?
・虫歯を含む感染症は微生物,宿主,環境の3つの要因によって規定されます。
・S.mutans菌は主たる保育者などから伝播し、保育者のう蝕リスクも子供のう蝕リスクに影響します。
・砂糖の摂取量がう蝕リスクに大きく影響します。
・う蝕の罹患率は萌出直後に最も高まります。
各個人でのオーダーメイドな対策が大事です。
最後までお読みくださり、ありがとうございました!
歯医者が勧める「ヤニや茶渋」対策3選!~つきにくい・優しく除去~
2023年12月27日
歯医者が勧める「ヤニや茶渋」対策3選!~つきにくい・優しく除去~
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
毎日の飲食習慣や、たばこなどで歯につく「ヤニ」や「茶渋」。
しかし、台所用のメラミンスポンジで歯を擦るのも怖いな…と思う方も多いはず。
目次
1.そもそも「ヤニ」「茶渋」=「ステイン」とは何なのか。
1.そもそも「ヤニ」「茶渋」=「ステイン」とは何なのか。 人の歯の表面には、ペリクル(Pellicle)という、唾液由来の薄い生体膜が付着しています。
外来色素を吸着しやすいという性質も持っています。
このペリクルに食物由来のタンニンや色素、たばこ由来のニコチン・タールなどが付着したものが「ステイン」です。
歯が着色する代表格の食品・嗜好品は、
・カレー
など。
これらはホワイトニングをした直後は避けてくださいと名指しするほど、よく着色します。
次点で
・ケチャップ
などが着色しやすいです。
「ヤニや茶渋対策」の最も手軽な方法に、こうした着色性食品・嗜好品を避けていただくという方法があります。
2.対策1:ステインが付着しにくい生活習慣を心がける コーヒーやお茶をミネラルウォーターや炭酸水に、
*コーヒーやお茶を、スポーツドリンクなどに変えてしまうと虫歯のリスクがUPします。
*焼酎は、実は数少ない「中性のお酒」で、虫歯になりにくいんですよ。
酸性の飲み物については、こちらの記事もご参照ください。
歯がへこむ!?虫歯じゃないのに歯が溶ける酸蝕症(さんしょくしょう)
他には、だらだらと口の中に着色性の食品を入れている時間が長い、なども歯に着色がしやすくなる原因となります。
仕事や勉強をしながら、デスクにはコーヒーやお茶…
ただ、生活習慣を改めるのって難しいですよね。
ですから、無理なく生活習慣を変えることが出来る人にはおススメですが、お茶やコーヒーを止めることができないという人には、次の方法「ついたステインを除去する」がおススメです✨
3.対策2:ステイン除去効率が高い口腔ケアグッズ ついてしまったステインを、物理的・科学的に除去してしまうという作戦です。
今はステイン除去に特化した家庭用歯磨剤も多く発売されています。
ちなみに「歯の漂白」=「歯の内部を白くする」のは歯科医院でしかできません。
自宅・サロンなどのホワイトニングについては、こちらの記事もご参考になさってくださいね。ご自宅で出来るホワイトニングと、美容院やサロンのホワイトニング
自宅用のステイン除去の方法は
3-1)物理的にステインを除去する ヤニやタンニンなどの硬いステイン除去に向いています。
研磨剤や研磨成分で歯を物理的に擦るので、歯の表面に細かな傷を作りやすいデメリットがあります。荒研磨でついた細かな傷に、またステインが付きやすくなるからです。
自宅で物理的にステインを除去する場合、荒研磨で終わってしまうのが問題 です。
口腔用メラミンスポンジを使うことのデメリット キッチン用メラミンスポンジは製造過程で人体に有害なホルムアルデヒドを用います。
口腔用メラミンスポンジはホルムアルデヒドフリーで製造されたものです。歯の表面に細かな傷をつけてしまうデメリット も。
3-2)科学的にステインを除去する 厚く硬く付着したステインを除去する効果は低いですが、毎日使用でき、ステイン付着を予防する能力に優れています。
「洗浄剤」「着色除去剤」として
・ポリリン酸
・ポチエチレングリコール
・フィチン酸
・ピロリン酸
・ブルーポリミド
などが配合されたものです。
こうした「科学的にステイン除去」を謳う歯磨きペーストでも、研磨剤成分は配合されています。
代表的な「研磨剤」
・二酸化ケイ素
・リン酸カルシウム
・アルミニウム酸塩
・炭酸カルシウム
・酸化アルミニウム
・炭酸水素Na(重曹)
・ゼオライト(沸石)
・チャコール(木炭)
「研磨剤無配合」と名乗っている歯磨き粉でも、
「ゼオライトが入ってる」
「炭酸カルシウムって書いてある」
のようなことは多いです。
「歯に傷がつくのは嫌。歯に優しい歯みがき粉を使いたい」というニーズに応える商品ですが、
実際は入ってないわけではないんです。
粒子をとても細かくしたり、歯に細かな傷がつきにくくなるよう配慮して、
「研磨剤ではなく清掃剤」と言っている感じです。
完全に研磨剤・研磨類似成分が無配合だとステインがつきやすくなります。
また、粒子の細かい研磨剤は歯の表面を滑沢にすることで、ステインが付きにくくする効果もあります。
*ごくまれに本当に研磨材無配合の製品もあります。
GC社 MIペーストなどです。
こうした製品は「本製品はステイン除去の機能はありません」と説明書に書いてあります。
4.対策3:歯医者さんで除去する 歯科医院での口腔清掃には3つの意味があります。
・自分では見えない・気付かなかった部分を清掃する
・自分では取れない部分を清掃する(歯周ポケットの中など)
・自分では取れなくなったステインや歯石を除去する
歯科衛生士や歯科医師は、口腔内の状況を見て、
必要な研磨剤や薬剤、器具を用いて徹底的に歯面清掃を行うことができます。
これをPMTC(プロフェッショナル メカニカル ティース クリーニング)と言います。
歯科医院でのPMTCに使う研磨剤は、
ジャリジャリするくらい粒子が大きいものから、
ナノ粒子のもの、
研磨剤完全無配合のものまで、
複数種類を取り揃えて、患者さんの歯の状態に
適したものを選んで使用しています。
粒子の大きな研磨剤はステイン除去効果が高いですが、エナメル質への負荷も高いです。
それでも粒子の大きな研磨剤を使わないとステイン除去できない場合は使用しますが、研磨により歯の表面についた細かな傷を滑沢にするために、粒子の細かい研磨剤で仕上げ研磨を行います。
そして、何度も粒子の大きな研磨剤を使わなくて済むように、
・来院間隔を短めにする
・ステインが付着しにくい飲食習慣の案内
・ステイン除去効果が高い歯磨剤の使用
など、対策をおススメしています。
研磨剤の入っていない歯磨剤はエナメル質への負担が少ないです。
また、歯科医院にもよりますが「エアーフロー」という、風の力で研磨剤を歯に吹き付けて、ステインや汚れを除去する機械もあります。
歯と歯のスキマなど、研磨器具がなかなか届かない部分をスピーディに綺麗にする効果がありまます。
当院では「エリスリトール」 というトウモロコシ由来の人工甘味料の一種(虫歯はつくりません)を歯に吹き付けて、ステインを除去しています。
エリスリトールは非常に柔らかく、歯に傷をつけずにステイン除去ができるので、当院の衛生士も気に入って使っています。
5.おまけ:おススメしないステイン除去の方法 おススメしないというか、避けていただきたいのは
「歯科専門職では ない人が、安物の歯石・ステイン除去のツールでステインを除去すること」
よろしければこちらの記事もご覧ください。
家庭用超音波スケーラーは歯をかえって傷つけてしまう危険性がある
H29年に上記の記事を書いたときには、家庭用超音波スケーラーと銘打たれた器具は
2万円程度の価格帯であったようですが、今、Amazonや楽天を確認たら
2000~4000円帯で無数にありますね…。
超音波歯ブラシのブラシをスケーラーチップという金属製パーツに交換しただけの、安直な商品ばかりです。
この器具で、歯を傷つけずに歯石やステインを除去することは、おそらく不可能だと思います。
超音波振動した鋭利な金属を、無注水で歯に当てる。
振動で確かに汚れは落ちるでしょうが、摩擦によって歯が傷つかないはずがありません。
使えは必ず体を傷つけてしまう器具が、良さそうな売り文句で販売されていることが残念です。
この記事をお読みくださった方は、ご使用にならないようにお願いします。
まとめ いかがでしたか?
・ステインはタンニンや色素の強い食品、煙たばこなどで付着します。
・ステインがつきにくい生活習慣を意識する、ついてしまったら除去することで、白い歯を維持できます。
・優れたステイン除去の口腔ケア用品があるので、おススメです。
・歯医者さんで除去するのもおススメです。
・家庭用超音波スケーラーは歯を傷つけるので使わないようにしてください。
最後までお読みくださり、ありがとうございました!
ご自宅で出来るホワイトニングと、美容院やサロンのホワイトニング
2023年5月21日
こんにちは、岩国市のつぼい歯科クリニック
おとなこども矯正歯科 院長の坪井です。
最近、美容院や美容サロンで
ホワイトニングを自分で出来る!
今日は、こうした
「自宅で出来るホワイトニング」 「美容院のホワイトニング」 と 「歯科医院のホワイトニング」 の違い
★結論★
・歯の表面の汚れを薬液で減らすのが
自宅用・美容院用ホワイトニング。
・歯の表面の汚れを機械で除去し、
さらに歯の内部の色素を漂白するのが
歯科医院のホワイトニング。
・自宅・美容院でのホワイトニングでは、
歯科医院での歯面清掃ほどには
汚れは除去できない。
・歯の内部の色素のホワイトニングは
歯科医院でしかできない。
今回はちょっと長くなってしまうので
先に結論を書いておきました♪
歯のホワイトニング商品って
本当にたくさんありますよね。
ネット通販の広告ですとか
ビフォーアフターですっごく歯の色が
明るくなってる写真を見ると、
歯医者の私でも「ホントに!?」と
興味を持ってしまいます。
で、成分が広告内に書いてなかったりするんです。
本当に良いものなら、歯医者の私が
知らないワケにはいかない!と
調べたりするのですが
ほぼ「なーんだ」とがっかりします。
商品自体は、
「良く出来た歯磨き粉」
という感じで、悪くは無いのです。
ただその成分で、広告に出ているような
歯のトーンアップは無理でしょ!という感じです。
自宅用のホワイトニング製品
自宅・美容院では、
歯石を除去することはできません。
薬液は歯の表面の色素(ステイン)を
除去することに使います。
マウスウォッシュタイプ、テープタイプ、
歯磨きペーストタイプの製品は
概ね「ステイン除去をうたった
歯磨き粉とほぼ同成分」と思ってください。
「…たぶん、この成分をもって
ホワイトニングって言ってるんだろうなぁ」
という成分は、
「洗浄剤」「研磨剤」「着色除去剤」 として
配合されています。
・ポチエチレングリコール
・フィチン酸
・ピロリン酸
・ブルーポリミド
などが、これにあたります。
割と一般的に、市販の歯磨き粉に
配合されている成分です。
デイリーケアとして悪くはありませんが
あまり高額な商品は、
コスパが悪いかもしれませんね。
自宅用のホワイトニング製品で
光照射 するタイプ
ご自宅用ホワイトニングでも、
光照射するタイプのものは
・ポリリン酸ナトリウム
が配合されています。
これもステインを除去する効果が
あります。
あくまで、歯の表面の
汚れを取り除く成分です。
美容院・美容サロンの
ホワイトニングも
「ポリリン酸」を使用
椅子に座ってゴーグルをかけて
青い光を当てて…と言う姿が
歯科医院でのホワイトニングを
連想させるのですが、
歯科衛生士さんが研磨ペーストで
歯のお掃除をしてくれる歯面清掃を
薬液でやっているに近いです。
多少、ポリリン酸の濃度が高かったり
高出力の青色LEDでポリリン酸の効果を
高めたりはされています。
ポリリン酸ホワイトニング
VS
歯科衛生士さんに歯面清掃
どっちがより効果が高い?
では、衛生士さんの歯面清掃と
美容院でのポリリン酸ホワイトニングと
どちらがより綺麗に歯の汚れを
除去できるでしょうか?
これは、
歯科衛生士さんの圧勝
まず、ポリリン酸では歯石や
硬くなった歯垢は除去しきれませんし
ステインも一度にたくさんは取れません。
歯科衛生士さんは、物理的に
歯石やステインを綺麗に除去できるので
これはもう勝負になりません。
写真は着色のある患者さんの歯を
歯科衛生士さんが左半分だけ
ステイン除去 したところです。
左右で大きく色が違うのが分かると思います。
(*写真は本人の同意を得て使用しています)
エアーフローという機械を用いた場合
1歯1~2秒でこのくらい白くなります。
ポリリン酸では、そもそもここまで
白くはできないかと思います。
ポリリン酸には
「キレイをキープ」する
薬効がある
ポリリン酸には
汚れを綺麗に落とした歯に
ステインが再付着するのを
防ぐ働きはあるので、
「キレイをキープする」
薬効があります。
これは、ポリリン酸の
「いつもの歯磨き以上の効果」の
一つかもしれません。
歯科医院のホワイトニングは
歯石・ステインを除去後、
歯の内部の色素を漂白する
歯科医院のホワイトニングでは
・過酸化尿素
・過酸化水素
を用います。
当院では、ウルトラデント社の
「オパールエッセンス」を採用
しています。
オーダーメイドのマウスピースを用いて
歯科医師や歯科衛生士の
管理・指導の元で使用します。
薬液は歯の内部に浸透して色素を分解します。
虫歯や知覚過敏がある人は
「しみる」「痛い」となるので
先にその治療が必要になります。
歯石の付着や、歯周病がある人の場合も
先に治療を行ってからとなります。
歯医者さんのホワイトニングは
高額で値段差が大きい?
ホワイトニングは、やる回数が多いほど
効果が高くなります。
通常、2週間毎日(14回)連続で
ホワイトニングを行いますが、
白くなりにくい人の場合は
数セット繰り返すことになります。
ホワイトニングの白さ保証制度がある
医院さんでは、最大10万円もしてしまうのは
ホワイトニングを行う回数によるものでは
ないかと思います。
白くならなければ返金する、と約束するなら
仕方ないのかなと思います。
当院でのホワイトニング費用は
22000円(税込み)ですが
2セット目からは約3000円で
継続することができます。
*定期受診される患者様に限り
*マウスピースを紛失された場合は
正規費用になります。
返金制度などは特に設けておりませんが
歯を長く「健康に、美しく」を
維持していただくために、
続けやすい価格設定にしています。
ホワイトニングの持続力はどのくらい?
自宅用のホワイトニング では、
ステインを除去できたとしても
食生活が同じであれば約2週間程度 で
再付着しやすくなります。
歯科医院でのホワイトニング も
残念ながら永久的なものではありません。
食生活により、数か月~1年 ほどで
色は戻ってきてしまいます。
特にコーヒー、お茶、ワインなどを
愛好される方の場合は、色の戻りが
早くなってしまいます。
当院でホワイトニング2回目から
約3000円、というシステムにしているのも
この「後戻り」があるためです。
当院では歯石クリーニングに
定期的に通いながら、
年に1回ホワイトニングで
歯を白くキープされる方が大勢
いらっしゃいます。
「結婚式には白い歯で、
その後は元に戻ったけど…」
よりも
「せっかく白くキレイな歯に
なったのだから、キープを」
私達も、白く美しい歯、
虫歯や歯周病の無いお口を拝見すると
嬉しくなってしまいます。
白く美しい、健康的な歯をキープするための
ホワイトニング2回目以降の応援価格を
(度重なる材料値上げに耐えつつ!)
これからも維持するつもりなので
気になる方はお気軽にお尋ねくださいね♪
まとめ
・市販のホワイトニングをうたった
口腔化粧品は、汚れを落としやすくる
成分が入っています。
・市販のホワイトニング剤の
ステイン除去力は、歯科衛生士さんには
遠く及びませんが、デイリーケアとしては
良いでしょう。
・美容院のホワイトニングは
基本的には自宅でのホワイトニングと
同じ薬剤を使用しています。
・歯科医院でのホワイトニングは
歯の内部に作用するため、
虫歯や知覚過敏がある場合は
先に治療が必要になります。
最後までお読みいただき、ありがとうございました。
歯医者がおススメしたい歯ブラシとは?~選び方のポイント~
2023年4月16日
こんにちは、岩国市のつぼい歯科クリニック
歯科医師の荒田です。
種類と選び方、使い方についてお話します。
ドラッグストアの歯ブラシコーナーに行くと、
様々な形の歯ブラシで
あふれかえっていると思います。
特殊なものまで含めれば
その種類は多岐にわたるでしょう。
なんとなく、パッケージを見て
適当に選んでいませんか?
この記事を読めば、自分に合った
歯ブラシを選ぶ方法で
もう迷うことはなくなります♪
1)歯ブラシの種類
普通の歯ブラシ こだわりがなければコレ
薄型ヘッド歯ブラシ 奥歯が磨きやすい。
親知らずがある人の必須アイテム。
小型歯ブラシ 部分入れ歯をしている人におススメ。
特殊毛歯ブラシ 帯電していて汚れを集めるとか、
超微細毛が汚れをからめとるとか、
色々ある。
動物毛歯ブラシ 高級ブタ毛使用、など。
不衛生なのでおススメしない。
ギザギザカット面歯ブラシ なぞるだけで磨ける、など謳うが、
プラーク除去効率はフラットカットに劣る。
おススメしない。
小児用歯ブラシ 年齢に応じたものを使用しましょう。
仕上げ磨き用歯ブラシ 子供の自分磨きブラシとは分けて、
仕上げ磨き専用の歯ブラシを
使いましょう。
その方がずっと磨きやすいです。
電動歯ブラシ 歯磨きがうまい人がやれば、
上手に時短できます。
1-1)普通の歯ブラシ
ヘッド面は平坦、毛先は指先で押せば
軽い抵抗感を感じる程度の固さで、
長さはおおよそ15cm前後。
ナイロン製のラウンド毛という、
毛先が丸くなっているものを
「普通」と言うことが多いです。
当院の歯磨き指導の時に、お渡し
している歯ブラシもこのタイプです。
基本的にはこの歯ブラシを
しっかりと使用してもらえれば、
殆どの汚れを落とすことができます。
1-2)薄型・小型歯ブラシ
ヘッドが小さいものや、薄いものがあります。
親知らずがある人の場合、
ヘッドが通常の厚みがあると
なかなか上手に磨けません。
当院採用歯ブラシの、
左からバトラー#025、
デントマキシマ、
バリュー歯ブラシの3種です。
左のバリュー歯ブラシは「普通の歯ブラシ」です。
右と真ん中の2本は、薄型ヘッド歯ブラシです。
ヘッドが薄いのが見てわかるかと思います。
「普通の歯ブラシ」と比べると
若干割高ではありますが、
奥歯が磨きやすいのが特徴です。
他には「小さい」歯ブラシもあります。
細かいところが磨きやすいのが特徴です。
部分入れ歯をお使いの方に向いています。
当院の採用歯ブラシですと
「アシストmini」がこれにあたります。
1-3)特殊毛歯ブラシ
歯垢は、一般的にマイナスに帯電しています。
この性質を利用して、電気的に
歯から歯垢が離れやすくしたり
歯ブラシに引き寄せられたり
するようなものがあります。
当院の採用歯ブラシですと
マルケン歯ブラシがこれにあたります。
他にも、重度の歯周病がある人向けに
特別に毛が柔らかい、極細毛を
用いた歯ブラシがあります。
やわらかい毛=プラーク除去効率が低いのを、
超密集毛で補ってあったりします。
1-4)おススメしない歯ブラシ
動物毛のものや、ギザギザカットの
歯ブラシがありますが、
どちらもおススメできません。
歯垢の除去効率は普通の歯ブラシに劣り、
また動物毛は不衛生になりやすい一面があります。
1-5)小児用歯ブラシ、仕上げ磨き用歯ブラシ
持ち手の長さ、太さ、ヘッドの大きさなど
年齢に応じたものを使用した方が
子供にとって歯磨きしやすいです。
ただ、これは「子供が自分磨き」する前提のもの。
仕上げ磨きには仕上げ磨き用の
歯ブラシを用いた方が
磨き残しは少ないです。
仕上げ磨き用は、子供口の中が見やすい
ネックが細長く、ヘッドが小さく作られています。
子供は歯ブラシを噛んでしまったり
強い力でゴシゴシしたりして
歯ブラシを早めに傷めてしまいます。
毛先が傷んで開いてしまうと、
上手に磨くことはできません。
ですので、子供の本人磨き用と、
保護者の方の仕上げ磨き用は
分けるようにしてくださいね。
2)歯ブラシの毛の硬さ
基本的には「ふつう」がおススメ
硬すぎる毛は、歯や歯肉を傷めやすいですし
柔らかすぎる毛は、歯垢の除去効率が低く
磨き残しやすくなってしまいます。
まとめ
3. 用途別の歯ブラシもあるので、自分にあった歯ブラシを選ぶ
歯磨きの癖や、磨きにくい部位について
自分ではなかなか分からないものです。
おススメの歯ブラシも、磨き残しの癖によって
変わってきたりもします。
歯石を取ったついでに、
歯科衛生士さんに「自分にあった歯ブラシ」を
教えてもらうというのがおススメです♪
最後までお読みいただき、ありがとうございました。
 こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。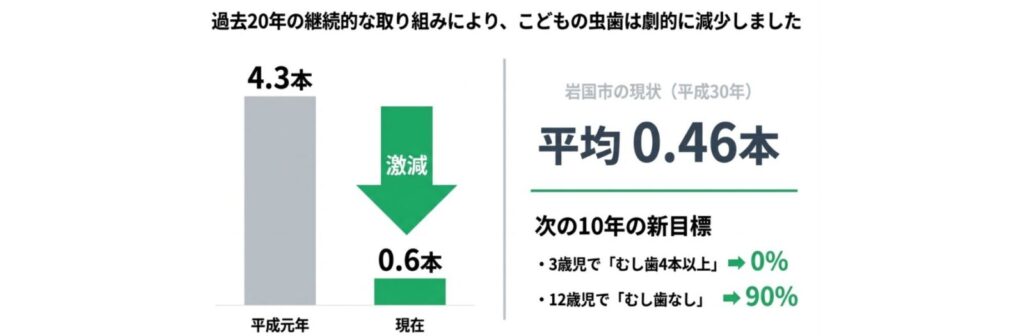 ここ10年で、全国的にこどもの虫歯は大きく減少しています。
ここ10年で、全国的にこどもの虫歯は大きく減少しています。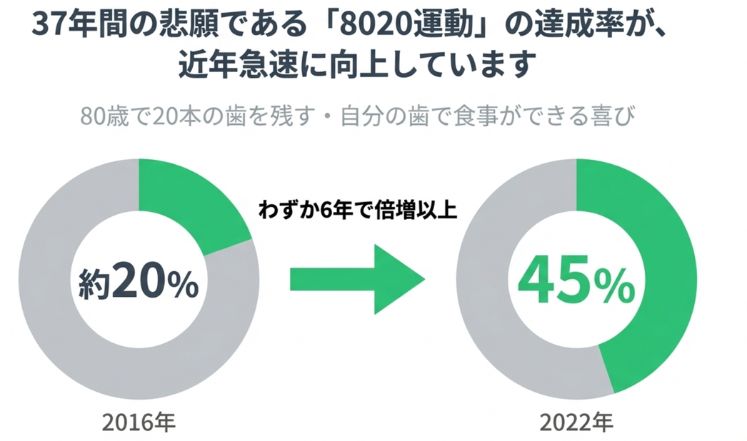








































.jpg)
-1024x683.png)