最近使われるようになった歯科材料(白い材料編)
2025年5月20日
こんにちは、医療法人つぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
今回も歯科材料分野のお話(第4回)です。
歯科材料についての過去の記事はこちら
第1回 詰め物を歯にひっつける「接着」と、なるべく削らない歯科治療:MI(ミニマルインターベンション)
https://tsuboidental.com/blogs/archives/7032
第2回 歯科治療と接着性レジンセメントに求められる性質
https://tsuboidental.com/blogs/archives/7106
第3回 最近使われるようになった歯科材料と消えていった歯科材料(金属編)
https://tsuboidental.com/blogs/archives/7180
1)歯が白いと若く見える!?
歯が白いと何が違うのでしょうか。
白い歯は相手に、『若さ』や『清潔感』といった印象を与えると言われています。
イギリスの大衆紙 Daily Mail が行った調査では、歯が白い人は平均で実年齢より 5歳 若く見えたそうです。

元記事のタイトル:
Bad teeth age us by 12 YEARS: Experts say stained smiles can add more than a decade to your face – but would you try this alternative to whitening?
調査の概要(要約)
・英国マンチェスター Carisbrook Dental の Dr. Tariq Idrees らが 1,000 人の一般ボランティアに写真を提示。
・同一人物の歯を ①真っ白 ②軽度着色 ③重度着色 の3種類に加工し、見た目年齢を推定してもらった。
・軽い着色でも女性は+6歳、男性は+4歳老けて見えた。
・歯の色は、肌のシワより年齢判断に影響する可能性がある。

歯が白いと、光の反射の影響で歯のデコボコが目立たなくなります。
そのため、歯並びまで整って見える効果があります。
第一印象の半分は視覚情報といわれていますから、白い歯がおよぼす好感度は大きいと言えるでしょう。
2)歯科材料を取り巻く3つの潮流
今使われる歯科材料には大きな流れが3つあります。
・JIS規格(日本工業規格)からISO(国際規格)への流れ
・デジタル技術の普及
・新素材の開発と改良
従来の規格・技法・材料も、まだまだ現役ではありますが、主流となっている規格・技法・素材は、既に移り変わっている印象です。
3)改良・開発が著しい「白い材料」
3-1) CR(コンポジットレジン)〈保険〉
プラスチックにセラミック粒子を混ぜた材料。
レジン単独では強度が小さいところ、セラミックス粒子を配合することで硬さや白さ、美しさを出します。
接着力が高く、歯を削る量を小さくできる利点を持ちますが、劣化しやすい欠点も併せもっています。
劣化しやすい欠点はまだ改善できていませんが、歯の土台向けに弾力強化タイプや、色馴染みがより良いタイプなど、色んなタイプが開発されてきています。
3-2) CAD/CAM用ハイブリッドセラミック 〈保険/自費〉
コンポジットレジンと同じく、プラスチックにセラミック粒子を混ぜた材料。
こちらの方がセラミック粒子の配合率が高く、工場で徹底的に硬化されるため変色や摩耗が少なめ。
ただし金属やジルコニア、ファインセラミックほどの強度はありません。
3-3) CAD/CAM用 PEEK〈保険〉
PEEK(ポリエーテルエーテルケトン)は軽くてしなやか、アレルギーの心配がほぼない新素材。
ただし色調が不透明な「粘土色」「真っ白」の2種しかなく、擦り減りやすい点、接着がやや不安定な点が課題です。
5年を超える長期症例が無いことから、まだ過渡期の材料と言えるかもしれません。
3-4)e-maxとジルコニア(セラミックス)〈自費〉
白い素材で最も有名なのはセラミックスです。
昔はフレーム構造という土台が必要でしたが現在はコンピューター制御の進化と共にオールセラミックでの技工が容易になりました。
そして、これを接着性レジンで歯と強固に接着させる術式が現在一般的です。
現在よく使われているのがe-maxとジルコニアです。
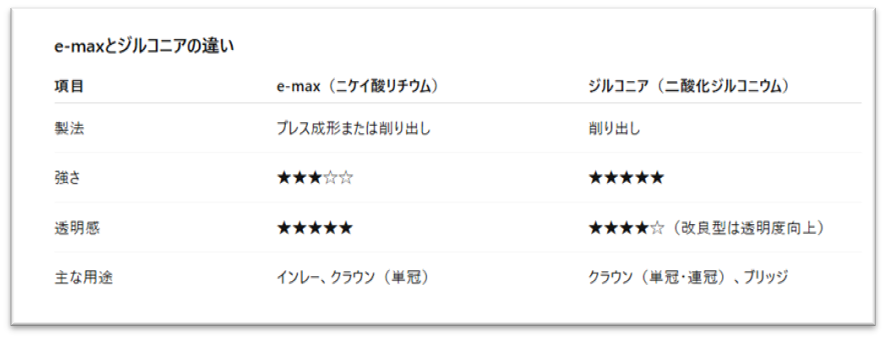
e-maxはニケイ酸リチウムを鋳型に押し出して作るタイプと、ブロックを削り出して焼成するタイプがあります。
精度は鋳型を使用するタイプの方が圧倒的に高いため、当院では鋳型タイプを使用しています。
強度と美しさが両立しており、また歯と硬さが近いこともあって、特に詰め物の材料として人気です。
一方のジルコニアは、二酸化ジルコニウムのブロックを削り出して焼成します。
強度、弾性ともに非常に優れた材料ですが、審美性に関しては、e-maxの方がより透明感があり美しいと言われています。
ただ、ジルコニアも結晶化技術の改善により、透明感が出せるように開発が進んでいます。
4)新技術・新材料の利点と欠点、欠点に対する対策
新技術や新材料の進化と共に、より美しい詰め物・被せ物を利用することができるようになりました。
新しい材料の利点は何といっても
・生体親和性が高い(安全)
・白く自然な見た目 *PEEKを除く
ですが、利点ばかりではありません。
白い新材料の弱点は
・習慣性の歯ぎしりや喰いしばりがある場合は、割れてしまうことがあり得る
という点でしょう。
割れやすいことが治療前から予測される場合は、
・神経を既に取った症例では、詰め物・被せ物が割れない厚さになるように削る
・使用材料としてセラミックを避ける
・マウスピースで歯と詰め物を保護する
・咬筋ボトックスなどで食いしばりを防ぐ
などの対策を行うことがあります。
5)最高の「歯の詰め物・被せ物の材料とは?」
金は虫歯再発防止という点では最高で、目立つと言う点では残念。
e-maxは美しいという点では最高で、強度という点では惜しい。
ジルコニアは強度と白さという点では素晴らしいけれど、e-maxと比べて透明感が物足りない…。
コンポジットレジンは安くて治療も早く終わると言う点では最高で、劣化が早いという点では残念。
では、真の最高の材料とは、何でしょうか?
最も安く、安全で、一番良い材料は自分の自前の歯です!(2回目)

まとめ
いかがでしたか?
・歯の白いと顔の印象が若く見えると言われています。
・今使われる歯科材料には大きな流れが3つあります。
日本規格から国際規格への流れ、デジタル技術の応用促進、新素材の開発です。
・最も安全で良く、なおかつ安価なのは自前の歯です!(2回目)
最後までお読みくださり、ありがとうございました!
最近使われるようになった歯科材料と消えていった歯科材料(金属編)
2025年4月21日
こんにちは。岩国のつぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
今回も歯科材料分野のブログ(第3回)です。
歯科材料についての過去の記事はこちら
第1回 詰め物を歯にひっつける「接着」と、なるべく削らない歯科治療:MI(ミニマルインターベンション)
https://tsuboidental.com/blogs/archives/7032
第2回 歯科治療と接着性レジンセメントに求められる性質
https://tsuboidental.com/blogs/archives/7106
これまでのブログで書いてきましたが、歯科材料の進化と、それに伴って消えていく材料というのがあります。
20年前、僕の学生時代に、研究室で眺めたり、話に聞いていた材料が現実の臨床で使われる時代になりました。
最近の歯科材料は『体にやさしい』がキーワードのように思います。
その流れの中で、新たに出現した材料もあれば、消えていった材料があります。
今回はその視点で歯科材料を見ていこうと思います。
今回は金属材料編、次回はその他の材料(主には白い材料)にしようと思います。
1.「保険の銀」の特徴
口腔内は極めて過酷な環境です。
口の中では熱いもの、冷たいものが通過し、また酸性のもの、たまにアルカリ性のものが行きかいます。
また、細菌は多い人であれば1兆個(10の12乗)もいます。
環境が悪いと細菌はメチルカプタンなどの硫化水素化合物を出します。
これは口臭の原因でもある、きわめて酸化力が高い毒ガスです。
噴火口の匂いのあれです。
口の中では、金属は錆びます。
歯科治療でいわゆる「保険の銀歯」と言われる、「金銀パラジウム合金(金パラ)」は、金12%、銀50%、パラジウム20%、銅17%で構成されており、その他にもスズや亜鉛、インジウム、アルミニウムなども含まれています。
金銀パラジウム合金という名前ですが、銀が50%なので、要は銀合金です。
銀は加工性が良く、パラジウムは強度を高める効果があります。
金は耐食性を高めるために配合されていますが、口腔内で合金が科学的に安定するのには金やプラチナの合計が全体の75%以上を占める必要があるので、科学的に少し不安定というデメリットがあります。
銀のカトラリーや、銀のアクセサリーが黒くくすんでしまう現象を見たことがある人は多いかもしれません。
銀は硫化水素やメチルメルカプタンといった硫黄系のガスと結合して真っ黒な硫化銀を作る性質があります。

金銀パラジウム合金は、銀の性質(加工性は良いが科学的に不安定)のために金属イオンを放出しやすく、金属アレルギーの原因になったり、メタルタトゥーといって金属イオンが歯茎や歯に入り込むことで周囲の組織に入れ墨のような変色を起こしたりします。
一方で、加工性が良く、強度があるという優れた特徴も持っているため、詰め物や被せ物、ブリッジ、入れ歯などさまざまな形で使用されています。
2.「保険の銀」金銀パラジウム合金の歴史
金銀パラジウム合金の登場
戦後すぐ(1945~1955)には、日本には国民皆保険制度はありませんでした。
食糧難の中、虫歯になる人もほとんどいません。
しかし戦後の復興期(1955~1960)に国民の砂糖使用量が急増、虫歯も同時に爆発的に増えて「国民病」と言われるようになりました。
歯科治療において、安定した品質で安価に供給できる金属が求められました。
そこで1950年代後半に保険収載金属として登場したのが、金銀パラジウム合金でした。
金に比べると科学的安定性は大幅に劣るものの、当時の銀合金や銅合金に比べるとずっと安定していて、「国民病」となった虫歯の安価な詰め物として普及していきました。
金と比べて科学的に不安定という点については、登場当初から慎重な意見は多くありました。
金銀パラジウム合金の健康に対する慎重な意見と海外での使用状況
例えば『補綴歯科』誌(日本補綴歯科学会発行)1950〜60年代の号において、金パラの腐食性や生体適合性について慎重な意見が記載されています。
当時の補綴学者や材料学者の間では、パラジウムの生体への影響や銀の腐食性を懸念する声が、学術論文や座談会、討論記録の中での発言として多く見られます。
特に1959〜1965年ごろの文献に、「金銀パラジウムはコスト優先であり、理想的な補綴金属とは言い難い」とする記述もあります。
少し遅くに日本で開発された接着レジンは、現在では世界中で使用されています。
しかし、同じく日本で開発された金銀パラジウム合金は、日本以外ではほとんど使われていません。
特にパラジウムの使用については、法規制されている国(スウェーデン、ノルウェーなど)や慎重に検討せよとする国(ドイツなど)もあります。

3. 日本でも「保険の銀」金銀パラジウム合金の歯科での消費量は減少している
では、金銀パラジウム合金の日本国内での使用量はどう変わってきたでしょうか?

※ 上記はあくまで歯科用合金としての使用量の推定値です。
※2024年の推定消費量は10トンと言われています。
参考資料:
厚生労働省「歯科用貴金属材料の使用実態調査」
日本歯科材料工業協同組合 年次報告書
貴金属流通統計(田中貴金属、三井金属など)
金銀パラジウム合金はこの5~6年で6割も消費量が減っています。
他の材料の登場や、金属価格の高騰、虫歯の減少など、さまざまな背景によるものです。
まだまだ現役だけれども、使用量を減らし続けている材料だと言えるでしょう。
4. 消えた材料、水銀化合物「アマルガム」
消えていった材料としてはアマルガムがあります。
アマルガムは水銀化合物という意味で、水銀と銀、銅、スズといった金属の化合物です。
金属なのに常温での取り扱いが可能で(鋳造が不要)、固まってしまえば物理的に安定すると「されていた」ため、昔はよく使われました。

現在使われていない理由はデメリットの多さです。
アマルガムのデメリット
・作業時に有毒な水銀が気化してしまう
・科学的に不安定で着色、金属アレルギーの原因になること
・物理的にも強度が弱く、亀裂や破折が頻繁に起こること
・水銀を使用するため環境負荷が高いこと
・2019年の「水俣条約」施行のため水銀使用に対する法的規制が強化されたこと
・保険収載からも外されたこと
などから、現在では新規治療の際の選択肢としては完全に消えました。
5. 新たに登場した金属「チタン冠」
最近日本で保険算定されるようになった金属には、純チタン冠があります。
チタンは酸化すると科学的に安定する材料で、生体親和性が高く、アレルギーを起こしにくいといった特徴があります。
またとても硬い材料です。
5-1)純チタン冠のメリット・デメリット
メリット
・生体親和性が高く、アレルギーが起きにくい
・腐食に強く、口腔内でも安定
・比較的低コストで保険適用が可能
デメリット
・加工に特殊設備が必要で、鋳造や溶接に技術を要する
・見た目が審美的に劣る(銀色)
・複雑な加工が困難であるため単冠にしか使用できない(インレーや連結冠、ブリッジはNG)
科学的に安定している点は金銀パラジウム合金より優れていて、高精度の加工が困難という点は金銀パラジウム合金より劣っています。
5-2)純チタン冠の日本における使用状況

2004年に保険収載されました。
2020年のロシア・ウクライナ戦争でパラジウムの価格が高騰したため(ロシアは主要なパラジウムの生産国です)金銀パラジウム合金の価格が高騰し、保険での使用が困難になった時期に「金銀パラジウム合金の代替金属」として一気に普及しました。

※ 歯科用チタンインプラントとは別の統計です。
5-3)純チタン冠の世界的な使用は非常に少ない
結論から言うと、「純チタン冠を一般的に、しかも積極的に使用している国は非常に少ない」です。
ほとんどの国では、「インプラント体や義歯フレーム、インフラ構造物(コーピング)」にはチタンが使用されますが、単独クラウン(チタンクラウン)としての使用は限定的です。
ただこれは、「有害だから」ではなく
「加工に難があるのに、わざわざ純チタンを導入する必要ないよね」
「設備投資して作るのが銀色のチタン冠?白いジルコニアで十分だよね」
という感じです。
背景に、「日本は保険で使用する金銀パラジウム合金の代替金属がどうしても必要」という事情があり、
日本以外の国には金銀パラジウム合金は普及しておらず、最初からセラミックやジルコニアが普及していた、という事情があります。

6. 世界最古の歯科用金属で現在も王者、ゴールド
「錆びない。体に優しい。柔らかさもあって扱いも楽。壊れない。そんな材料は存在するのか?」と言われたら、存在します。金です。
昔から使われており、安定性も高く、とても良い材料です。
6-1)歯科用金属としての金の歴史

世界最古にして、現在も最高の歯科用金属、それが金です。
6-2)歯科用金属としての金の特徴
加工性: 非常に高く、鋳造・研磨・適合性に優れる
耐久性: 長期的に安定し、破損・腐食しにくい
生体親和性: アレルギーリスクが低く、安全性が高い
虫歯の再発: 全ての歯科材料の中で最も起こしにくい
審美性: 目立つ
コスト: 高い
非常によい歯科材料ではありますが、「目立つ+高額」という大きな欠点があります。
特に価格面については、政情不安になって為替への信頼性が下がると、金相場は必ず上がってしまいます。
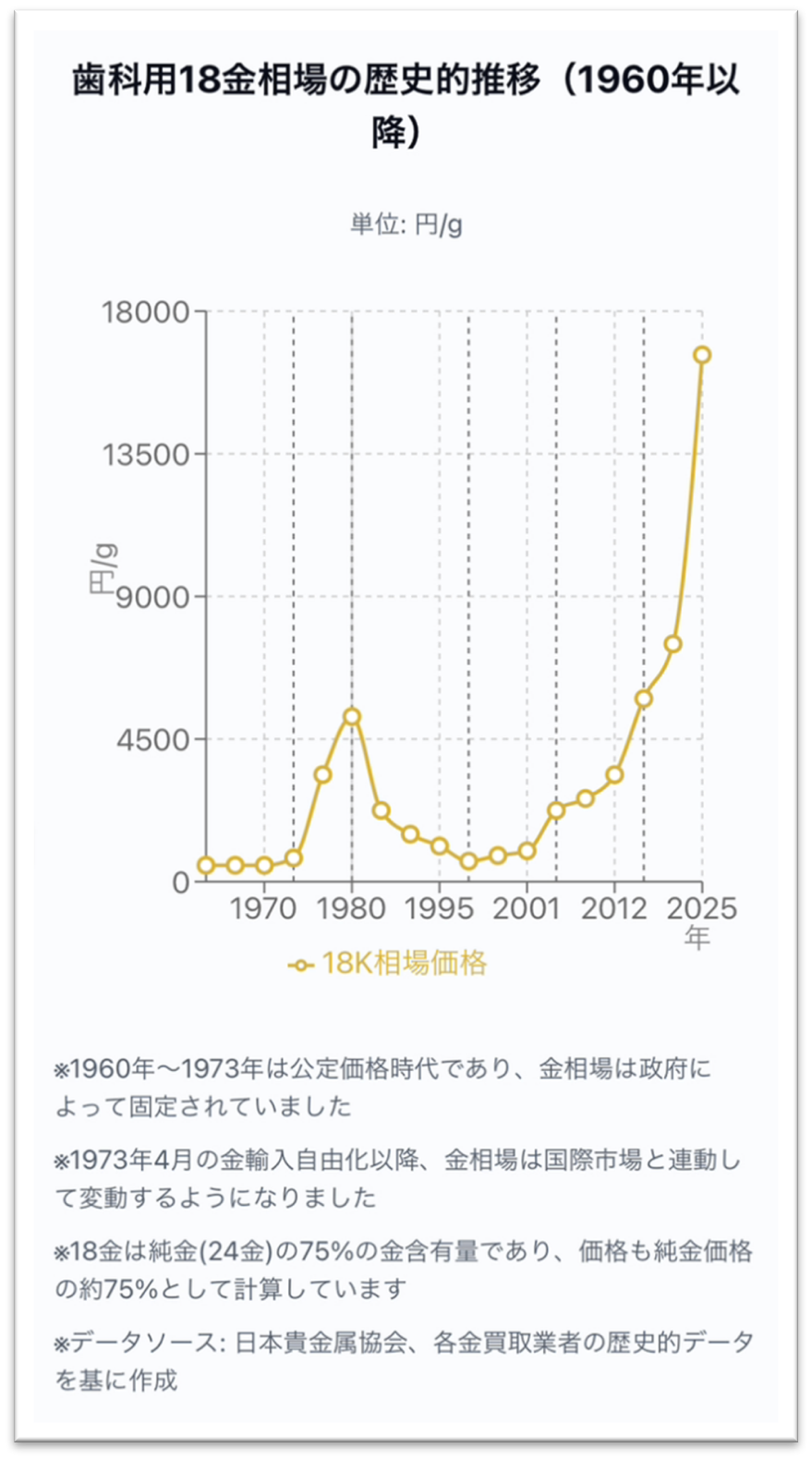
近年のあまりの相場の上昇に、ゴールドを選択する患者さんが「財テクの一種と思うわ」と冗談を仰るほどです。
7.現在の歯科用材料は「体に優しい」がキーワード
かつて歯科用材料として盛んに使用され、現在では使用量が減った材料の特徴の共通点は
以下の通りです。
長所:操作性、加工性が良い(歯医者が扱いやすい)
短所:科学的に安定性が低い(錆びやすさ、アレルギーの原因になる)
現在では「手間暇よりも、少しでも患者さんの体に良いものを」という価値観が、患者さんにとっても歯科医師にとっても、主流の考えになってきたと思います。
もう一つ言うと、
最も安く、安全で、一番良い材料は自分の自前の歯ですよ!
ぜひ、大事にメンテナンスしてくださいね♪
まとめ
いかがでしたか?
・現在の歯科材料は『体に優しい』が重視されるようになりました。
・金は最古の歯科用金属でありながら、現在でも最も高品質な歯科用金属です。
・最も安全で安価で高性能なのは自前の歯です!
最後までお読みくださり、ありがとうございました!
歯科レーザー治療のメリットと注意点とは?
2025年4月5日
こんにちは、つぼい歯科クリニックおとなこども矯正歯科の歯科医師 藤東です。
今日は、歯科におけるレーザー治療についてお話しします。
レーザー治療は、虫歯や歯周病の治療、外科処置など、さまざまな場面で活用されている治療法です。
この記事では、レーザー治療の特徴やメリット、注意点 について詳しくご紹介します。
1. 歯科におけるレーザー治療とは?
レーザー治療は、特定の波長の光を利用して、組織を切開・蒸散・凝固する技術 です。
医科の分野では、皮膚科や眼科などでも使用されており、歯科でもさまざまな治療に応用されています。
主に以下のような治療に使われます。
✅ むし歯の治療(小さな虫歯を痛みなく削る)
✅ 歯周病の治療(歯ぐきの炎症を抑え、殺菌する)
✅ 口内炎の治療(痛みを和らげ、治りを早くする)
✅ 知覚過敏の緩和(歯がしみるのを抑える)
✅ 歯ぐきの黒ずみ除去(メラニン色素を除去し、ピンク色の歯ぐきにする)
✅ 根の治療の際の洗浄(蒸散作用を利用して泡の力で洗浄)
*ここでは当院で使用されているエルビウムヤグレーザーについて解説します。

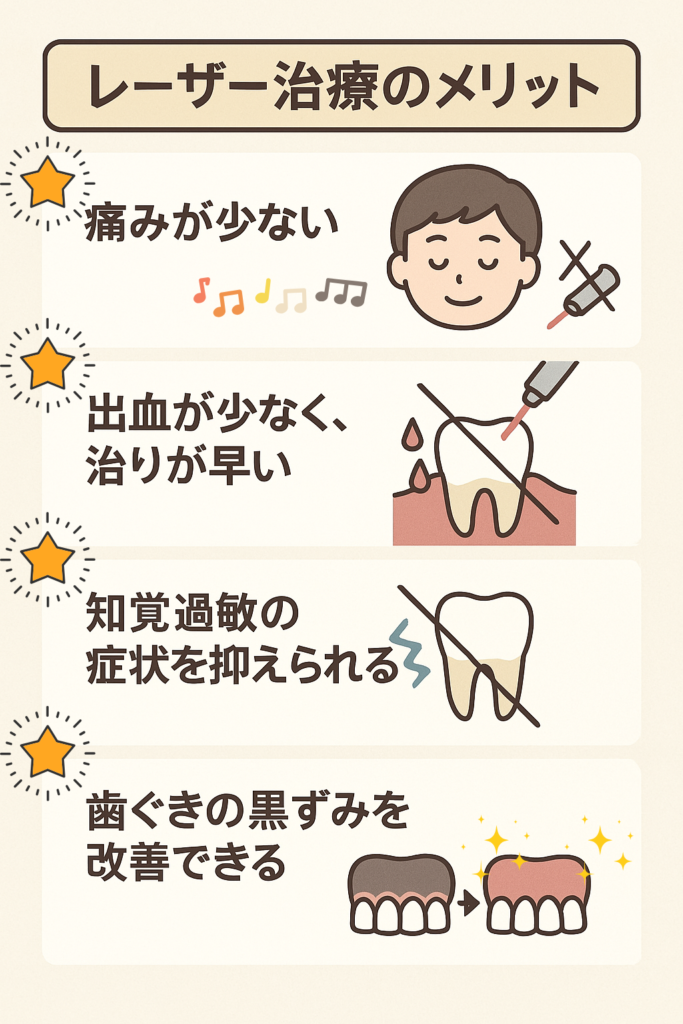
2. レーザー治療のメリット
エルビウムヤグレーザーには、従来の治療方法と比べていくつかのメリットがあります。
2-1)痛みが少ない
レーザーは組織の水分を瞬時に蒸発させながら処置を行うため、神経を刺激しにくく、痛みが軽減されます。
麻酔が必要ない場合もあり、特に歯を削る音や振動が苦手な方に適した治療です。
2-2) 出血が少なく、治りが早い
・止血作用により出血を最小限に抑えられる
・殺菌効果により治療後の感染リスクが低い
・温熱効果によって傷の治りが早い
2-3) 知覚過敏の症状を抑えられる
軽度な知覚過敏に対しては、レーザーを当てることでしみる症状を抑えられる 可能性があります。
ただし、むし歯でしみる場合は削る治療が必要になるため、従来の削って詰める治療が必要です。
2-4) 歯ぐきの黒ずみを改善できる
メラニン色素が沈着して黒ずんだ歯ぐきに対して、レーザーを使用することでピンク色の健康的な歯ぐきを取り戻すことができます。
3. レーザー治療の注意点
レーザー治療には多くのメリットがありますが、すべての症例に適用できるわけではありません。
3-1)深いむし歯には適用できない
レーザーは初期のむし歯や小さな虫歯には有効ですが、象牙質に達したむし歯や神経に近い虫歯には従来の治療が必要になることもあります。
3-2) 保険適用外の治療もある
虫歯や口内炎、歯周病治療など、大半の場合には保険が適用されますが、歯ぐきの黒ずみ除去などは、自由診療(自費診療)となります。
3-3) 金属や詰め物には使用できない
レーザーの種類によっては、金属の詰め物や被せ物に影響を与える可能性 があるため、適用できないケースがあります。
治療前に歯科医師と相談しましょう。
3-4)時間がかかる
レーザーは照射範囲(レーザーの当たる部分)がとても小さく、従来のドリルのような器具に比べて削る力がとても弱いです。
小さな面積で光を当てていくため治療に時間がかかってしまいます。
虫歯治療でレーザーがあまり用いられない最大の理由です。
そのため、お子さんの治療にはあまり向きません(長時間、口を開けて我慢できないことが多いため)。

まとめ
いかがでしたか?
・歯科におけるレーザー治療は、痛みが少なく、出血や感染リスクを抑えられるなど、多くのメリットがあります。
・歯ぐきの治療、知覚過敏の緩和には特に有効です。
・多くの処置にレーザー治療は保険適応で使用できます。
・歯肉の黒ずみ除去は保険適応外になります。
つぼい歯科クリニックではレーザー治療を受けることが可能です。
レーザー治療が気になる方は、お気軽にお尋ねください。
最後までお読みいただき、ありがとうございました。
CRの材料学とMI(ミニマルインターベンション)について
2025年3月3日
詰め物を歯にひっつける「接着」と、なるべく削らない歯科治療:MI(ミニマルインターベンション)
こんにちは、岩国のつぼい歯科クリニックおとなこども矯正歯科 歯科医師の吉村剛です。
ここ20年~30年で日本の歯科材料は大きく発展しました。
今回から、歯科材料に焦点を当てて、お話していきます。
1)接着技術が登場する前の虫歯治療
大昔、歯にくっつく材料はないとされていました。
その時代は、金箔などを詰めていくのが最良の治療法とされていました。
その後、精密な印象(型取)をとれる技術が確立し、それを石膏に置き換え、そこで蝋(ろう)で形を作り、金や銀の合金で歯に詰める技術が確立しました。
それが、いわゆる銀歯です。
その頃の詰めやすい・外れにくい形を分類してまとめたのが、アメリカの歯科医師G.V.ブラック(グリーン・バーディマン・ブラック)が1884年に提唱した、虫歯治療における窩洞(かどう)の分類と形成の原則、ブラックの窩洞という分類です。
歯につめものを引っ付ける(接着)技術が発展した今となっては、ブラックの窩洞は「削りすぎ」と言われるようになりました。
しかし、接着技術が発展する前(ほんの20~30年前まで)は、削る量を最小にする方法とされていました。
僕が歯科医師になった20年ほど前は、リン酸亜鉛セメントなどで、歯と詰め物被せ物っをくっつけていました。
この『くっつけて』は、実は「接着」ではありません。
接着と区別して「合着」と言われています。
リン酸亜鉛セメントは、薄く固まる性質があります。
隙間を埋めて、機械的嵌合力(異なる材料や部品が物理的に結合する力)を発揮させていました。
2)接着技術の登場
1990年代からのプライマー、ボンディングの進化とレジンの発達により、材料と歯を科学的に引っ付けることができるようになりました。
「接着」の登場です。
たとえるならば、
・「合着」は木工用ボンド
・「接着」はアロンアルフアのような瞬間接着剤
みたいなものです。

3)歯科の「接着」の仕組み
では、「接着」は、どうして大きな力で歯と引っ付くことができるようになったのでしょうか?
歯の少し内側の構造(象牙質)は、コラーゲン繊維とカルシウム(正確には、ハイドロキシアパタイト)で出来ています。
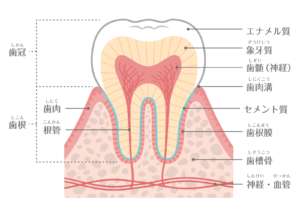
詰め物を入れるために歯を削った後、削った部分の表面を酸処理すると、象牙質のカルシウムが溶けてコラーゲンの繊維がむき出しになります。
削った面にコラーゲン繊維が絨毯のようにフサフサと広がっているところに、前処理剤(プライマー)を流し込み、コラーゲン繊維と樹脂が混ざり合った層を作ります。
この、樹脂を含んだコラーゲン繊維の層が間に入ることで、材料が歯と科学的に「接着」するのです。
そうは言っても、歯に詰め物や被せ物をくっつけても、外れてしまったということを経験されたり、見聞きされた経験がある、という方もいらっしゃるかもしれません。
次に、接着したのに外れてしまう原因についてもご説明します。
4)接着したのに詰め物が外れてしまう原因
4-1)詰め物や歯が割れた/歯と詰め物の間に虫歯が出来た
レジンは圧縮には強いのですが、引っ張る力に弱い特徴があります。
よって、噛む力のかかり方によっては、歯とレジンの境目などに大きな力がかかってしまい、詰め物や歯が割れてしまうことがあります。
また、目に見えない小さなヒビが原因で虫歯になってしまうこともあります。
この場合はいくら接着がしっかりできていても、詰め物は外れてしまいます。
その他にも、残っている歯の質が少なすぎて、外れてしまうケースもあります。
そのような場合の解決法として、歯の土台や、詰め物のデザインを変更することで、外れにくくできることがあります。
4-2)接着強度が不足した
基本的に、大手歯科材料メーカーの接着セメント(歯科用の糊)は非常に強度があります。
しかし、選ぶ詰め物によっては、接着強度が出にくいものがあります。
代表的なものが保険の被せ物のPEEK冠です。
これは接着が非常に難しい材料で、丁寧に接着しても、他の素材の被せ物と比較すると接着強度が低くなってしまう傾向があります。
対策として、土台の形の工夫で取れにくくする、PEEK冠専用の接着セメントを用いるなどを行います。
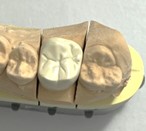
PEEK冠
4-3)接着を阻害する因子があった場合
接着を阻害する因子は、何だと思われますか?
答えは、「水」と「空気」です。
歯科用の接着剤は、人体に反応する水溶性の部分(水に溶ける性質の部分)と、樹脂と反応する脂溶性の部分(油に溶ける性質の部分)を持っています。
ボンディング材はアルコールの配合量などで、厳密に水溶性と脂溶性の配合割合を調整しています。
唾液や呼気の水分などにより、水分比率などが少しでもおかしくなると、接着力が下がってしまいます。
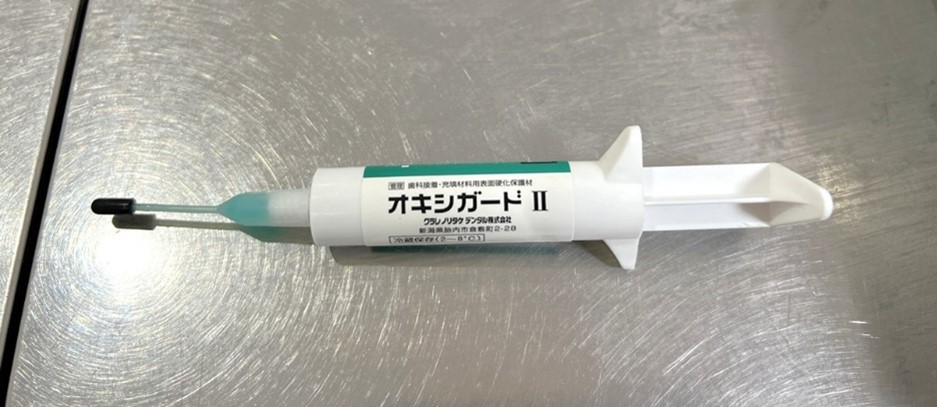
そして、空気は樹脂の「硬化阻害因子」であり、しっかり固まるのを邪魔してしまいます。
歯科用接着性セメントを使用する場合は、当院では「オキシガード」という空気を遮断するジェルを使うなどして、接着力をUPさせるようにしています。
*スーパーボンドと言う、空気が接着阻害因子にならない歯科用セメントも存在します。
4-4)TCH(歯牙接触癖)や歯ぎしりなどの、詰め物が取れやすい習慣がある
どれほど接着力が強力でも、それを上回る強い外力が日常的にかかってしまうと、外れてしまうことはあります。
実際の臨床では、これが最も多いかもしれません。
このようなケースでは、接着の力も借りつつ、伝統的なブラックの窩洞で詰め物を作る場合もあります。
5)接着がもたらしたMI(ミニマムインターベーション)歯科
接着剤の進化によって、歯と詰め物・被せ物を、直接くっつけることができるようになり、歯の削り方が変わりました。
より歯を削る量を少なくすることができるようになりました。
それがミニマムインターベンション(最小の侵襲・できるだけ歯を削らない治療)といわれる概念です。
1884年に提唱されたブラックの窩洞は、合着セメントしか世の中にない前提で、取れないようにするための削り方が必要でした。
しかし今は、接着の力を借りて、「取れない削り方」をする必要性が小さくなったためです。
と合着(コメ糊)の対比図-visual-selection-1.png)
接着と合着の対比についての概念図
6)技術革新が推し進める歯科治療の未来
歯科の進歩や流れは、材料の特徴や進化が大きく影響しています。
これはスマートフォンの普及・進化や、AIの進化とともに、私たちのライフスタイルそのものが変化していくことと、よく似ています。
技術の進化により概念が変わってきています。
今回は詰め物・被せ物を歯にひっつける接着性セメントのお話でした。
詰め物・被せ物の材料なども、ここ10年で新しいものがどんどん登場してきました。
もちろん、いわゆる保険の銀歯(金銀パラジウム合金)や、最古の歯科材料である金も、まだまだ現役です。
歯科医院に行くと、いろいろ説明されるけれど、あまりピンと来ないという方も多い、「歯科の材料学」。
次回は接着性とについてと、現在よく使われる材料の材料学などを、深掘りしてお話していく予定です。
ぜひご覧ください。
7)まとめ
いかがでしたか?
・昔は歯に接着する材料がなく、機械的嵌合力で詰め物を歯に付けていました。
・歯のコラーゲンと樹脂を含有する層が作れるようになったボンディング剤の進化により、歯と詰め物が科学的に「接着」できるようになりました。
ここ30年ぐらいの歯科材料の進化です。
・材料の進化に伴い、最小の侵襲で歯科治療するというミニマムインターベンションが可能になりました。
最後までお読みくださり、ありがとうございました!
歯科用CTで出来ること ~根管治療でCTって必要なの?~
2024年6月6日
歯科用CTで出来ること
~根管治療でCTって必要なの?~
こんにちは、医療法人つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
唐突ですが、歯科医院で使用するX線検査に関するクイズです!
CTが100とすると
デンタルレントゲンが55
パノラマレントゲンが28
さて、これは何を比較した数字でしょうか!?
答えは「歯の根尖病巣の検出力」
歯の根っこの先に、膿が溜まったりしてできる根尖病巣ですが、X線撮影の種類で検出力に大きな差があるんです。
根尖病巣や根管治療に関しては、こちらの記事をご参考になさってください。
さてさて、最近は歯医者さんでも、ときどき目にする「CT(コンピュータ断層撮影)」
歯科医院においての普及率(導入率)は10~20%と言われています。
CTという単語はご存じでも、
・実際に撮影を経験したことは無い
・医科では撮影したことあるけれど歯科では撮影したことが無い、
という方が多いのではないでしょうか?
今は歯科領域でも根管治療(歯の根っこの治療)や親知らずの抜歯、小児の歯の萌出不全、矯正治療、インプラント治療など、幅広い分野で活用されています。
今回は聞いたことはあるけれど撮影する機会はそれほどない、歯科用CTのお話です。
1)CTは何がすごいの?
CTはX線を使用して体の断層画像を撮影し、コンピューターを使ってそれらの画像を合成して立体的な画像を作成します。
CT画像は、骨や歯、血管や膿瘍などの内部構造を非常に詳細に観察することができます。
従来のレントゲンは3D(立体)のものを2D(平面)で見る、いわば影絵です。
CTは3Dのものを3Dで見ることができるため、病巣の位置や大きさなどを正確に把握することができるのです。
だからCTは
小さなフィルムで歯を数本単位で撮影するデンタルレントゲンの約2倍、
顎全体を検査して全体を把握するのに用いるパノラマレントゲンの約3倍もの
診断能力を持つんですね。
2)CTとレントゲンの、実際の見え方の違い
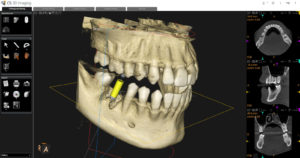
まず、パノラマレントゲンでの見え方です。
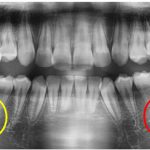
黄色で囲った部分と、青で囲った部分に注目してください。
黄色の方は、歯医者の目で見ても「もしかして根っこの先に根尖病巣があるかも…でも良く分からないな?」という感じ。青の方は、「問題無さそう」に見えます。
ではCTではどのように見えるでしょうか?
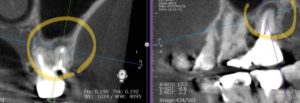
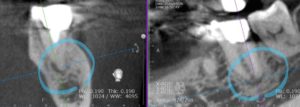
写真は本人の使用許可を頂いています
黄色も青も、どちらにも根尖に透過像(骨の密度が薄くなっている、もしくは骨が無くなっている像)が確認できます。
特に青の方は、病巣が歯の裏側(舌側側)に重なって存在しているため、パノラマレントゲンではまったく分からない、CTでないと検出できない病巣になります。
3)どうしてCTは他のレントゲンより詳細に分かるの?
CT以外のレントゲンは、いわば「影絵」。
被写体の厚みや詳細な形は分からないんです。

歯科医師は、歯の解剖学的な形が頭に入っているので、2Dのレントゲンを見たら「こういう像が写っているということは、きっとこんな感じになっていると思う」という感じで、経験則と統計データをもとに、本来の形を想像しながら治療をしていきます。
しかし影絵は影絵です。
たとえば、下記のような影絵を見た場合はどうでしょうか?

影絵だけを見た場合、
「シルエットからして、テディ・ベアかな?首に何かつけているようだな。テディ・ベアの首についている飾りだから、経験的にチョーカーかリボンかもしれないとは思うけれど。」
くらいは言えるでしょう。
しかし、リボンが蝶々結びされている、と見えているわけではありません。
まさにこれが、CTと他のレントゲンとの「見え方の差」なんです。
4)CT、デンタルレントゲン、パノラマレントゲンの違い
では、歯科領域のどんな病気もCTで撮影すべきか!?…というと、そんなことはありません。
それぞれの良い点、悪い点があり、歯科医師は症例によって使い分けています。
4-1)被ばく量とリスク
- 歯科用CT: 歯科用CTは、一般的なX線撮影よりも被ばく量が高くなります。とはいえ、医科用CTの被ばく量の1/10程度の0.04mSv程度。1年間に自然放射線で受ける被ばく量(平均2.4mSv)の数百分の1の線量になります。
- パノラマレントゲン: パノラマレントゲンの被ばく線量は、約0.005~0.03mSv程度。
- デンタルレントゲン: デンタルレントゲンの被ばく線量は、約0.005~0.01μSv(0.000005~0.00001mSv)程度です。非常に低い被ばく量です。
4-2)情報の正確さや情報量
- 歯科用CT: 歯や顎の詳細な構造を観察することができます。骨の密度や厚さ、歯の位置関係、根尖病巣の詳細は状態、歯にヒビや割れが無いかなど、より詳細な情報を得ることができます。
- パノラマレントゲン: パノラマレントゲンは全体の歯や口腔の構造を一度に撮影するため、全体像を把握することに適していますが、詳細な情報は得られません。根尖病変もある程度大きさが無いと判定できません。
- デンタルレントゲン: デンタルレントゲンは特定の歯や歯周組織を詳しく見ることができますが、X線の影絵である以上、CTよりは得られる情報は少ないです。
4-3)被写体の範囲
- 歯科用CT: 歯を数本だけ、顎骨全体、頭部や咽頭部までと、撮影したい範囲を選ぶことができます。
- パノラマレントゲン: パノラマレントゲンは口腔内全体~顎骨~顎関節までを撮影することができます。
- デンタルレントゲン: デンタルレントゲンは特定の歯や歯周組織を対象としており、口腔内の局所的な領域を撮影します。
4-4)保険診療で使用可能かどうか
- 歯科用CT: 保険診療では「3根管以上の複雑な根管を持つ歯」にCTを撮影して良いとされています。前歯の根っこの治療の場合、基本的には保険でCTを撮影することはできません。
- パノラマレントゲン:3部位以上の撮影部位があるときに撮影します。
- デンタルレントゲン:根管治療時に、もっとも一般的に使用されます。
パノラマレントゲンで顎の骨の状態や、虫歯や根尖病巣が無いかを全体的に確認して、
虫歯や根尖病巣を見つけたら、その部分だけデンタルレントゲンで再確認して、
デンタルレントゲンでも分かりにくい3根管の奥歯では必要に応じてCTを撮影する、
というパターンが多いです。
保険診療では、パノラマレントゲンやデンタルレントゲンで分からない場合にCTを撮影するので、最初からCTのみを撮影する、というやり方は認められていません。
5)CT、マイクロスコープ、Ni-Tiファイルは「根管治療の三種の神器」
*私が勝手にそう言っているだけです
影絵を経験則で補いながら治療するのと、実際に「見える」のでは、診断力に差がでます。
最近は、CT、マイクロスコープ、Ni-Tiファイルなどの先進機器が保険診療でも導入され、治療成績を上げてきています。
その他にもバイオセラミックスセメントにバイオアクティブガラス配合シーラーにと(日本で保険診療では使用できないものも含めて)どんどん技術・材料が進歩しています。
次回は根管治療とマイクロスコープについて、解説していこうと思います。
6)まとめ
いかがでしたか?
- CTは他のレントゲンに比べて、根尖病巣の検出精度が高いです。
- CTは被ばく量が他のレントゲンと比較すると多いです。
- 歯科用CTは医科用CTの1/10程度の被ばく量です。
- CT、パノラマレントゲン、デンタルレントゲンは症例に応じて歯科医師が使い分けています。
最後までお読みいただきありがとうございました。
インビザライン矯正の魅力 便宜抜歯を回避できる
2024年1月4日
インビザライン矯正の魅力:便宜抜歯なしで歯並びが綺麗になる矯正治療

こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
最近、歯並びの改善に興味を持っている方や矯正治療を検討している方にとって、歯を抜かずに歯並びを整える方法が注目されています。
その中でも、インビザラインに代表されるマウスピース矯正は便宜抜歯をしなくて済むことが多いという特徴があります。
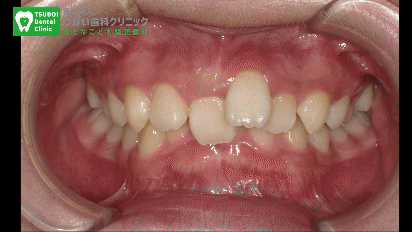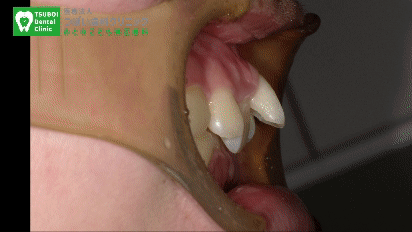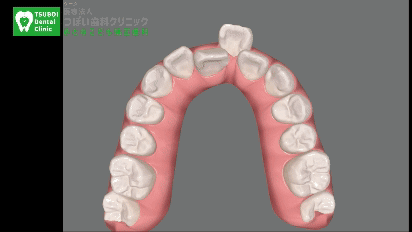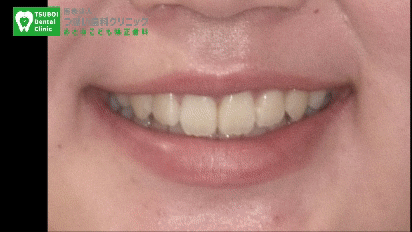
インビザライン矯正で治っていく様子
写真はすべて、患者さまの同意と許可をいただいて使用しております。
上は、当院のインビザライン症例です。歯を抜かずに歯並びが綺麗になっていることが分かると思います。
これ、旧来のワイヤー矯正ですと抜歯して治す症例に該当します。
インビザラインでは、どうして従来では抜歯して治療する必要がある歯並びを、抜歯せずに治せるのでしょうか?
今回は、その理由について詳しくご説明します。
目次
1.インビザライン矯正とは?
2. 矯正治療のために抜歯する(便宜抜歯)場合
3.インビザライン矯正で便宜抜歯を回避できる理由
4.インビザラインで便宜抜歯する場合
5.まとめ
1.インビザライン矯正とは?
まず初めに、インビザライン矯正について簡単に説明します。
これは透明なマウスピースを用いて歯を移動させ、歯並びを整える方法です。
従来の矯正装置とは異なり、金属製のブラケットやワイヤーがなく、
目立たず快適に治療を進めることができるのが特徴です。
詳しく解説した記事があるので、こちらもご覧ください。
マウスピース矯正の種類(マウスピース矯正に値段の差があるのはどうして?)
マウスピース型矯正とワイヤー矯正の違いとは?
マウスピース型矯正の治療期間と回数の目安
2. 矯正治療のために抜歯する(便宜抜歯)場合
「便宜抜歯」は、健康な歯だけれども矯正治療を行うにあたり、必要があって歯を抜くことを指します。
歯並びがガタガタになったり、出っ歯になったりするには理由があります。
歯が並ぶことができるスペースに対して歯の幅が大きいと、スペース不足となります。
そうすると、歯が全体的に前にあふれると出っ歯に、重なって並ぶことでガタガタの歯並びになります。
そこで便宜抜歯で歯の数を減らすことで、歯が綺麗に並ぶことができるスペースを作るわけです。
しかし、多くの人は
「歯並びを綺麗にするために必要なら仕方ないけど
できれば便宜抜歯せずに歯並びが綺麗になったら嬉しい」
が本音だと思います。
3.インビザライン矯正で便宜抜歯を回避できる理由
ではなぜ、インビザライン矯正は便宜抜歯を回避することができるのでしょうか。
それは、以下の3つの方法でスペースを作るからです。
A. IPR(ディスキング)
*ワイヤー矯正でも行うことがあります
IPRは、ディスキングとも呼ばれ、歯と歯の間にわずかなスペースを作るための方法です。
専用器具を用いて0.2~0.6mm程度のスキマを歯と歯の間をトリミングします。
歯は通常、点接触で隣の歯と接触しているため、0.2~0.6㎜程度のトリミングでは、しみるようになったり歯周病になりやすくなったりはしないと言われています。
B. 歯の移動や回転
*ワイヤー矯正でも行うことがあります
奥歯(特に第一大臼歯)を少し回転させたり、
横の歯を外側に少し傾けたり、
前歯を内側に傾けたりすることで、
スペースをつくったり出っ歯を改善したりします。
C.奥歯を、奥の方に移動させる
*インビザラインが特に得意とする特徴です
インビザラインは奥歯をより奥に移動させてスペースを作ることが得意です。
もう一度、治療過程の動画をご覧ください。
奥歯が、奥に移動していることが分かると思います。

インビザライン矯正で治っていく様子
写真はすべて患者さまの同意と許可をいただいております。
通常のワイヤー矯正でも、アンカーインプラントを併用するなどすれば出来ないこともないのですが、難易度は高い方法になります。
(十代女性の場合はアンカーインプラントが安定しないことも多いです)
インビザラインでは、奥歯をより奥に移動させることが得意なので、歯を抜かずに歯並びを改善することができます。
4.インビザラインで便宜抜歯する場合
では、インビザラインでは抜歯は一切しないのかと言うとそうでもありません。
・親知らずは事前に抜歯することが多い
奥歯をより奥に移動させることでスペースを作る場合、親知らずが治療の邪魔になることがあります。
その場合は親知らずは先に抜歯を済ませます。
・歯の移動量がとても大きい場合は便宜抜歯することもある
奥歯を奥に移動させるだけでは歯並びを整えるだけのスペースを作れない場合は、便宜抜歯を行うこともあります。
当院では無料矯正相談会も実施しています。
▶ 無料矯正相談はこちら
https://tsuboikyousei.com/soudankai/
「まだ治療するか決めていない」段階でも大丈夫です。
現状を知ることが第一歩です。
また、治療方法や費用について詳しく知りたい方は、当院の矯正ページもご覧ください。
▶ 当院の矯正治療について
https://tsuboidental.com/kyousei/
5.まとめ
いかがでしたか?
1.インビザライン矯正は、マウスピースで歯を動かす矯正治療です。
2. インビザライン矯正では便宜抜歯をせずに済むことが多いです。
3.親知らずは事前に抜歯することが多いです。
4.歯の移動量が多い場合はインビザラインでも便宜抜歯をすることもあります。
インビザラインで便宜抜歯を行う場合については、また別の機会に詳しく解説します。
最後までお読みいただき、ありがとうございました。
「虫歯=歯が溶けている」ってご存知ですか?
2019年2月1日
こんにちは!岩国のつぼい歯科クリニック 歯科医師の松浦です。
あなたは虫歯と聞くと何を思い浮かべますか?
虫歯になると歯に穴が開いてしまったり、痛くなってしまうイメージでしょうか?
そもそも虫歯ってどんなものなの?
虫歯を大まかに言うと、お口の中の細菌の作用によって歯が溶けるということです。
「虫歯は感染症」という言葉をお聞きになったことがある人もいるかもしれません。
歯を溶かす代表的な細菌としてミュータンス菌があげられます。
「ミュータンス菌という名前を聞いたことがある!」という人も多いのではないかと思います。
そうなんです。虫歯って歯が溶けているんです。
開いた穴は自然には埋まりません。
だから虫歯って自然には治らないんです。
ミュータンス菌が口の中にあるだけで虫歯になってしまうの?
細菌が歯をとかすには砂糖が必要です。
「キシリトールが歯に良い」とよく言われているのは、ミュータンス菌がキシリトールからは上手に歯を溶かす物質を作れないので、結果として、歯を溶かすことがなく虫歯にならないといった感じです。
生活の中で砂糖を取らないで生きていくのは無理なのでは…
しかし、生活の中で砂糖を全くとらないというのも無理がある話ですよね。
食事をすると歯が溶け始めます。(これを脱灰:『だっかい』と言います)
しかし、溶けてもある程度戻ります。(これを再石灰化『さいせっかいか』と言います)
実は、歯は溶けても、ある程度は元に戻る可能性があります。
この状態を初期う蝕(しょきうしょく)と言って、フッ素の活用や自宅でのお口のケアなどで、再石灰化優位な状態を保てたら、虫歯が進行していきません。
虫歯あるある、その1 「ショック!表面からは大きな虫歯に見えないのに、歯の中で大きな虫歯に広がっていた!」
歯は、表面からエナメル質、象牙質、歯髄(いわゆる神経ですね)と言った順になっています。

エナメル質は歯の表面にあるだけあって、象牙質と比べると虫歯に対しても強いです。(溶けにくい)
「歯の表面に少し黒いとこがあるなぁ」と思っていたら、実は歯の中にゴッポリ大穴があいているということも…。
虫歯が進行していくとエナメル質を溶かし、象牙質まで到達します。
エナメル質よりも象牙質の方が溶けやすいので、歯の中で大きく虫歯が広がってしまうことがあります。
中で虫歯が広がるなんて厄介ですよね。
歯と歯の間も、中で広がるという点では同じような感じです。
虫歯あるある、その2「しみるから知覚過敏だと思っていたら、虫歯だった…」
虫歯が進んでいくと神経近くまで溶けていきます。
象牙質に刺激が伝わると、しみたり神経の反応が起こります。
虫歯でしみたりする場合は、すでに象牙質まで虫歯が進行している可能性が高いかもしれません。
また、虫歯でしみているなら虫歯は大きいかもしれません。
しかし、しみるからといって、必ずしもむし歯ではないケースもあります。
知覚過敏や歯ブラシでゴシゴシこする人は、虫歯でなくても歯がしみることもあります。
虫歯あるある、その3「虫歯をほっておいたら、ズキズキした痛みが出てきた」
さらに進行して神経まで虫歯が影響を及ぼすと、ズキズキ痛むこともあります。
虫歯で歯に穴が開いてしまっていたら、さらに治療も大変になります。
神経の治療は、歯科医院で「長く治療がかかる治療ナンバー1」です。
患者さんも通うのが大変、治療する歯科医師もとても大変です。
虫歯を作らない・早めに治療することが、通院回数も痛みもかかるお金も少なく、歯も失わない方法です。
まずは定期的に虫歯のチェックにぜひいらしてください。
もしむし歯ができてしまっても、早めに見つけて、小さいうちに一緒に治してしまいましょう。
まとめ
いかがでしたか?
- 虫歯は、細菌と砂糖によって、歯を溶かされている状態です。
- 一見小さなむし歯でも、歯の中で大きく広がっていることもあります。
- 虫歯が進行すると、しみたり、ズキズキした痛みが出てくることがあります。
- 検診で早めのチェックをして、通院回数も痛みもかかるお金も少ない予防を一緒に行いましょう。
最後までお読みいただき、ありがとうございました。
虫歯はないって思っていたのに、急に激痛が!?
2018年3月2日
神経の入った歯の「おでき」中心結節(ちゅうしんけっせつ)ってなんだろう?
こんにちは!岩国のつぼい歯科クリニック 院長の坪井文です。
今回は歯の形のバリエーション、中でも歯に生まれつきついている「おでき」のお話です。
歯にはおおよその決まった形があります。しかし、細かい部分ではひとりひとり形が違います。
手相と同じように、溝の位置がちょっと違ったり、大きさが違ったり。
その中で「結節」と呼ばれる、生まれつき歯についている「おでき」があります。
「おでき」といっても腫れたり引っ込んだりするわけではなく、生まれつきそういう形になっている、というものです。
結節の種類

- 基底結節
上の前歯の舌側にできる。虫歯になりやすいことがあるので注意。
中心結節横の歯(小臼歯)の、溝の真ん中にできる。知らずに折れて、時差でとても痛くなることも。
- カラベリー結節
上の6歳臼歯の舌側にできる。あって困ることは別に無い。
- 臼傍結節
上の12歳臼歯や親知らずの頬側にできるおでき。歯磨きがしにくい。
- プロスタイリッド
下の奥歯の頬側にできる。あっても困らない。
たくさん種類ありますね。
「あ~、色んな形の歯があるんだな~」くらいに思ってください。
ほとんどの場合、「おでき」があったとしても特に何も不都合はありません。
あったとしても、ない人と比べて歯磨きが難しくなるとか、虫歯になりやすい程度です。
しかし、一つだけそれだけではすまないものがあります。
中心結節 ~知らずに折れて、あとでとても痛くなることがある~
*症例写真は、患者様および保護者の方の許可を頂いています。症例については、解説しやすいようにフィクションも交えています*
小学5年生A君の場合
小学校5年生のA君は、とてもキレイ好きで毎日の歯磨きも頑張っています。
学校検診でも虫歯は指摘されませんでした。
ところが、ある日、歯が急に痛くなりました。
そういえば昼食のとき、何か違和感を感じたような気もします。
その日のうちに、お母さんがすぐに歯科医院に連れて行ってくれましたが、歯科医院に行ったときは痛みが落ち着いていたこともあり、「少し様子をみましょう」というお話になったそうです。
その日と翌日、しみる感じはするものの、そのまま様子をみていました。
しかし2日後、今度はズキズキと夜も寝られない程の痛みになってきたため、翌朝、たまたま予約のとれた当院に急患来院されました。
その時の写真です。
いったい、どこが痛みの原因でしょうか?
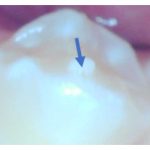 写真はご本人の許可を得て掲載しています。
写真はご本人の許可を得て掲載しています。
拡大して見てみましょう。矢印の先です。
 写真はご本人の許可を得て掲載しています。
写真はご本人の許可を得て掲載しています。
小さな穴が開いているのが分かりますでしょうか?
よ~く目をこらしてみて、初めて気づくほどの小ささです。
実は中心結節が折れています。
食事中の違和感というのが、たぶん中心結節が折れた瞬間と思われます。
敏感な人は「ポキっ」と折れたのが分かる場合もあるようですが、ほとんどの方が「何もしてないのに(心当たりがないのに)急に痛くなった」とおっしゃいます。
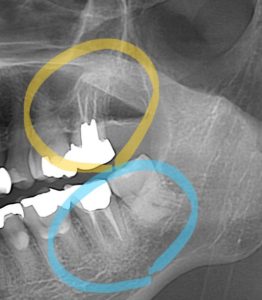
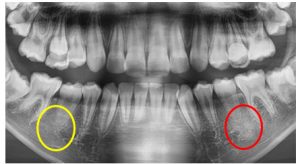
その日のレントゲン写真がこちら。
 写真はご本人の許可を得て掲載しています。
写真はご本人の許可を得て掲載しています。
赤丸がついているところが中心結節が折れた歯の根っこの先です。
黄色丸のついた反対側の歯の根っこの先と比べて、赤丸の方には影があるのが分かります。
中心結節が折れて、歯の神経が口の中に出てしまった結果、神経の管から根っこの先まで細菌に感染してしまったのです。
 写真はご本人の許可を得て掲載しています。
写真はご本人の許可を得て掲載しています。
電気的歯髄診(でんきてきしずいしん)という、歯に微弱な電気を流して神経が生きているかどうかを判定する試験でも、神経が既に死んでしまっているという結果が出たので、この歯は 根っこの処置をすることになりました。
後から痛みが出たり、神経を取りましょうという話になりますと「違和感を感じた直後に何かすれば、神経を取ることは避けられたのでは?」と考えてしまう方もいるでしょう。
この症例では、中心結節が折れた直後=根っこまで感染が広がっていない時期はこのようにレントゲンに影が出ていなかったと思われますし、しみると感じていたということは神経は生きていたはずです。
神経の処置をするかどうかを決める電気的歯髄診という検査でも、おそらく多少なり反応があり「神経を温存できる可能性がある」として様子見するしかなかったと思います。
折れた中心結節の中に神経が見えている(出血している)わけでないなら、折れた衝撃で違和感がしばらくあるものの、落ち着くこともあります。
もちろん、今回のケースのように目で見えないほどの小さな穴で神経が口の中に露出して、後で痛みがでることもあります。
中心結節が折れるのは、予防できないの?
折れてしまったあとに出来ることは、症状が出るなら神経の処置、症状が出なければ様子見…程度ですが、実は最初から「中心結節が折れないように予防」することはできます。
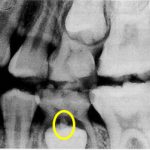 出典https://www.jstage.jst.go.jp/article/jspd1963/34/4/34_842/_pdf
出典https://www.jstage.jst.go.jp/article/jspd1963/34/4/34_842/_pdf
黄色の丸で囲んだ部分が中心結節です。
まだ乳歯が上にあって、中心結節の生えた永久歯は生えていません。
歯はレントゲンに写りますので、中心結節も生える前からレントゲンで確認することができます。
そして、中心結節が折れるタイミング…これは歯が生えてきて、お向かいの歯と噛むようになってから。
つまり、6~8歳くらいの時期にレントゲン撮影をしたら、まだ生えていない小臼歯に中心結節がないかあらかじめチェックしておき、生え変わりのタイミングに歯科医院で予防処置を受ければ良いのです。
中心結節が折れないようにする予防処置って?
とてもシンプルな方法で「少しずつ中心結節を削る」という方法を取ります。
生えたばかりの歯は、とても生命力に満ちていて「中心結節をわずかに削られる」という刺激を受けると、中心結節の中の神経が歯の質(二次象牙質)を作って逃げてくれます。
上下の歯が噛み合うほど生える前に、少しづつ中心結節を削っていき、最終的に結節をほぼ削り取ってしまうのです。
だいたい、1年半~2年ほどかけて、ゆっくり少しずつ、歯の中の神経が逃げてくれる速度に合わせて削っていきます。
まとめ
いかがでしたか?
- 歯の形には色々なバリエーションがある
- バリエーションの一つである「中心結節」は、折れると大変
- 中心結節が無いか、生え変わえり前にレントゲンでチェックができる
- 中心結節のある歯が生えたら、少しづつ削ることで折れるのを予防できる
最後までお読みいただき、ありがとうございました。
院長ブログ一覧
神経を取った後の歯が噛めるようになるまで
2018年2月23日
神経のない歯が割れやすいってホント? その2
その1はこちら
こんにちは!岩国のつぼい歯科クリニック 院長の坪井文です。
前回は虫歯を放置すると歯が痛みだし、さらに放置すると歯の根っこだけの状態になってしまう…というお話をしました。
この、神経まで虫歯が到達してしまった歯の治療を「歯内療法(歯の根っこの治療)」といいます。
週1で通院しても1か月以上かかることも珍しくない、「歯医者って通院長い」と言われる代表格の治療なんです。
他の病気と同じように虫歯も重症化してからではなく早期発見・早期治療して、軽症のうちに治した方が通院回数も少なく、治療費用も安くなるんですね。
さて、今回は「歯内療法」が終わった後、根っこだけになってしまったがちゃんとまた噛めるようになるために、どんなことをするのか…というお話をしていきたいと思います。
歯内療法が終わった後にする治療とは?
歯の根っこだけになってしまった歯に「歯内療法」を行って、根っこの中を綺麗にして痛みが出ないようにした状態

上は歯の根っこだけになってしまった歯に「歯内療法」を行って、根っこの中を綺麗にして痛みが出ないようにした状態です。痛くは無くなったけれど、これではまだ噛めませんね。
この根っこだけの歯に、土台を入れた状態

この根っこだけの歯に、土台を入れます。
土台のことを「コア」と呼びます。歯の芯になるものですね。
材料は歯科用のプラスチックや、金属(銀合金や金銀パラジウム合金、保険は効きませんが金なども用いられます)、グラスファイバーと呼ばれる棒高跳びの選手の棒に使われる材料など、色々な種類のものがあります。
治療の際に「土台の材質は何にしますか?」と聞く歯科医師はほとんど居ないのですが、実は材質によって様々な特性があります。
これは次回、詳しくご説明しますね。
コアの上に冠をかぶせた状態

コアが入ったら、その上から冠を被せて治療終了です。
昔はコアと冠が一体型の「ポストクラウン=差し歯」と呼ばれるものが主流でしたが、歯を残せる量が減る問題があり、今ではほとんど見られなくなりました。
(余談ですが、歯を抜いた後に「差し歯にはできんの?」と聞かれる患者さんは少なくないのですが、差し歯は歯の根っこが残っていないと出来ない治療なんですヨ)
根っこの治療を途中放置するとどうなってしまうの?
歯内療法をしてコアを作って型をとって冠をつけてで、合計5回前後の通院が必要となります。
回数が多いので通うのは大変です。
しかし、通うのが大変だからといって、途中で中断するのは良くありません。
歯内療法を終えて、仮の蓋のまま放置してしまうと、仮の蓋が痛んで歯内療法からやり直しになってしまったり、冠が入らないまま放置することで歯並びが崩れてしまったりすることがあるからです。
お仕事やご家庭の事情で少し治療の間隔をあけたい場合は、長持ちする仮歯をつけるなどの方法もありますので、早めに歯科医師にご相談いただく方が良いでしょう。
ここまでがんばって通院し、根っこだった歯が噛めるようにまでなりました。
でもここで注意が一つ。神経がある歯と比べて神経をとってしまった歯は硬くて脆くなり「割れやすい」のです。
「神経をとった歯は割れやすい」のはどうして?
突然ですが、木の若枝を想像してください。
若枝はしなりますね。生きている木の枝は水分をたっぷり含んでいますから柔らかくしなる特性を持ちます。
力を加えても、しなることで折れにくいです。
では、枯れ枝を想像してください。
硬くて脆く、あまりしなりません。力を加えるとポキっと折れてしまいやすいです。
実は歯も神経をとってもしまうと、同じ現象が起こるのです。
歯の血流は、歯髄(歯の神経)にしかないので、取り除いてしまうと歯が硬く脆くなってしまう

一般に「歯の神経」と言われているものは、医療用語で「歯髄 しずい」という、神経線維や血管を多く含んだ組織を指します。
歯髄には神経だけでなく、血管があることで血流があるんですね。
歯は歯髄以外は血流が無い臓器です。
歯髄を取り除いてしまうと、歯への血流が途絶えてしまい、歯が硬く脆くなってしまうのです。
ですから、歯の根っこの治療をした後、いかに歯が割れないようにするか、神経のない歯に優しい素材の追求が多くの研究者や歯科医師の間でなされてきました。
少し長くなってしまいましたので、今回はここまでにしたいと思います。
まとめ
- 歯内療法が終わったら、土台を立ててかぶせ物をかぶせ、初めて噛めるようになる
- 治療を途中で中断すると、初めからやり直しになったり、歯並びが崩れてしまうことがある
- 歯の神経を取ると血流がなくなるので、歯が割れやすくなる
最後までお読みいただきありがとうございました。
神経を取った後の歯って割れやすいってホント?
2018年2月15日
歯の根っこの治療って、どうして必要なの?
こんにちは、岩国のつぼい歯科クリニック 院長の坪井文です。
今回のテーマはズバリ、根っこの治療です。
今回と次回、根っこの治療をテーマにお話ししていきたいと思います。
私は、歯医者たるもの予防歯科の番人として「少しでも抜かず・削らないで済むようにしたい」と常々考えております。
しかし、来院された段階で神経に達する大きな虫歯や、すでに神経の治療を行った後の再治療が必要となる場面は、削らないわけにいきません。悪くなった部分を削り取らないと、歯が余計に悪くなることが予想されるからです。
下の図をご覧ください。
①虫歯のない歯

②虫歯が神経まで到達してしまった歯

イラストの②の状態では、ズキズキと脈を打つような痛みや、キューンと余韻を引っ張るような強い痛みがでたり、熱いものや冷たいものがしみたりすることが多いです(子供や若い方の場合は、あまり痛みが出ないこともあります)。
虫歯菌が歯髄に感染して、歯の神経が死にかけている状態と言ってよいでしょう。
③根っこだけになってしまった歯

しかし、強い痛みが通日間継続すると、やがてその歯の神経が死んでしまい、痛みがいったんなくなります。
そのまま痛みが出ないこともありますが、歯の根っこの先に膿が溜まって痛みが出てくることもあります。
治療について
イラストの②と③は歯髄(しずい:歯の神経)を取り除いて歯の根っこを綺麗にする治療が必要です。
これは歯の中を治療する、いわゆる「歯の根っこの治療(歯内療法)」と呼ばれる治療です。


「歯医者、通院長いよね」と言われる代表格の治療で、根っこの治療に3~4回、土台と上物が入るのに1~2回程度かかることが多いように思います。


1本の歯の治療に週1回通院しても1か月とちょっとかかってしまう計算です(歯の状態によってはもっと少なくて良いこともありますし、状態によってはもっとかかることもあり得ます)。
では、このような回数のかかる治療を何故しないといけないのか。
放置したらどうなるのでしょうか?
根っこの治療をしなければいけないワケ~放置したらどうなるの?~
歯の神経まで虫歯が到達した後、ずっと放置しておくと、強い痛みが出た後いったん痛みが治まり、やがて歯の神経の管の中を虫歯菌が通って歯の根っこの先まで虫歯菌に感染してしまいます。
歯はどんどん脆くなっていき、ぽろぽろと欠けるように壊れてしまい、やがて根っこだけになります。
この状態でさらに放置すると、歯を治療しても上物の冠を入れることが出来ないほど虫歯が進行してしまいます。
歯の根っこだけになっても、かろうじて歯茎から上の部分に健全な歯質が残れば、歯に土台を入れて上物を作ることができます。
ここでのポイントは、歯茎の下まで虫歯が進行すると、その歯を残すことは難しくなる、ということです。
より正確に申しますと、自由診療の範疇では、部分矯正で虫歯になってない場所が歯茎の上にくるまで歯を引っ張り上げて歯を残す方法などもありますが、虫歯をすべて削り取ると冠を支えるだけの根が残らない場合などは、歯の保存は難しくなります。
虫歯をずっと放置すると、最終的には「歯を失う」ということになるのです。
なにごとも「早期発見・早期治療」が大事なんですね。
まとめ
いかがでしたか?
- 虫歯が神経まで進行すると、強い痛みが出る
- さらに虫歯が進行すると、いずれは歯が根っこだけの姿になってしまう
- 進行した虫歯は治療に回数がかかる
- 虫歯を延々と放置すると、いずれは歯を失うことになってしまう
次回は、歯の根っこの治療をした後、歯の土台の治療についてお話したいと思います。
最後までお読みいただき、ありがとうございました。
院長ブログ一覧





























と合着(コメ糊)の対比図-visual-selection-1.png)





























