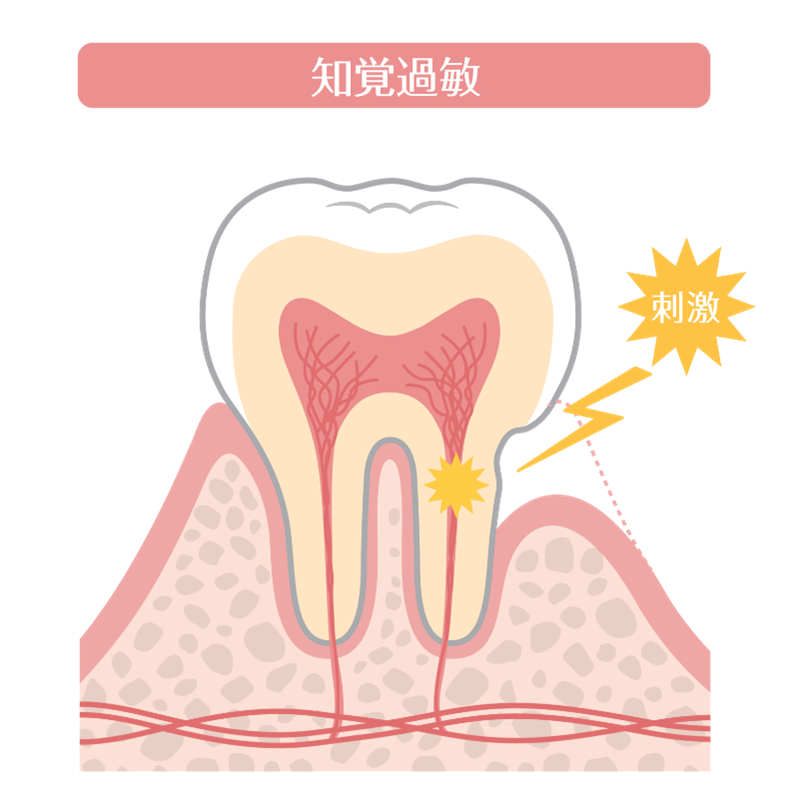
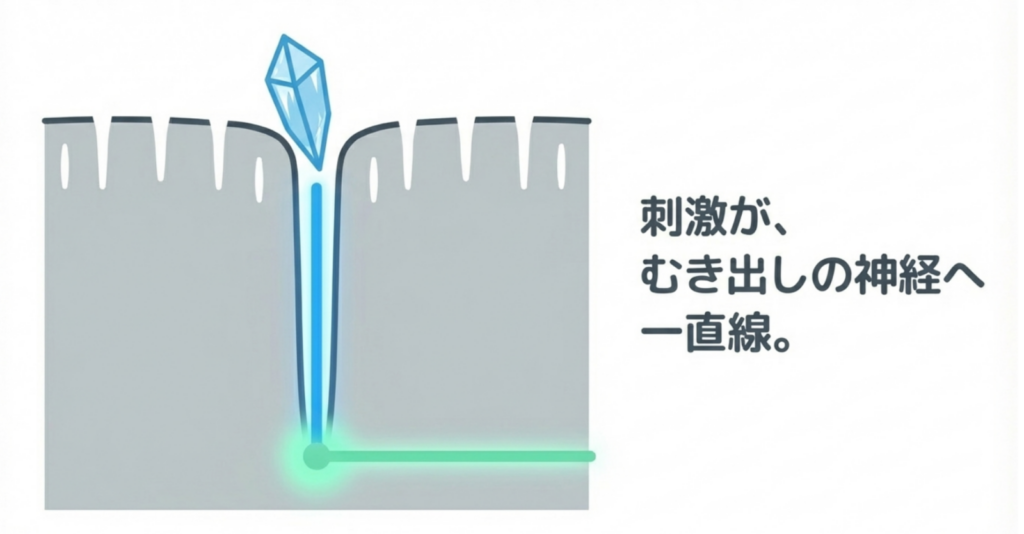
お口のケアで感染症対策。歯磨き習慣とインフルエンザ予防
2026年1月4日
こんにちは。
岩国のつぼい歯科クリニック おとなこども矯正歯科、院長の坪井です。
冬になると毎年話題になるインフルエンザ。
今年も猛威を振るっていますね。
岩国地区でも、学級閉鎖などが頻繁に起きているようです。
インフルエンザ予防と言えば、「手洗い・うがい・マスク・ワクチン」は、多くの方が意識されていることでしょう。

実は、歯科の立場から強調したい予防策があります。
それが 歯みがきと鼻呼吸(お口ポカン防止) です。
今回は
①なぜ歯みがきや歯科ケアがインフルエンザ予防につながるのか?
②口呼吸が感染症にかかるリスクを上げてしまう理由とは?
③おススメの歯磨き・口呼吸を予防するトレーニングはどんなもの?
の3本立てでお話します。
ぜひ最後まで見て、この冬を一緒に快適に乗り切って行きましょう。
1 歯みがき・口腔ケアがインフルエンザ予防につながる理由
1-1)口腔内を清潔に保つことで、インフルエンザの発症リスクが下がる
特に注目されているのが、
• 歯や歯周ポケットに存在する歯周病菌
• それらが形成するバイオフィルム(細菌の膜)
です。
歯周病菌が多い状態では、インフルエンザウィルスが細胞に感染しやすくなってしまうためです。
歯垢(プラーク)は単なる「汚れ」ではなく、複数の細菌、最近が分泌した構造体などの複合体です。
歯垢には、歯周病菌をはじめとした、病原菌が生活しやすいよう、悪い環境を作る性質があります。

歯垢が作る悪い環境
・うがいなどで洗い流すだけでは除去できない
・薬剤抵抗性を示す(ウガイ薬、飲み薬では除去できない)
これがインフルエンザウィルスにとっても感染の土台となる環境として機能してしまうのです。
歯垢(プラーク・バイオフィルム)に関しては、こちらの記事で詳しく解説しています。
https://tsuboidental.com/blogs/archives/7425
1-2)歯みがき+歯科のプロケアで、インフルエンザ発症が「約10分の1」になった

日本歯科医学会誌に掲載された内容で、口腔内環境を清浄に保つ(歯科衛生士などによる専門的口腔ケアを含む)ことで、インフルエンザ発症率が約10分の1に抑えられたという報告があります。
これは高齢者施設での研究ですので、一般の健康な成人や小児で同じ倍率で予防できると断言はできませんが、歯磨きがインフルエンザに効果的であることは間違いないと言えます。
参考文献
• 日本歯科医学会誌 Vol.25(2006)p.27–33
• Abe S, et al. Professional oral care reduces influenza infection in elderly. Arch Gerontol Geriatr. 2006
2 歯周病の予防は、コロナ感染予防・重症化予防にもなる
他のウィルス性感染症の場合はどうでしょうか?
インフルエンザと並ぶ、流行性ウィルス感染症の新型コロナウィルスについて、解説します。
2-1)新型コロナウイルス(COVID-19)が猛威を振るっていた時期、歯科医院ではクラスターがほぼ発生しなかった
新型コロナウイルス(COVID-19)が猛威を振るっていた時期、意外な事実が注目を集めました。
それは、「全国約6.6万軒におよぶ歯科医院において、診療室での集団感染(クラスター)の報告がゼロだった」という点です。
当時、大阪府の吉村知事も、大阪府内の約5500軒の歯科医院で新型コロナウィルスのクラスター(集団感染)が1件も発生していないことに着目し、「感染対策の賜物だと思うが、何かある。
何か?」とツイッターに投稿したことが話題になりました。
たしかに、もともと歯科業界では、HIVや肝炎ウィルスなどの「ウィルスの水平感染」を防ぐため、非常に厳しい滅菌・消毒の基準を日常的に守り続けてきました。
加えて当時、(当院もですが)換気基準を満たすため換気設備の更新や、スタッフルームの整備をしてランチを「個食」出来るようにした医院も多かったです。
しかし、全国で6.6万軒ある歯科医院のうち院長が60歳以上である歯科医院は46.8%(3万医院以上)、院長が70歳以上である歯科医院が13%(約8600医院)もあり、大規模な設備投資をしなかった医院も多かったはずなのです。
にもかかわらず、診療室でもスタッフルーム(ランチの場所)でも、ほぼクラスターが発生しなかったのは、「患者さんもスタッフも、歯磨き+プロケアがちゃんと出来ていた」からではないか…と、個人的には思っています。
2-2)歯周病になっている人は、コロナウィルスにかかりやすい

歯周病がある場合、新型コロナへの感染確率は 約 2.8 倍 高まるという報告があります。
歯周ポケット内には、ウイルスが細胞に侵入する際に利用する受容体(ACE2)や酵素(TMPRSS2)が多く発現しており、歯周ポケットが「ウイルスの貯蔵庫(リザーバー)」として機能してしまうと言われています。
また、歯周病菌が持つ「プロテアーゼ」という酵素が、新型コロナウイルスのスパイクタンパク質を切り分け、細胞に侵入しやすくしてしまいます。
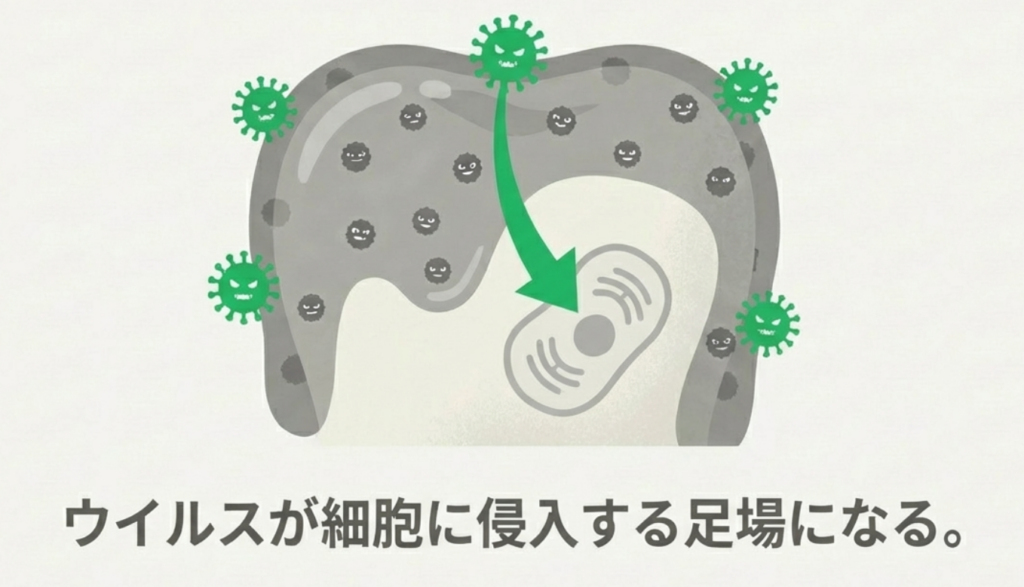
*この感染機序はインフルエンザウィルスとも非常によく似ています。
歯科医院で勤務するスタッフが新型コロナ流行期に感染しにくかったのは、単にマスクをしていたからではなく、『お口の中にウイルスを呼び込む隙(歯周病)を作っていなかったから』とも言えるのです。
3 うがい以上に歯みがきが大切
この考え方を、一般の方にも非常に分かりやすく解説しているのが
日本歯科医師会 8020テレビ の動画です。
日本歯科医師会 8020テレビ「インフルエンザ予防と歯周病菌」https://www.youtube.com/watch?v=Nh71xJ2EovE
この動画では、大阪大学大学院歯学研究科・予防歯科学分野の第一人者である
天野敦雄 教授 が解説されています。
動画の内容をざっくりとご説明すると、以下の通りです。
(詳しくは動画をご覧ください)
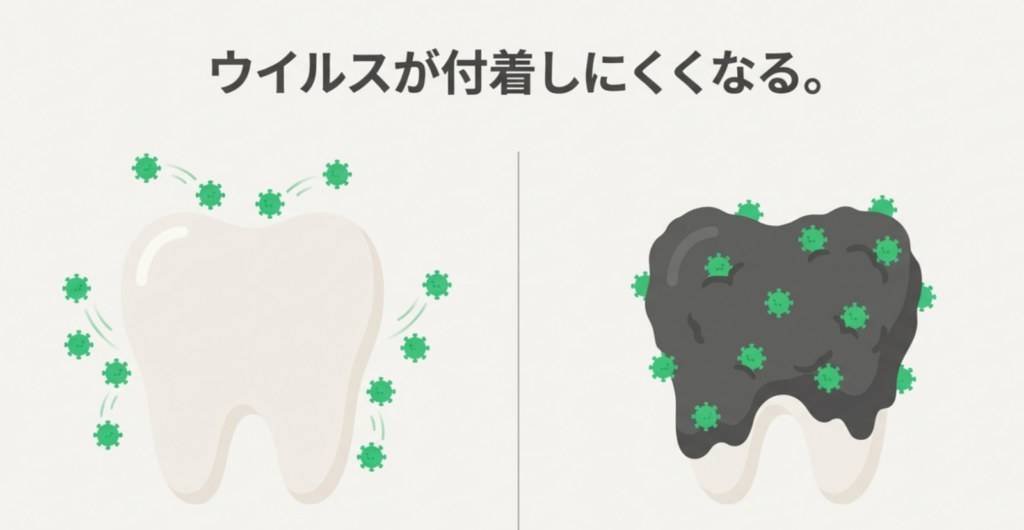
• うがいだけでは、歯や歯周ポケットの歯周病菌は十分に除去できない
• 歯周病菌が多いと、インフルエンザウィルスの感染力が高まる可能性がある
• だからこそ、歯みがき・口腔清掃が重要
つまり、歯みがきは
「口の中をきれいにする行為」というより「ウィルスの感染リスクや歯周病菌による炎症のリスクを下げる行為」なのです。

4 もう一つの重要ポイント「口呼吸」
ウィルス性感染症の予防を考えるうえで、もう一つ見逃せないのが 口呼吸 です。
「口呼吸をしているとインフルエンザになる」と断定できる研究はありません。
ただし、口呼吸には次のような不利な条件が重なります。
口呼吸が鼻呼吸より感染リスクが高くなる理由
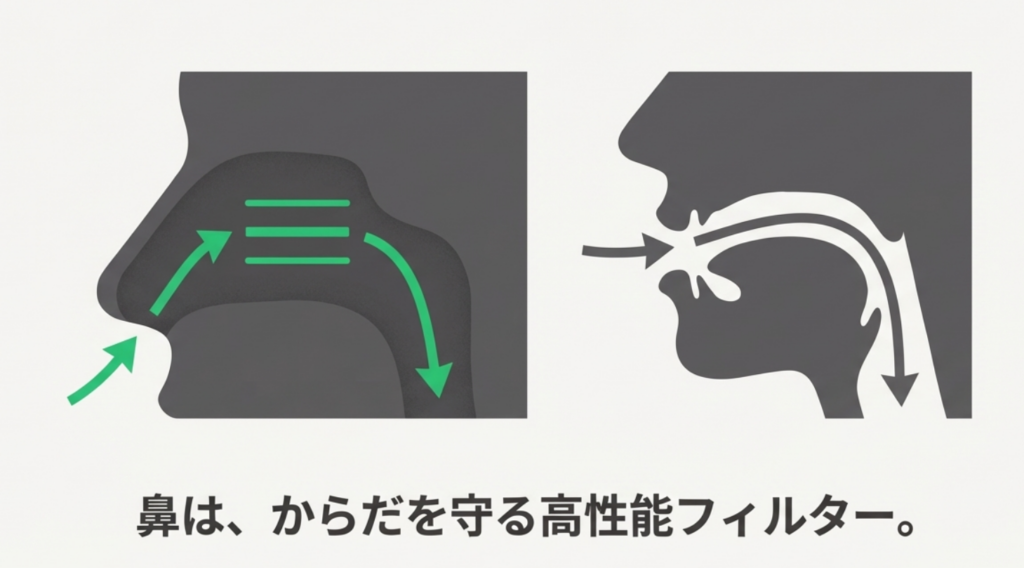
• 口腔・咽頭が乾燥しやすい
• 鼻の加湿・加温・ろ過機能が使えない
• 吸い込んだ粒子(ウイルスを含む)が気道に入りやすい
これらは、感染症全般において防御機能が低下しやすい状態と考えられています。
参考リンク:良くない口の習慣、「口呼吸」 ~風邪をひきやすく、虫歯・歯周病・口臭・出っ歯の原因にもなる~
https://tsuboidental.com/blogs/archives/5023
4-1)「私、口呼吸している?」自覚しにくい人のための簡易チェック
口呼吸は、本人に自覚がないケースがとても多いのが特徴です。
次の項目に心当たりはありませんか?
• 冬になると鼻が詰まりやすく、気づけば口で息をしている
• 朝起きたとき、口の中が強く乾燥している
• 寝起きに喉が痛い、イガイガする
• 唇が乾燥で切れやすい
• 口角炎を繰り返す
• 日中、無意識に口が半開きになっている
• いびきを指摘されたことがある
一つでも当てはまる方は、口呼吸が習慣化している可能性があります。
4-2)あいうべ体操は「鼻呼吸に戻すための練習」
あいうべ体操は、
• 舌や口周りの筋肉を動かす
• 口唇閉鎖を意識しやすくする
ことで、鼻呼吸を促すことを目的とした体操です。
簡単で道具も必要ないため、幼稚園や小学校などでインフルエンザ予防のために取り入れられたりしているので、聞いたことがある方もいるかもしれません。
医学的な厳密な比較試験(RCT)はまだ発展途上の分野ですが、福岡県の小学校などの事例では、あいうべ体操を導入した学校において、導入していない学校よりもインフルエンザの発症率が劇的に下がったという報告があります。
これは、口呼吸が鼻呼吸に変わることで、鼻の加湿・加温・除菌フィルター機能が働いた結果と考えられています。
🌟あいうべ体操🌟

動き ポイント
①「あー」 口を大きく「楕円形」に開くイメージで!
②「いー」 前歯がしっかり見えるように、口を横に思い切り広げる!
③「うー」 唇を思い切り前に突き出す!
④「べー」 舌をあごの先まで伸ばすつもりで、下に突き出す!
単調に「あいうべ~、あいうべ~」とやっても良いのですが、お気に入りの歌を「あいうべ~」で替え歌にして歌っても、楽しいですよ。
♪あ~あ、いっい~、うっう~べ~ぇ あ~ぁい~う~べ~(水戸黄門のメロディ)
♪あ~あ~い~い~う~う~べ~(キラキラ星のメロディ)
のように、自由に「あいうべアレンジ」をして、毎日2曲歌えば、かなりのトレーニングになるはずです。
コツとしては、歌の練習ではなく筋トレですので、発声よりも、筋肉を大きく動かすことを意識すると良いでしょう。

5 まとめ:インフルエンザ対策は「口の中」から始まる
いかがでしたか?
インフルエンザ対策というと、どうしても外からの予防に目が向きがちです。
しかし、内側から防御力を高めることも、とても効果的です。
• 毎日の歯みがき
• 定期的な歯科でのプロケア
• 口呼吸に気づき、鼻呼吸を意識する
こうした日常の積み重ねが、体を守る力につながります。
「毎年インフルエンザが心配」
「冬は体調を崩しやすい」
という方は、ぜひ一度、お口の状態と呼吸のクセを見直してみてください。
最後までお読みいただき、ありがとうございました!
全体の参考文献・資料
• 日本歯科医学会誌 Vol.25(2006)
• Abe S, et al. Professional oral care reduces influenza infection in elderly.
• 日本歯科医師会 8020テレビ「インフルエンザ予防と歯周病菌」
感覚が過敏な人のしくみと、その世界観に対する対策
2025年11月27日
小さなお子さんや発達がゆっくりなお子さんで、受診時や毎日の歯磨きの際に口を開けることを拒んだり、体を動かして嫌がることはありませんか?
こんにちは、医療法人つぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
ここ3回ほど、歯科での痛みや麻酔、歯科への怖い気持ちから起こる体の反応などについて特集してきました。
参考リンク
今回は、なぜ「歯医者・歯磨き=苦手」になりやすいのかの理由を、「感覚の偏り(過敏/鈍麻)」という観点から掘り下げていきます。
「歯医者さん、嫌だな、怖いな」
「どうしても歯医者に行く勇気が持てない」
「自閉傾向がある子供が、歯医者で極端に嫌がるため困っている」
そんな方にこそ、最後までお読みいただきたいです。
▼▼この記事の概要を図解▼▼
1.優位感覚の4タイプ
人は五感(視覚・聴覚・嗅覚・触覚・味覚)を通じて情報を得ていますが、どの感覚に心と頭が反応しやすいかは人によって異なります。
この「感覚優位性」は、視覚・聴覚・体感覚の3つに分類され、最近では言語優位タイプもあると言われています。
優位感覚とは、その人が無意識に多く使う「脳のクセ」のようなもので、同じ出来事でも感じ方やインプット・アウトプットが異なります。
1)視覚優位タイプ
- 目から入る情報で物事を認識しやすい
- 絵・図・フローチャートで理解するのが得意
- 「空間」「色」「明るさ」など視覚的な表現を好む
- 目からの刺激に反応しがちで、気持ちがあちこちに飛びやすい
- 言葉だけの指示は覚えにくく、メモして視覚化すると理解しやすい
- 話の展開が早く、早口で主語が抜けやすい傾向
2)聴覚優位タイプ
- 音で物事を捉えるのが得意で、声の変化にも敏感
- 聞いて学習するのが得意で、音声コンテンツが効果的
- 「騒がしさ」「聞こえる音」など聴覚的な表現を好む
- 言葉で伝えられたことを理解し、そのまま繰り返せる
- 騒音があると集中しにくく、静かな環境が必要
- 論理的で、手順や分析を重視するタイプ
3)身体感覚優位タイプ
- 体験したこと、触れたことを記憶しやすい
- 体験・ロールプレイ・リズム・身体を動かす学習が定着しやすい
- 身振り手振りが多く、「温度」「肌ざわり」などの表現を好む
- 一つのことをじっくり味わうのが好き
- 早口だと処理が追いつかず、ゆっくりした話し方が合っている
- 見聞きしたことを身体で受け止めてから反応するタイプ
4)言語感覚優位タイプ
- 誰かと話したり、メモを取ったり、文章にまとめることで理解が深まる
- 自分なりのまとめ方やノート術が効果的
- 例え話やストーリーと関連づけて記憶するのが得意
2.感覚の偏りとその影響
1)感覚の偏り
「ふわふわの手触りが好き」「熱がり/寒がり」など、感覚の受け取り方は人それぞれです。
優位感覚が均等であるという方は意外に少なく、例えば以下のようなケースは良くみられるパターンです。
- 子供のころから眼鏡をかけている人は視覚からの感覚が弱く、聴覚・身体感覚を強く感じる
- 目が良い人は視覚からの感覚が強く、聴覚からの感覚が弱め
中でも、自閉症/自閉傾向がある方では、聴覚と触覚に偏りが出やすいとされています。
自閉症の診断基準にも「感覚刺激に対する過敏または鈍感、もしくは環境の感覚的側面への特異な興味」が含まれています。
定型発達の人の場合、会話は鮮明に聞こえ、背景音(エアコン、風、車の音といった環境音)は意識しないと聞き逃してしまうものなのですが、自閉症・自閉傾向のある方は“すべての音を均等に拾ってしまう”ことがあります。
以上により
という状態になることがあります。
環境音と会話が同じように聞こえてしまうために、会話が聞こえにくくなってしまうんですね。
自閉症の方の場合は、触覚でも同じようなこだわりや偏りが見られます。

2)感覚の偏りがあると、強いストレスを感じてしまうことがある
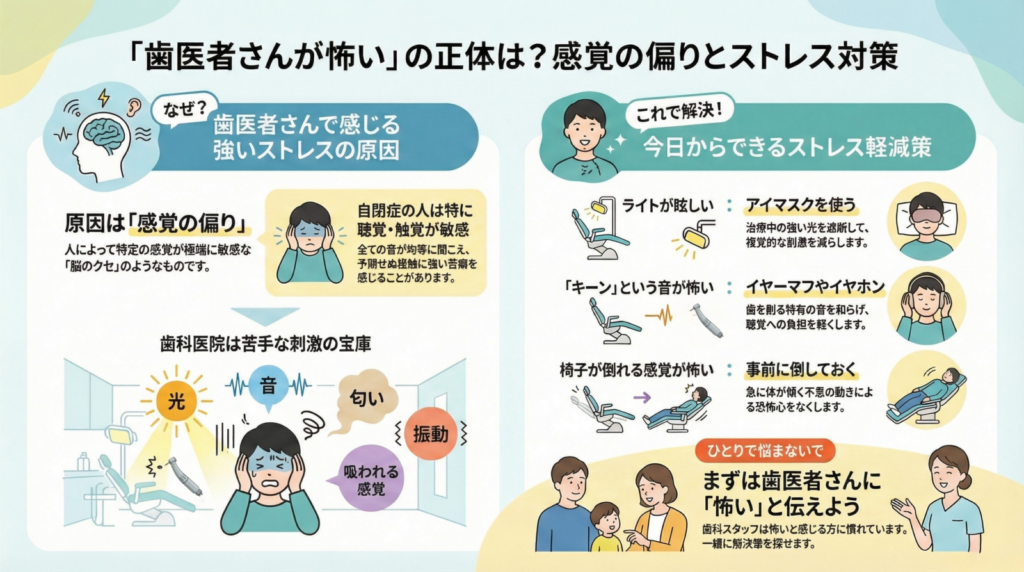
歯科医院には、こうした「感覚の偏り」があると、苦手に感じる刺激がたくさんあります。
- 歯科医院独特の臭い(義歯材料のレジン、根治用薬剤などの臭い)
- 歯科医院独特の音(チュイーン!という歯を削る音)
- 口の中を照らすための強いライトの光
- バキュームで口の中を吸われる感覚
- 歯を削られるときの振動
一般の方でも、「嫌だな…」と感じる方も多いこうした刺激は、「感覚の偏り」がある場合、特に強いストレスとなってしまうことがあります。それが強い恐怖心・苦手意識・拒否感につながってしまう…というわけです。

3.簡単な工夫でストレスを軽減できることも
ちょっとした配慮で、困りごとや疲れ方を軽減できる場合があります。
できることから、試してみていただけたら嬉しいです。
- ライトの光が苦手・気になる → アイマスクを使う
- 大きな音や特定の音が苦手 → イヤーマフやイヤホンの使用
- 背もたれが倒れる感覚が怖い → 先に背もたれを倒しておく
- わずかな振動・接触でも強い痛みに感じる → 弱い刺激から慣らす
- 痛みや熱に鈍感(ケガやむし歯に気づかない) → 定期健診でフォロー
- 歯医者の臭いが苦手 → 事前に歯科側に相談する(個室対応、アロマオイルを使用するなど)
- (発達障害があり)気になるものがあると触ろうとする → 気になるものを隠す
患者さんが思っている以上に、歯科を怖いと感じている人は多いです。
我々歯科医師・歯科スタッフの多くは、「歯医者が怖い方」に慣れています。
「自分だけ恥ずかしい」と思わずに、まずは怖い・苦手だと感じているものについて歯科スタッフにご相談ください。
4.小児歯科・障害者歯科で治療が難しい理由
患者さんの歯科への苦手意識から治療が困難になるケースはあります。
多くは、ストレスや理解できない刺激によりパニックが起き、気持ちが折れてしまうことがきっかけです。
歯科医師は、そのとき「何が問題だったのか」を振り返りつつ、嫌なこととその受け取り方が人によって異なる点を踏まえ、個人に合わせた治療のやり方を組み立てます。
- 虫歯の大きさと治療法
- 精神的な配慮
- 落ち着いて治療を受けられる環境を用意できるか
などを考慮します。
5.感覚過敏と心理的拒否の違いと対応
患者さんが「感覚の偏り(過敏)」によって治療に強いストレスを感じているのか、恐怖心によって心理的に治療を拒否しているのか、はたまた両社が混在している状態なのか、他の要因も重なっているケースなのか。
上記のどれに該当するかで、歯科医師の対応も変わります。
1)感覚過敏が主なストレス源となっている場合
どんな刺激でも口や身体に触れた直後から力が入って拒否する場合、触れられることに少しずつ慣れていく“過敏の除去”が必要です。
口から遠い場所(肩など)から触れて、マッサージなどをしながら徐々に口に近づいていくように触れる方法や、いきなり歯を削らずに、バキュームだけ、水だけ、など刺激が小さいものから慣らしていく方法などがあります。
2)心理的拒否
優しい声かけや丁寧な関わりで、これまでの歯科診療や歯磨きのイメージを修正します。
笑気の使用などで「これならできる」という自信がつくと、行動が変化することもあります。
笑気についての参考リンク
6.まとめ
いかがでしたか?
- 感覚の受け取り方は一人ひとり違い、歯科が苦手になる理由にもつながります。
- 優位感覚を理解すると、お子さんの感じ方や行動の理由が見えやすくなります。
- 自閉症では聴覚・触覚に偏りが出やすく、強い疲労や拒否反応が起こりやすいです。
- アイマスクやイヤーマフなど、家庭でできる小さな工夫でも負担軽減に役立ちます。
- 感覚過敏と心理的拒否は別で、丁寧な対応や慣らしで改善することが多いです。
- 困りごとは一人で抱えず、歯科医に相談することで適した対応策を一緒に探せます。
お困りごとがある場合は、可能なところから一緒に検討できますので、まずはご相談ください。
参考文献
「学校における発達障害のある児童・生徒への対応」
日本学校歯科医会会誌 第138号(令和7年度 No.2)
歯科衛生士の長期キャリア形成 ~生涯現役で働けて、生涯賃金を高くする~
2025年10月28日
これからの歯科衛生士の長期キャリア形成とは?
~生涯現役で働けて、生涯賃金を高くする方法~
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
前回、前々回に続き、今回も歯科衛生士についての話題です。
あなたは衛生士学校を卒業して、歯科衛生士として歯科医院のフロアに立つ日がきたとします。
その時どういったことを考えるでしょうか?
- タイパよく、早くスキルアップしたい
- 早く中堅/ベテランと呼ばれる実力を身に着けたい
- 歯科衛生士の業務を早く「一通りできるように」なりたい
- 専門歯科衛生士の資格取得をしたい
- 矯正治療に興味がある
- スキルアップによって早く昇給したい
- あれもこれもと同時に考えるのが苦手なので、スキルアップを急かされたくない。じっくり取り組みたい
- 得意なことと苦手なことがハッキリしているので、得意を伸ばす教育をしてほしい
- 自分が何に興味があるか、まだ分からないので、いろいろなことを経験したい
社会人デビューしたての歯科衛生士さんは、どなたも不安と期待を胸に、これからのキャリア形成についてさまざまな希望を持っていると思います。

今回は「歯科衛生士の長期キャリア形成」についてお話します!
前回の記事:
進路に迷う人に歯科衛生士をおススメしたい。求人倍率23倍!就職に困らない国家資格
歯科衛生士に向くのはどんな人?どうやってなるの?
1)歯科衛生士の初期キャリア形成
歯科衛生士としての最初の職場選びは、キャリアの出発点としてとても重要です。
特にポイントとなるのは、教育体制の充実度と、自分の個性や学びのスタイルに合う職場かどうかです。
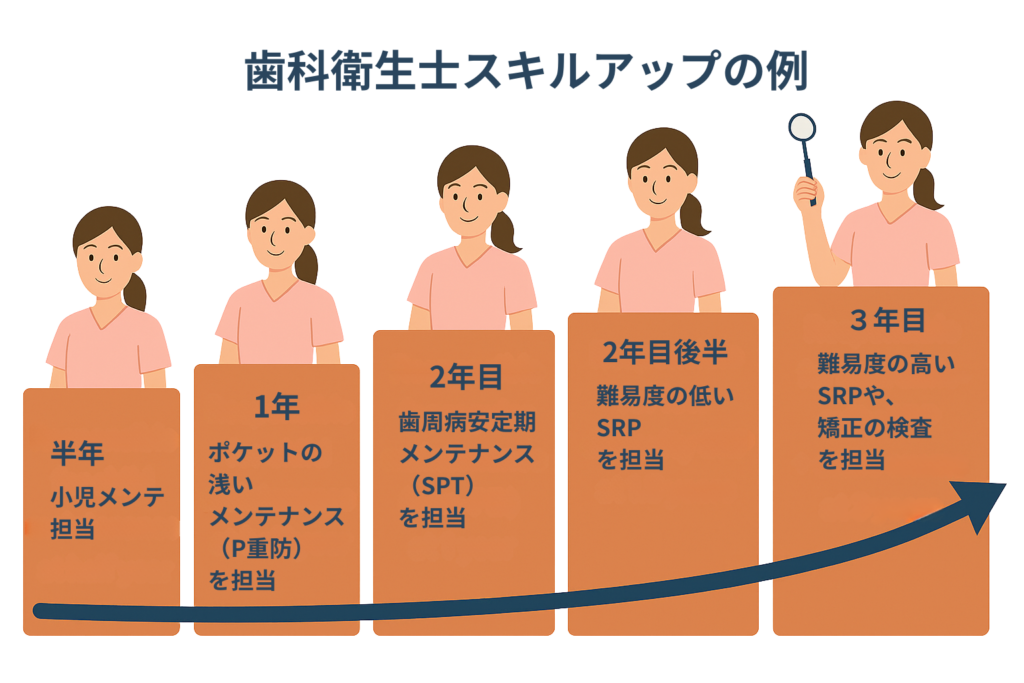
1-1) カリキュラムやスキルマップが整備されているか
新人のうちは、どれだけ体系的に学べるかが重要です。
カリキュラムやスキルマップが整っている職場であれば、
「何を」「いつまでに」「どこまで」
習得すれば良いのかが明確で、効率よくステップアップできます。
先輩たちのたどったスキルアップの道をたどることで、働きながら自然と成長することができます。
1-2) 自分の個性や志向に合う職場を選ぶ
歯科衛生士といっても、学び方のスタイルや目指す方向性は人それぞれです。
- タイパ(タイムパフォーマンス)よくどんどんスキルアップしたい人
- スキルアップを急かされるのは苦手で、焦らずじっくり学びたい人
この2タイプの人が同じ新人教育を受けてしまうと、「物足りない」あるいは「圧が強くてしんどい」と感じてしまうでしょう。
また、キャリア形成の志向性にしても、人によって異なります。
- 矯正や小児など興味のある特定分野を先に習熟したい人
- 歯科衛生士のコア業務である歯周病治療と口腔疾患予防をまずは習得したい人
- 診療介助などを通してまずは幅広く歯科知識を身に着けてから、特定分野を深めていきたい人
- 志向性は特にないが、難易度の低い業務からゆっくり広げていきたい人
学校教育とは異なり、職場での教育は、その人の適正に合わせた個別指導がメインになります。
せっかくの個別指導なのですから「その人に合わせたペースで教育してくれる環境」が理想です。
同期がいた方が仕事は楽しいことが多いのですが、同期入職のメンバーが数が多い場合は
「新人教育は個別に進度を調整して指導してもらえるか」
「基本カリキュラムとは別に、必要があれば自分専用のカリキュラムを組んでもらえるか」
などは確認してみても良いかもしれませんね。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

2)自分の「キャリアの中核」にしたいことから、キャリア形成を考える
歯科衛生士のスキルと、
そのスキル習得からキャリアをスタートさせるメリット・デメリットをまとめました。
2-1)診療介助業務(一般歯科)
| 業務 |
歯科医師の診療介助や、仮封/TECなどの相対的歯科医行為を含む医療行為 |
| メリット |
歯科治療の全体像を理解できる。将来的にオールラウンダーとして大器晩成できる。 |
| デメリット |
覚える量が膨大で、一通りの診療介助を覚えるだけで3~6か月かかることも。歯周病治療などの他業務に着手できるまでに時間がかかる。
歯周病治療(SRP)のスキルがなければ、ベテランとして遇されないため下積みが長くなる。 |
診療支援領域からキャリアをスタートさせる場合
診療領域(歯周病治療の学び)からキャリアをスタートさせるよりも、診療支援領域(診療介助など)からのスタートは、立ち上がりはゆっくりになります。
メリットとしては、一つの職場に長く勤務していく中で、やがて幅広い知識と経験が繋がっていき、あなたをオールラウンダーとして輝かせます。最初の職場に、5年以上在籍すると決めている人は、診療支援領域から始めるのも良いと思います。
4年を超えたあたりから、歯周病治療、虫歯治療、口腔機能改善治療などのさまざまな知識がどんどんつながりだして、歯科診療の奥深さを体感することができます。
デメリットとしては、歯周病の長期症例などを手掛けたい場合は、遠回りとなってしまう側面があります。
また、診療介助・支援領域は、歯科医院によってやり方が違うことが多いです。
歯科医師の得意な治療や、院内機器などの設備、歯科技工士が常駐かどうかで、診療支援の内容は変わってきます。
パートナーの転勤などで、引越し先通勤圏内の歯科医院に転職したい時など、せっかく培った知識ですが、他院でそのままは通用しないという点があることも事実です。
バキューム技術などの習得に時間のかかるスキルがあると、職場や歯科医師から感謝されることは多いです。
しかし歯科衛生士としての待遇がアップするケースは稀です。
理由としては、バキューム技術が高いことは歯科医師の診療を安全にスムーズにしてくれます。
患者さんから「あの先生、治療うまいね」と歯科医師が褒められます。
しかし歯科医師の診療報酬は、それによって大幅に増えるということはありません。
給与の原資となる診療報酬が変わらなければ、給与も上がりにくいという理屈です。
一方、SRPなどの高度な歯周病治療が担当できることは、そのまま診療可能な患者さんの数を増やすことにつながります。
よって診療報酬アップ、ひいては待遇アップにつながります。
以上により、転職時などで、歯周病治療(特にSRP)のスキルを磨いていなければ「ベテラン」としての待遇を得られない可能性がある点は、要注意です。
2-2)歯周病の治療/予防業務
| 業務 |
歯科医師の指導の下、口腔衛生業務や予防業務を行う。スケーリング、SRP、歯磨き指導、歯周病検査、口腔内写真撮影、PMTCなど |
| メリット |
自分の治療枠で患者さんを診療するため、昇給につながりやすい。自分のスキルで直接患者さんの役に立てるため、やりがいがある。この領域のスキルがあれば、どの歯科医院でも「ベテラン」として遇される。 |
| デメリット |
先に歯周病についてのスキルと知識を深めていくため、歯科治療全般についての理解が遅れる。 |
歯周病治療領域からキャリアをスタートさせる場合
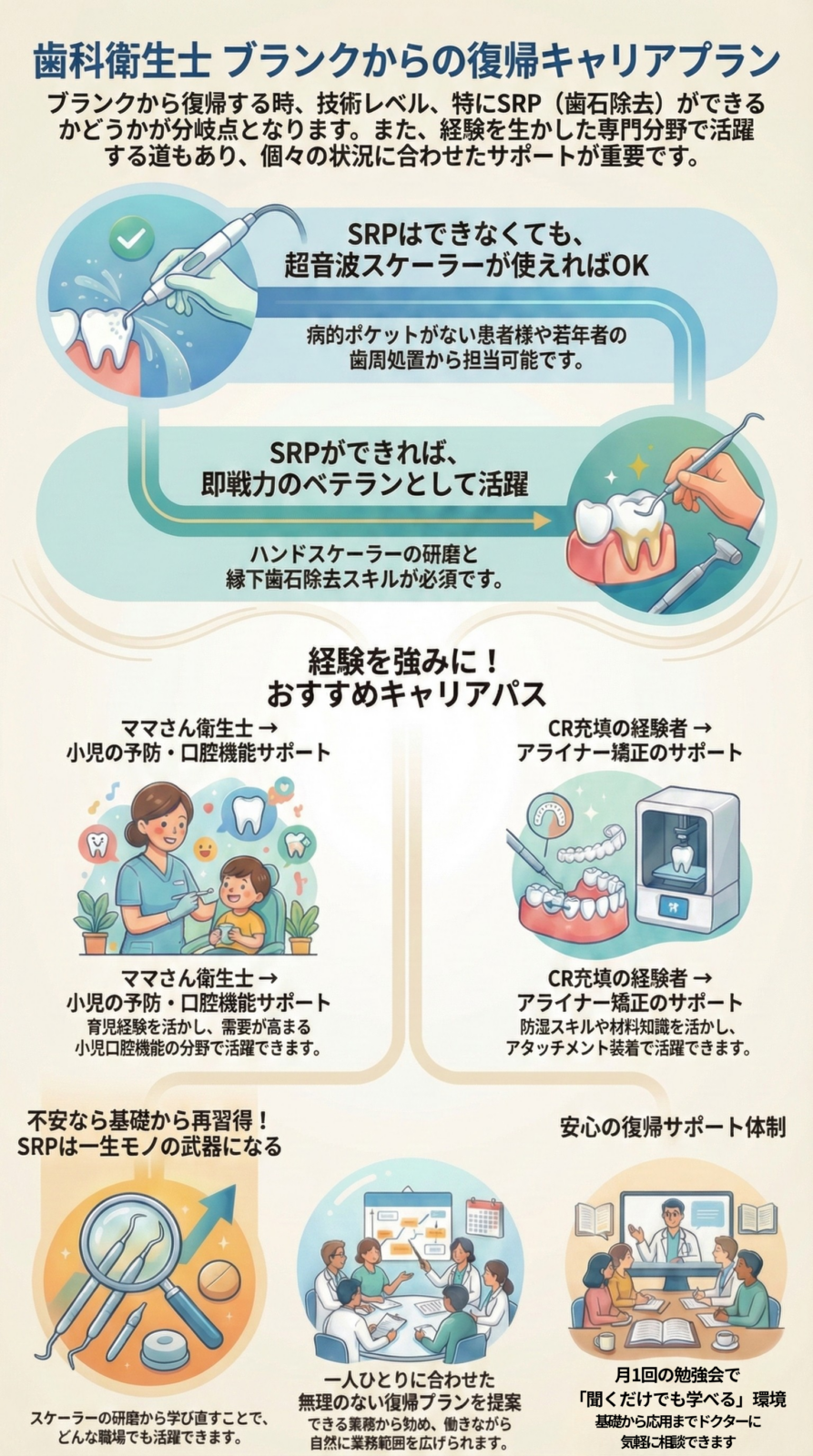
矯正専門院や小児歯科専門院を除いて、多くの歯科医院においてベテラン歯科衛生士に求められる必須スキルとしてSRP(スケーリング・ルートプレーニング)があります。
たとえキャリアが長くても「ハンドスケーラーを研いだことがない」「分岐部のSRPをやったことがない」という状態では、ベテランとは見なされません。
出産や転居などキャリアの中断を経ても、
SRPは一通りできます
インプラントのメンテも担当していました
と言えるだけで、ほとんどの歯科医院で“即戦力のベテラン”の待遇が用意されます。
また、SRPは医院によって、やり方や道具の差が小さく、ほぼそのまま通用するというのも強みの一つです。
使い慣れたこだわりの道具があったとしても、SRPの器具・道具はほとんど消耗品であるため、ベテランであれば個人管理の道具として購入してもらえることも。
最近は、先にこうした(昇給や生涯のスキルとして重要性が高い)領域のスキルを身に着けてから、他の領域をマスターすることを希望される歯科衛生士さんが多いように感じています。
特に、若いうちに結婚・出産を希望されている衛生士さんは、歯周病領域のスキルをまず身につけることをおすすめします。
出産前と比べると、出産後に子育てをしながら練習や学びに時間を取ることは、思っている以上に大変です。
時間があるうちにマスターしておくと、余裕をもって子育てと仕事を両立できます。
2-3)矯正歯科・小児矯正歯科業務
| 業務 |
歯科医師の指導の下、矯正検査・資料採得、マウスピース矯正のアタッチメント装着や患者指導、口腔衛生指導など |
| メリット |
矯正治療に興味がある歯科衛生士さんには、とてもやりがいがある。矯正という自費治療を担当するため、生産性が高い。 |
| デメリット |
診療介助や歯周病治療といったメジャーな業務よりも矯正というニッチ領域から深めていくため、歯科治療全般についての理解が遅れる。 |
一昔前は、歯科衛生士さんの最初に習得するスキルに「矯正」というと、「もし転職などのイベントがあった時に(一般的な歯科衛生士業務ができずに)苦労するので止めた方が良いよ…」とアドバイスしたものです。
しかし今は、マウスピース矯正が広く普及したため、転職に不利ではなくなった印象です。
「矯正治療が大好きで、人が綺麗になるお手伝いをするのが何よりも好き!」という人は、ここから初めるもの悪くないと思います。
ただ、メジャーな歯科疾患(齲蝕、歯周病、口腔機能)を後回しに、先にニッチ領域からキャリアをスタートさせてしまうと、口腔疾患の全体像を診るよりも先に「アタッチメント装着」「3Dスキャナでのスキャン」といった技術面ばかりに気持ちがいってしまわないかな…?とも感じます。
国語(現代文)を勉強せずに、漢文を勉強するみたいなイメージです。
個人的には、基礎となる口腔疾患の全体像についての知識をある程度身に着けてから、矯正にも領域を広げた方が、理解しやすいのではないかな?と感じています。

2-4)小児歯科/障害者歯科の診療介助と安全管理業務
| 業務 |
非協力児や低年齢児、発達障害児などの診療介助と抑制、安全管理など |
| メリット |
小児歯科治療・障害者歯科治療の理解や、ハイリスク患者の安全管理などについての理解が深まる |
| デメリット |
抑制診療の抑制役になる場合は、自分の体を故障させないよう十分な注意が必要。診療支援から始めるため、下積みが長くなる。 |
実は、社会的には非常に求められている業務ではあります。
現在は「虫歯がない子ども」と「虫歯が多くて口腔崩壊している子ども」に二極化していると言われています。
泣いて暴れる低年齢児や非協力児、発達障害児を治療できる歯科医院は多くありません。
一方で保護者は「わが子は大暴れしますが、安全に虫歯を治療して欲しい。遠くの大学病院に通院するのは大変なので、ここでしてください」と希望されることがほとんどです。
日本小児歯科学会は日本小児歯科学会における身体拘束下での歯科治療に関する基本的考え方として、身体抑制下に歯科治療を行う手順に
「抑制具(レストレーナー®やタオル等)を使用する必要性を担当医およびその他 1 名以上の歯科医師または歯科衛生士等複数の医療従事者が認める」
「抑制具で抑制する際には、術者だけでなく必ず補助者の歯科医師または歯科衛生士が介助を行い、さらに生体モニター(心拍数、SpO2:血中酸素飽和度の把握するため)を装着して患者の安全を見守る」
としており、歯科衛生士さんは抑制診療で重要な役割を果たしています。
とはいえ、私は抑制治療は既に時代にマッチしないと考えています。
抑制治療は術者の体への負荷がとても高く、また上記提言がなされるほどには「患者側のリスクも高い」からです。
私自身、広島大学小児歯科に9年間所属していましたが、抑制治療によって頸椎ヘルニアを患い、手術やリハビリをきっかけに医局を離れた過去があります。術後3ヶ月下をむくことすらできず、小児歯科ではなく一般歯科に転向し、歯科医師として診療に復帰するまで1年かかりました。
私以外にも頸椎や腰椎のヘルニアなどを起こす女性スタッフは多かったです。
患者さんの虫歯のために、全身麻酔での治療という代替法がある状況で、歯科医師や歯科衛生士が自分の健康や職業生命を犠牲にしてまで治療することは、あらたに病気の人を増やし、納税者を減らすことにつながります。
勤労者人口がどんどん減少している今の日本には合わないと思います。
ここまでをまとめると、
歯科医師・歯科衛生士や介助スタッフの健康を犠牲にしながら、万一の事故に備えつつ治療するよりも、全身麻酔など安全管理に万全の環境を作れる病院で治療した方が、お子さんにとっても負荷は小さいです。
そして、町のかかりつけ歯科医院では、そもそも抑制治療が不要になるように、予防歯科に力を入れるべきだと思っています。
当院では
「トレーニングで協力できるようになる」
「絵カードなど子供が理解できる形で治療を進める」
「笑気治療で上手に治療を受けられる」
ように、低年齢児・非協力児・発達障害児の治療に力を尽くしています。
トレーニングも笑気治療も効かない場合は、患者さんとスタッフ両方の安全のために、大学病院にご紹介させていただいております。
ここまでお話ししてきた内容で、一般的なキャリアの始め方は、2-1)診療介助 もしくは 2-2)歯周病治療・予防管理 かなと思います。

3)やっぱり、お給料も大事!昇給しやすいスキルの獲得から、キャリア形成を考える
3-1) 最初は歯科衛生士のコア業務 SRPから
多くの歯科医院でベテラン歯科衛生士に求められる必須スキルは「SRP(スケーリング・ルートプレーニング)」です。
SRPが出来なければ、小児や青年層の、歯周病がほとんどない患者さん(超音波スケーリングのみで事足りる患者さん)しか、予約を取ることができません。
小児や青年層は、平日夕方と土曜日に予約が集中しがちです。
つまり、SRPができない衛生士さんの場合、平日の午前からお昼前後は予約がスマスカになりやすいのです。
その空き枠の時間に、診療介助をして歯科治療の全体像を学んだり、先輩の治療を見学したり、ドクターの治療枠で歯磨き指導を行ったり、担当する予定の患者さんのカルテを確認したり…というのが、従来の新卒歯科衛生士さんの一般的な職場トレーニングです。
歯科の全体像を理解しながら、出来ることを増やしていく…という良い方法ではあるのですが、「予約がスカスカ」な時間帯は時給は発生していますが原資となる診療報酬が発生していないので、どうしてもその分、昇給は遅くなってしまいます。
SRPがおおむねできるようになれば、その分、予約枠が早く埋まるようになります。
それは医院の収入に直結しますから、昇給につながります。
当院の場合では、まず歯周病治療や予防管理などの歯科衛生士のコア業務からキャリアを積み、昇給後に徐々に領域を広げていくことを希望される歯科衛生士さんが多いです。
3-2) 次にはインプラント周囲粘膜炎・インプラント周囲炎
歯周病の治療・予防を深めていく先にあるのが、インプラント周囲粘膜炎・インプラント周囲炎。
天然歯とはまた異なる難しさがある領域です。
インプラント専用の清掃器具、エアフローなどを使いこなす必要があります。
また、BOPの見方や適正プロービング圧など、天然歯と少しずつ異なるので慣れが必要です。
歯科医師と連携して、インプラント周囲の炎症の治癒・予防を目指します。
インプラントを行う医院では、インプラントを経験した患者さんに定期的なプロケアを強く推奨しています。
患者さんも「インプラントに何かあったら嫌だ」という思いから、熱心に通院されることが多いので、歯周病定期管理患者数にしめるインプラント患者数は少なくありません。
「インプラント患者さんも含めた、全患者さんの歯周病処置ができる」と、予約枠が余ることなくなり、むしろ順番待ちになることも。
これも診療報酬アップにつながるため、評価が給与に反映されやすいです。
3-3) アドバンスとして小児口腔機能発達不全症・口腔機能低下症
これも歯科の定期治療のアドバンスな内容になります。
小児口腔機能発達不全症に早期に気づき、トレーニングを経て改善できると、出っ歯や開咬などの歯列不正を予防出来たり、口呼吸や小児の不眠を改善できたりします。
高齢者の口腔機能低下症に対し適切なトレーニングを提案でき、症状を改善できると、寝たきりになる確率をうんと下げることができます。
どちらも歯科医院以外では案内されることが少なく、また指導できるようになるための勉強量もそれなりに必要となるため、取り組んでいない歯科医院も少なくありません。
当院は勤務時間内に勉強会などの勉強の機会をもうけていますし、ビデオ学習ツールやテキストなども準備していますが、ある程度本人が能動的に勉強しないと臨床では身につきにくい領域です。
SRPを習得した後のアドバンスにおススメです。
3-4) 矯正治療ができる歯科衛生士はレア
「矯正治療ができる」といっても、診断したりワイヤーを曲げたりするわけではありません。
・矯正治療に先立って行う検査(顔貌や口腔の写真撮影・矯正用レントゲンの位置づけ・3Dスキャナによる口腔内のスキャンなど)
・各種データをマウスピース矯正会社にサイトに登録し、次回予約までに必要なデータのやり取り済ますよう管理する
・歯にアタッチメント/ボタンなどを装着する
・アライナーやエラスティックゴムの使用方法を指導する
など、主にアライナー矯正(マウスピース矯正)で活躍できます。
アライナー矯正を診療に取り入れている歯科医院は多いですが、歯科医師よりもアタッチメント装着が上手い!という歯科衛生士さんはレア。
当院では、インプラント周囲炎やSRPよりも矯正領域を深めてくれた歯科衛生士も在籍しており、彼女はアタッチメント装着や3Dスキャンについては院長の7割の時間で、院長より上手にやってくれます。
彼女の活躍のおかげで、医院は患者さんに「ドクター枠より予約が取りやすい・短時間で処置が終わる」矯正治療を提供できます。
ただし、彼女も一朝一夕で上達したわけではなく、DVDやセミナーで勉強したり、色々な検証を行ったりして上達していきました。
これも「アドバンスな歯科衛生士のキャリア形成」と言えるでしょう。
4)まとめ
歯科衛生士として長く働き続けるには、「何を軸にキャリアを築くか」を意識することが大切です。
- 新卒期は、教育体制と自分のペースに合う職場選び
- キャリア形成初期は、介助業務をしながら全体を把握するか、歯周処置をメインに早期スキルアップを目指すか
- キャリア形成中期は、歯周処置を深めていくか、口腔機能や矯正治療に範囲を広げていくか
どのステージでも共通して言えるのは、学び続けられる環境を選ぶことが、キャリアを支える最強の武器になるということです。
➤ 当院では、医院見学を随時受け付けています。
教育カリキュラムやキャリア支援の仕組みを、ぜひ実際に見て・感じてください。
最後までお読みくださり、ありがとうございました!
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

怖くて歯医者に行けない人のメカニズムと自己対策について
2025年10月21日
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 副院長の吉村です。
最近、歯科治療が怖いので、配慮をしてほしい等のリクエストが増えています。
患者さん全体に対して優しい接遇を心掛ける当院ではありますが、一般的な配慮と、歯科恐怖症やパニック障害などの症状が出る状態での配慮は違いがあります。
また、歯科恐怖症とパニック障害は関連がありますが、パニック障害は歯科だけで起きるわけではないなど、少し異なります。
それ以外にも関連するような疾患や症状があります。
今回はそれらについての基礎知識、対策についてお話しします。
1)「歯科恐怖症」と「パニック障害」の身体反応のメカニズム
歯科恐怖症とは
歯科恐怖症は、歯医者に行くことや治療を受けることに対して強い恐怖や不安を感じる状態を言います。
主な症状には、発汗・動悸・強い緊張・治療器具の音や匂いへの過敏反応などが挙げられます。
原因は過去の歯科治療への先入観が多いです。
診断基準としては、日常生活に支障をきたすほどの恐怖感や、歯医者に行けずに虫歯・歯周病が進行するケースが該当します。
歯科恐怖症と似て非なる精神的な疾患として、パニック障害があります。
パニック障害とは
パニック障害は突然の激しい不安発作が繰り返し起こる疾患で、歯科治療時にも発作が誘発されやすい傾向があります。
発作時には、激しい動悸・息苦しさ・めまい・発汗・恐怖感が現れます。
一般的には閉所で起きやすいと言われていますが、歯科治療でも閉鎖空間や麻酔、痛み、独特の音などが発作の引き金となりやすく、またなるのではないかという再発不安のため、治療中断などにつながります。
従って、歯科恐怖症とパニック障害は、互いに悪影響を与えやすい関係にあると言えます。
歯科治療での強い不安や恐怖がパニック発作を誘発し、その経験がさらに恐怖症を強化する悪循環が生まれます。
2)歯科診療を困難とさせる症状
歯科治療中の強い緊張や恐怖は、交感神経が活発になり、動悸や発汗、めまい、嘔吐反射といった身体反応を引き起こします。
またその特徴によって病名がつく、下記のような症状の原因となります。
パニック発作
上記の様に激しい動悸・息苦しさ・めまい・発汗・恐怖感が現れます。
過換気症候群
精神的不安や極度の緊張などにより過呼吸の状態となり、血液が正常よりもアルカリ性となることで様々な症状を出す状態です。
呼吸困難、過呼吸、動悸、胸痛、手足のしびれ(テタニー症状)などが発生します。
嘔吐反射
喉の奥や舌の付け根が刺激されたときに「えづき」や「吐き気」が出る自然な防御反応です。
体にとっては異物を吐き出す大切な働きですが、歯科治療中に強く出ると治療の妨げになります。
器具が口腔内に入ることで嘔吐反射が誘発されやすく、麻酔や薬剤への不安も発作の原因となります。
嘔吐反射は脳幹で発生し、8割ぐらいはコントロールできない反射ですが、2割ぐらいは意識(気持ち)が関係します。
反射が起きる部位は、スイッチのようなもので、そこに触れなければ反射はおきません。
またその部位は敏感な人でも最後臼歯あたりまでで、歯の萌出など成長に伴い敏感な部位は移動していきます。
近年の口呼吸の増加により、歯科治療で水が入ると呼吸ができないなどの状態になるため、嘔吐口が気道として敏感になってきています。
そのため嘔吐反射は増加傾向にあります。
メニエール病
激しいめまい、耳鳴り、難聴、耳の圧迫感などの症状を特徴とする内耳の障害です。
恐怖心は伴いませんが、突然の回転性めまいが発生し、数分から数時間続くことがあります。
めまいは非常に強く、立っていることが困難になることもあります。
ストレスが原因で発生することもあり、また歯科診療チェアーの動作で発生することもあります。
耳鼻科関連疾患ではありますが、歯科治療が困難となる人も多いです。
3)治療を受けるために、自分でできる対策
恐怖や緊張が引き金になっているこうした反応は、リラックスすることや、担当者との十分なコミュニケーショで軽減することが可能です。
歯科医院独特な音を聞こえないようにしたり、音楽を聴いたりすることも有効です。
腹式呼吸や4-7-8呼吸法なども効果的です。
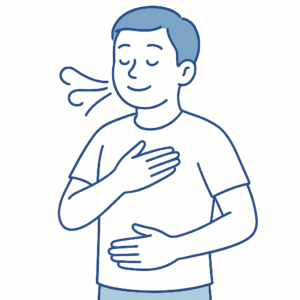
腹式呼吸
お腹を膨らませるようにゆっくり吸って吐く方法で、緊張や不安をやわらげます。
4-7-8呼吸
4秒吸って、7秒止めて、8秒かけて吐き出すリズムで行います。
嘔吐反射には効果的なツボがあります。
嘔吐反射に効果があると言われているツボ
鎖骨の天突(てんとつ):鎖骨の中央にある凹んだ部分です。
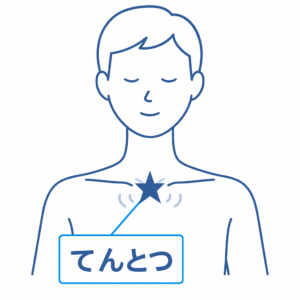
ここを3秒間押し、3秒間待つという動作を繰り返すことで、嘔吐反射を軽減する効果があります。
また、嘔吐反射やメニエール病などは「ここが無理」という、スイッチの様な部位や角度があります。
それ以上は無理しないことが重要です。
歯科医師や歯科衛生士としっかりコミュニケーションを取りつつ、「無理なこと」をお伝えいただくことが重要です。
4)歯科恐怖症の方のために歯科医院が出来ること
歯科恐怖症の予防にはリラックスが最も重要です。
しかし自力でリラックスできない場合は、歯科恐怖症に効果のある麻酔や鎮静法を選ぶことができます。
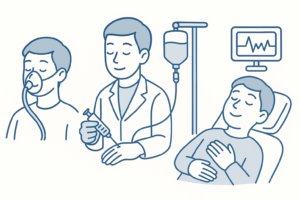
笑気鎮静
笑気ガスを吸入することでリラックス効果を得ながら治療を受けられる方法です(当院でも小児患者さんに対して実施可能です)。
意識を保ったまま不安や恐怖心を和らげる効果があり、歯科治療に対する恐怖心が強い患者さんにおすすめです。
静脈内鎮静法
プロポフォールなどの静脈麻酔薬を用いて、鎮静を行います。
半分眠った状態で治療を受ける方法です。
大学病院または歯科麻酔科医が在籍する歯科医院で行われています。
(当院では実施しておりません)
全身麻酔
医科の手術の時と同じように、完全に眠った状態で治療を受ける方法です。
人工呼吸器など、大掛かりな麻酔科の設備が必要です。
(当院では実施しておりません)
当院での実績
低年齢のお子さんを含めてかなりの方が笑気のみで、なんとか治療できたとうケースが多く、歯科麻酔科での静脈鎮静・全身麻酔の依頼を行うことは滅多にありません。
様々な配慮を積み重ねて、小さな虫歯から歯科治療に挑戦していただき、なんとか治療を頑張れた、できたという経験が次の治療につながります。
「歯科治療の不安からパニック発作が発生した」という不安を、誤った学習として覚えてしまっている状態をリセットするためには、実際に不安を生む対象に晒されても、恐れている事態が起こらないということを新たに上書きする必要があります。
これは心理学的には系統的脱感作法とよばれる手法です。
系統的脱感作法
少しずつ“恐怖を感じる刺激”に慣れていく訓練法で、恐怖の段階をステップごとに分け、安心できる状態で順に乗り越えていく方法。

具体例:歯科恐怖症の患者さんのケース
ステップ1:見学と説明から始める
まずは診療室に入り、器具やチェアの説明を受ける
→「音やにおい」に慣れることが目的です。
ステップ2:チェアに座る練習
次は実際にチェアに座り、ライトを当てたり、鏡で口の中を確認したりします。
→「ここまでは怖くない」と感じる経験を積みます。
ステップ3:簡単な処置から開始
超音波スケーラーで軽く歯石を取るなど、痛みのない処置を体験します。
→「少しできた」という成功体験を重ねます。
ステップ4:麻酔や治療へ進む
慣れてきた段階で、表面麻酔→注射麻酔→虫歯治療…と徐々にステップアップ。
→最終的には、通常の治療が問題なく受けられるようになります。
治療で泣いてしまうお子さんだけでなく、大人の方でもご要望があれば対応できますので、ご希望の方はお申し出ください。
僕は現在の歯科医療はすごく進んでおり、全身麻酔まで行える大学病院まで含めれば、治療が不可能なことはないと考えております。
いずれかの医療につなげる努力はしますので、まずはご相談ください。
参考文献 「歯科における痛みとそのコントロール」 Dental diamond 2003 第28巻9号
いかがでしたか?
まとめ
・歯科医院での一般的な配慮と、歯科恐怖症やパニック障害などの症状が出る状態での配慮は違いがあります。
・歯科治療中の強い緊張や恐怖は、交感神経が活発になり、動悸や発汗、めまい、嘔吐反射といった身体反応を引き起こします。
歯科診療を困難とさせる疾患や周辺領域にはパニック発作、過換気症候群、嘔吐反射、メニエール病などが挙げられます。
・症状に応じ、様々な対策法やアドバイスが考えられます。
しかし、最も大事なのは小さな(治療)経験から積み上げられる「これならできる」という自信です。
最後までお読みくださり、ありがとうございました。
歯科衛生士に向くのはどんな人?どうやってなるの?
2025年10月18日
歯科衛生士に向くのはどんな人?どうやってなるの?
こんにちは、つぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
前回に続き、今回も歯科衛生士についての話題です。
今回は
「歯科衛生士に向くのはどんな人?」
「歯科衛生士になる方法」
というテーマでお送りしたいと思います。
今回もちょっと長くなってしまったので
「歯科衛生士の長期キャリア形成」
は次回の記事で詳しく解説します!
前回の記事:
進路に迷う人に歯科衛生士をおススメしたい。求人倍率23倍!就職に困らない国家資格

1)歯科衛生士は超売り手市場!4大卒より給与水準は高い
前回の記事でも詳しく記載しましたが、歯科衛生士は初任給は全国的に高水準で、経験・技術に応じて昇給しやすい環境です。
求人倍率が高いので、ここ10年でかなり給与水準が上がりましたし、今後もあがっていくと予想されている職です。
2024年の4年制大学卒業のオフィスワーカー全体の初任給平均: 22.5万円
2024年の4年制大学卒業のオフィスワーカー(1000人以上の大企業)の初任給平均: 24.1万円
2024年の歯科衛生士(3年制の専門学校卒業)の初任給平均: 26万円
2025年の歯科衛生士(3年制の専門学校卒業)初任給相場 28万円程度
専門卒でこの給与水準の職は、なかなかありません。
専門学校卒で給与が高いイメージの看護師さんと比較してみましょう。
2025年の正看護師(3年制の専門学校卒業)の初任給平均:夜勤あり28万円程度/夜勤なし23万円程度
看護師さんは夜勤ありで歯科衛生士と同水準の給与となりますが、
「夜勤なし」の条件で言うならば、歯科衛生士の方がはるかに高い給与水準であることが分かります。
2)歯科衛生士に向くのはどんな人?
2-1)男女ともに活躍できる職業です
まだまだ女性比率が圧倒的に高い職種ですが、近年は給与水準の高さなどから、男性歯科衛生士も活躍するようになりました。
男性歯科衛生士は、3年制の専門学校よりも、4大の歯学部口腔保健学科などを卒業し、大学病院などで活躍するケースが多いイメージです。
また、4大の歯学部口腔保健学科を卒業後、大学院に進学して「衛生士学校の先生」「大学職員」を目指す人もいます。
歯科衛生士も男性が一生の仕事にできる職業になってきたと言えます。
2-2)ワークライフバランスを重視する人
夜勤がなく、担当時間に集中して成果を出す働き方がしやすい環境です。一生働ける、社会から必要とされる医療職というのは、看護師も歯科衛生士も同じですが、ライフワークバランスや家族との時間を合わせやすいといった点では歯科衛生士の方が恵まれていると言えるかもしれません。

参考に、看護師さんの夜勤のよくあるパターンを見てみましょう。
参考:看護師さんの夜勤
・2交代制(日勤/夜勤) 病院の主流で、8割が2交代制です
よくあるパターンは週1回夜勤 17:00–9:00(実働 ~16時間・途中に休憩/仮眠)
・3交代制(日勤/準夜勤/深夜勤)
よくあるパターンは週1.5~2回の夜勤・準夜勤で、準夜16:00–24:30、深夜0:00–8:30(各~8時間)
病院のお医者さん、看護師さんは少ない人数で病棟とオペと外来を維持していらっしゃることが良く分かります。
本当に頭が下がる思いです。
夜勤帯に働いてくださる看護師さんのおかげで、地域の医療は維持されているという側面もあり、社会から非常に求められている職業と言えます。
一方で、ライフワークバランスを重視したい、パートナーや家族と一緒の時間を多く過ごしたい、夕食は毎日一緒に食べたい…という方には夜勤は合わないかもしれません。
医科・歯科ともに民間医院には夜勤がありませんが、「夜勤なし」という条件ならば歯科衛生士の方が高待遇の職場が多いので、おススメです。
2-3) 一生働きたい人
- 何歳まで夜勤を頑張るか
- 何歳まで立ち仕事や力仕事を頑張るか
- 若い時に身に着けた知識や技術が、一生通用するか
- 老眼や体力の低下などがあっても、働き続けることができるか
女性である以上、男性よりは早くに体力的な曲がり角がやってきます(体験談)。
45 ~50歳で、急に「無理が効かない体になった」と感じるようになります(体験談)。
看護師さんは出世して管理職になる場合を除いて、現場メインで働く場合は力仕事は避けることが難しいと思います。
(ロボティクス化が進み、看護師さん介護士さんその他、力仕事の職場で体に負荷がかからなくなる日を待ち望んでいます。)
歯科衛生士はそもそも力仕事、立ち仕事が非常に少なく、精密な歯周治療や、歯磨き指導などがコア業務になります。
大昔には「老眼が来たら歯周治療は続けられない」と言われた時代もありましたが、現在はルーペやマイクロスコープなど機器の進化で老眼問題は解決されています。
年齢を重ねても精密で質の高い臨床を継続しやすく、長期キャリアを築けます。

- 同じ医院に勤務しながら、チーフ・教育担当リーダーなど管理職にキャリアアップ
- 半独立の業態で、院長がオーナーを務めるセミナー会社でセミナー講師にキャリアアップ
- 完全に独立してフリーランス歯科衛生士としてキャリアアップ
- コンサル会社や、歯科衛生士の技術セミナー会社に就職してキャリアアップ
ベテラン歯科衛生士には多彩な選択肢があります。
安定とライフワークバランスを重視しつつ着実なスキルアップをするも良し、
経験を生かして、組織にとらわれない自由な働き方をするも良し、
高所得を目指して挑戦するも良し、
努力が待遇に結び付きやすい職業といえます。
2-5) 看護専門学校の勉強・実習が「合わない!」と感じた人
せっかく看護学校に入ったのに、毎年6~7%程度の看護学生さんが中退しています。
理由は
-
学業面のつまずき…実習記録や課題量の多さへの適応困難も重なることが多い
- 実習ストレス・人間関係…実習での緊張、人間関係・指導体制とのミスマッチ、上下関係のストレスなど
が多いと言われています。

歯科衛生士専門学校でも、学業面でのつまずきによる中退は同じようにあります。
しかし、実習ストレスによる退学というのをほとんど聞いたことがありません。
おそらくは
- 歯科衛生士の実習が見学主体であること
- 大学病院などの実習の指導教官は歯科衛生士が少なく、学生指導に慣れている歯科医師が多いこと
- 民間歯科医院でも本格的な実技指導は就職後にという風土があること
- 歯科衛生士は逆求人倍率23倍という超売り手市場であるため「できれば当院に就職して欲しい」という熱い気持ちで学生実習を行う医院も多いこと
といった事情が背景にありそうです。
ザックリ言えば、看護師業界は体育会系、歯科衛生士業界は文系っぽいノリです。
看護実習(病院の人間関係)が合わないことが理由で看護学校を中退する場合、基礎科目の単位は歯科衛生士学校でもそのまま認められる形で編入可能であることが多く、3年ではなく2年で卒業可能であることも多いです。
せっかく看護学校で学んで得た経験・知識(基礎科目のみではありますが)をお持ちです。
それをそのまま活用して、歯科衛生士を目指すことが可能です。
2-6) リスキリングを考えている第二新卒・社会人の方
・医療とは無関係の専門学校や大学を卒業し、就職したけれども、今の職はいまいち将来が不安…
・転勤のあるパートナーと結婚しても、日本全国どこでも働ける職にリスキリングしたい
・給与が高水準の専門資格を取得してキャリアアップしたい
という方にも、歯科衛生士はおススメな職業です!
しかし歯科衛生士は国家資格が必要になりますので、専門学校での「学び直し」が必要になります。
既卒の専門学校や大学の教養課程の単位が認められた場合でも2年、そうでない場合は3年の学生生活を送らなければなりません。
そこで心強い支援となるのが、厚生労働省の「専門実践教育訓練給付制度」です。
教育訓練経費の50%が基本給付
この制度の基本は、厚生労働省指定の講座を受講・修了することで、教育訓練経費の50%(年間上限40万円・最長3年間)が給付されるというものです。つまり、学費の半分を国がサポートしてくれる仕組みです。
条件次第で最大80%まで給付
さらに条件を満たすことで、給付額は大きく増えます。
👉 これらをすべて満たすと、合計で教育訓練経費の最大80%まで給付を受けられます。
制度を活用するための注意点
制度の詳細は必ずハローワークや公式サイトで確認することが大切です。
参考リンク
実際に制度を案内している教育機関の例として、三宅学園 下松デンタルアカデミー 社会人サポートページ があります。
こうしたページを参考にしながら、自分に合った学び直しの選択肢を検討するのも良いでしょう。
なお、つぼい歯科クリニックでは、歯科助手や受付として入職されてから、歯科衛生士として国家資格を取り、スキルアップしたい方を支援する奨学制度をご用意しています(育英会奨学金の企業代理返還制度)。
歯科衛生士専門学校に在学中は、非常勤スタッフとして当院に勤務しながら、厚生労働省の「専門実践教育訓練給付制度」と当院独自の奨学制度を併用して、卒後の経済的負担が残らない形での歯科衛生士デビューをしていただける体制をとっています!
本当は専門学校に行きたかった、本当は歯科衛生士になりたかったけれど、事情があって社会人として働いている方が、安心して資格取得できるよう応援しています!(卒後、当院での歯科衛生士としての勤務が必要になります)
・ひとまずは就職を考えているけれど、将来的には進学したい高校生
・リスキリングを考えている社会人
上記の人で、ご興味があればぜひご連絡ください。
詳しいご説明をさせていただきます。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト

3)歯科衛生士になる方法
歯科衛生士専門学校/短大で3年、もしくは大学の口腔保健学科などで4年
3年制の専門学校/短大が一般的ですが、大学の口腔保健学科(4年制)では教育・研究・公衆衛生寄りのカリキュラムや関連資格の幅が広がります。
4年制大学の場合は、教養課程や研究課程があることが多く、学校の保険の先生や保健所勤務などを目指すこともできます。
歯科衛生士業務を仕事にするだけならば、3年制の専門学校や短大で十分とも言えます(歯科衛生士の技能を学ぶ量はほぼ同等です)。

基礎課程・専門教育課程・臨床実習を経て卒業見込みになる
臨床実習先は、大学や専門学校と提携している歯科医院から選ぶことが多いです。
臨床実習といっても、ほとんどの場合見学が主体になることが多いです。
歯科衛生士の臨床実習は在学中(国家試験合格前)に行われるため、スケーリングなどを行うことはNGです。
治療の流れや技能について、見学することが重視されます。
また、国家資格を無事取得し、歯科医院に勤務してからも、入職すぐにスケーリングなどを任されることはほとんどありません。
理由としては、安全なレスト取れるようになる練習や、正しい姿勢の保持、器具の使い方を練習してできるようになる必要があるためです。
もしできなければ、患者さんに怪我をさせてしまったり、患者さんに痛い思いを我慢してもらったのに、歯石の除去が全然できていないということが起こるからです。
入職後は、難易度や危険性の低い業務から段階的に臨床経験を積んで、徐々に担当できる処置を増やしていきます。
国家試験合格後に資格取得できる
卒業見込みで国家試験を受験し、合格後に免許を申請します。
国家試験の合格率は91~96%
歯科医師、薬剤師の国家試験合格率が60%台。
放射線技師・臨床検査技師の国家試験合格率が76%~87%。
理学療法士・作業療法士の国家試験合格率が80%台。
看護師の国家試験合格率が87%~91%。
これらを比較すると、医療国家資格の中では歯科衛生士の国家試験合格率は高いことがわかります。
せっかく学校を卒業したのに、国家試験を通過できない…というケースが比較的少ない、コスパ良く取得できる国家資格と言えるでしょう。
多くの歯科衛生士学生さんは、3年目の夏~冬に就職先を決める方が多いようです。
見学してみたい歯科医院があれば、どの時期でも「見学させてください」と電話すると、ほぼすべての歯科医院がOKするはずです。
国家試験勉強に忙しくなる前に、就職先の医院見学を済ませておくと、後が楽ですよ。
4)まとめ 歯科衛生士という魅力的な仕事をおススメします
いかがでしたか?
・歯科衛生士は、確かな専門性と豊富な就業先、学び続けられる環境、そしてライフイベントに寄り添う柔軟性を兼ね備えた国家資格です。
・臨床の最前線で患者さんの健康を支えつつ、一生働ける仕事です。
次回は、
「歯科衛生士の長期キャリア形成」
について詳しく解説します!
最後までお読みくださり、ありがとうございました。
私たちと一緒に、患者さんの笑顔のために働きませんか?
ご興味をお持ちの方は、ぜひ当院の求人情報をご覧ください。
ご応募をお待ちしております。
つぼい歯科クリニックおとなこども矯正歯科 求人採用サイト