「30代入れ歯女子」 その入れ歯治療は正しい?
2024年11月11日
「30代入れ歯女子」 その入れ歯治療は正しい?
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
最近、「30代入れ歯女子」というキーワードを耳にすることが増えてきました。
「30代で入れ歯かぁ…お気の毒に。いっぱい虫歯を作ってしまったのかな?30代で重度歯周病でも無いだろうし…」と思って、どんなことが検索されているのか調べてみました。
なんと驚くべきことに、「歯並びや歯の形が悪いのを、入れ歯で手早く綺麗に」というニュアンスの記事も多いんですね。
もちろん、ご自身の体験や、歯科医院の症例紹介などでは「ああ、これは抜歯も仕方なかったんだろうな」という症例も多いです。
しかし、「審美目的で」安易な抜歯を前提にしていると思われるコメントも散見されるため、今回は啓発の気持ちも込めて「その抜歯→入れ歯治療は正しいか、正しいとは言えないか」というお話をさせていただきたいと思います。
1. そもそも正しい歯科治療とは?
その人の健康寿命を延ばす治療であることが重要です。
抜歯は、歯の状態が悪く保存が難しい状態である場合や、目指すかみ合わせ・歯並びを達成するために止むを得ない場合のみに行うものです。
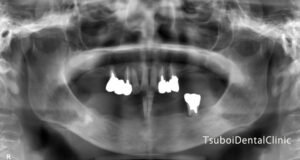
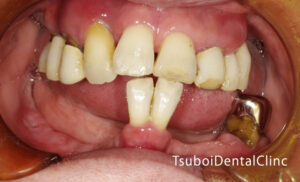
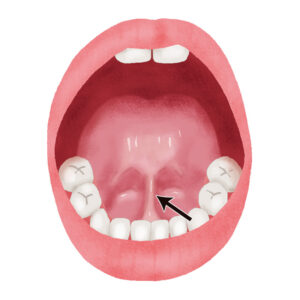
画像は同意を得て使用しております。
例えば、上記のような、骨に埋まっている部分が少なすぎて、手で触っても抜けそうなくらい揺れている歯は抜くしかありません。
いつ抜けるか分からない状態の歯を残すと、最終的な入れ歯やインプラントなどの「失った歯の代わりに入る補綴物」を新しく入れた直後に、残っていた歯を失う…ということになってしまうことがあります。そんなことになれば、せっかく作った補綴物が無駄になってしまいます。
こうした「もう助けられる状態を過ぎてしまった歯」を抜歯して、新たに「長く持つ、噛める入れ歯やインプラント」を入れることで、しっかり食事が出来るようにすることは、医学的に理にかなっています。
また、歯並びが悪くて、歯が並ぶスペースが無い場合、抜歯してスペースを作るしかない場合もあります。歯を間引くことでスペースをつくり、そのスペースで綺麗な歯並びにすることで、口を閉じることが出来るようになったり、虫歯や歯周病のリスクを下げることができたり、笑顔に自信が持てるようになったります。
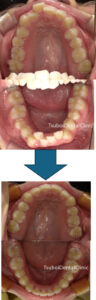
画像は許可を得て使用しております。
もちろん抜歯せずに綺麗な歯並びにできるなら、抜歯すべきではありません。
歯を抜くデメリットと、歯を抜いた結果得られるメリットを十分に検討して、歯を抜いた方が予後良好と判断されるときのみ、抜歯矯正を行うことになります。
2.入れ歯を検討するときに抜歯が必要になる歯
- ・虫歯や歯周病が進行し、治療が困難な場合
- ・歯根が破折している場合
- ・歯の根が排膿していて、治療困難な場合
多くの歯科医院では、機能している歯はできるだけ残す、と言う方針で治療を提案していると思います。
3. 入れ歯と天然歯の「噛む力」の差
義歯の咬合力は天然歯と比較して大幅に低下します。
部分床義歯
天然歯の30~50%程度の咬合力
総義歯(総入れ歯)
天然歯の10~20%程度の咬合力
入れ歯は天然の歯よりは噛む力は弱いです。
しかし、ぐらぐらしている歯や、割れている歯に比べると咬みやすい、それが入れ歯。
ちなみにインプラントは天然歯の100%の咬合力(噛む力が変わらない)と言われています。
見た目の改善だけのために健康な歯を抜いて、入れ歯にすることは、「見た目は綺麗になって、食事も今までと変わらず」…ではない、ということです。
ちなみに、総入れ歯の高齢者の「よくある悩み」に、
- ・家族と同じものが食べられない
- ・旅先で食べれるものがあるか不安なので旅行を躊躇する
というものがあります。
合う入れ歯を作ること、定期的にメンテナンスを行うことで解決可能な悩みではあると思います。
しかし、それでも「お餅」「たくあん」などは、食べにくいとおっしゃる方が多いです。
4. 歯がないと、歳をとってから苦労する
80歳で歯が20本無い人は、ある人に比べて
- ・要介護になる可能性が9.9倍も高い
- ・認知症になる可能性が1.9倍も高い
- ・転倒リスクが2.5倍も高い
- ・健康寿命が短い
私達は人生100年時代に生きています。
今、手っ取り早く、安く見た目を綺麗にするより、将来にわたって豊かな暮らしを維持できるよう、歯を大事にすることをおススメします。
5.「歯や歯並びの見た目を綺麗にしたい」なら矯正治療や審美補綴(セラミック矯正)を選ぼう
歯列矯正(ワイヤー矯正・マウスピース矯正)
歯列不正を改善するための第一選択としておススメです。
歯のガタガタや出っ歯の程度が大きい場合は抜歯が必要になることもありますが、残った歯への負荷が小さく、仕上がりも綺麗です。
ただ、治療期間が長いこと、費用が高くなりやすいデメリットがあります。
審美補綴(セラミック矯正)
被せ物で見た目を改善する方法です。
歯を削るため、矯正治療よりは歯に負荷がかかります。
歯の根の位置は変えられないため、仕上がりは矯正治療より劣ります。
しかし、3つメリットがあります。
矯正治療より短期間で治療が終わります。
治療中も仮歯を使用することで見た目や食事はいつも通りで過ごせます。
費用が矯正治療よりは安価です。
6. 健康な歯の安易な抜歯は避けましょう
歯は一生もの。
自然な歯を大切にし、健康的な状態で保つことが理想です。
入れ歯は、自然な歯を失った後の選択肢ではありますが、できれば入れ歯を使わなくて済むようにしたいものです。
せっかくの健康な歯を抜いて、入れ歯にしてしまうのは止めましょう!
確かにお手軽に見た目は綺麗になるかもしれませんが、その後の健康や機能面でのデメリットがあまりに大きすぎるのです。
7.まとめ
いかがでしたか?
- ・抜歯は必要最小限に留めるべきです
- ・入れ歯の咬合力は天然歯より弱いです
- ・歯の喪失は将来の健康リスクを高めます
- ・審美目的なら矯正や審美補綴を検討しましょう
最後までお読みくださり、ありがとうございました!
子どもがプレオルソを嫌がる場合、どうしたら良い?
2024年10月26日
子どもがプレオルソを嫌がる場合、どうしたら良い? ~低年齢の小児マウスピース型矯正を成功させるコツ~
こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井です。
今日は、お子さんがマウスピース矯正装置を嫌がった時、どうしたら良い?というお話です。
お子さんの将来のために、せっかく始めたマウスピース矯正。
代表的なものにプレオルソ、ムーシールド、マイオブレイス、T4Kなどがあります。
しかし、いざ矯正装置を使い始めると、お子さんが嫌がって使ってくれない…
しばしば聞くお悩みです。
今回は、特にプレオルソについて、お子さんが嫌がった場合の対処法や実践的なアドバイスをご紹介します。
1 プレオルソとお子さんの心理
プレオルソは、毎日「日中1時間以上と就寝中」装着する矯正器具です。
プレオルソは柔らかく、歯茎にあたっても痛みはほとんど無い矯正装置です。
友達に見られるわけでも、痛いわけでもないプレオルソを、お子さんはどうして嫌がるのでしょうか?
それは、お子さん自身が歯並びに関心が薄く、矯正の必要性を感じていない低年齢で使用される矯正器具だからです。
親御様はお子さんの将来を考えて、歯並びを治してあげたい。
しかしご本人は、そもそも外見に対する意識が育つ前であり、モチベーションを保つことが難しいのです。
思春期になれば、矯正治療をさせてくれた保護者の方へ感謝する日が来るのですが、4~10歳というプレオルソの対象年齢においては「こんな面倒なことをするくらいなら、歯並びきにしないもん」と思ってしまうお子さんがいても仕方がないと思います。
2 お子さんにマウスピースを使ってもらいやすくなる方法
2- 1 お子さん本人が矯正治療に主体的に参加するように配慮する
保護者の方が準備したプレオルソを「はい、あとはお口に入れるだけよ」とお子さんに渡すより、お子さんが自分で準備するようにした方が、継続率が上がることが多いです。
具体的には
・プレオルソをお湯で軟化させて広げる作業をお子さんに任せる
・プレオルソをリテーナークリーナーなどで消毒する作業をお子さんに任せる
・装着時間の記録(ちゃんと使用できた日に、カレンダーにシールを貼るなど)をお子さんの仕事にする
などです。
ただし、お子さんに任せきりにするのではなく、保護者の方は毎日、手を出さずに側で見守ってあげる必要があります。
2-2 プレオルソの使用と楽しいことをセットにする
プレオルソを装着中は会話が難しいため、お子さんが不快に感じることもあります。
そういう時は、プレオルソとお子さんが楽しいと感じることをセットにしてみましょう。
・プレオルソの日中使用時間(1時間)はスイッチやスマホのゲームをやって良い
・プレオルソの日中使用時間はYouTubeを見て良い時間とする
などです。
ただし、プレオルソを入れたまま、他の事に夢中になるとお口が開いてしまうことがあります。
それではプレオルソの効果が期待できませんから、お口が開いてしまうようなら、お口にテープを貼ってあげるようにしてください。

3. 家族全体でのサポート
家族全員でサポートする姿勢も大切です。例えば、プレオルソを口腔内に装着して喋れない時に、他のご家族がみんなでおしゃべりを楽しんでいたら、プレオルソを外したくなってしまいますよね?
・プレオルソ使用時間に他のご兄弟は宿題をする
・プレオルソ使用時間=テレビやゲームをする時間は、ご兄弟もおしゃべりせずテレビやゲームを楽しむ
・小児矯正の進捗を家族で共有し、小さな成長もみんなで喜ぶ
・矯正装置をしっかり使用できたことを、毎日褒める、親御さんが喜ぶ
など、矯正治療を頑張っているお子さんが疎外感を感じたりしないよう、達成感を感じられるようにサポートをしてくださると、成功率がUPします。
特に低年齢のお子さんの場合、上手にできたことをご家族がとても喜ぶと、大きな達成感を感じてポジティブに矯正治療に取り組むことができるお子さんが多いです。
4.達成感を味わえる仕組みを導入する
小さな目標を達成するたびにご褒美を設けるなど、達成感を得られるような仕組みを取り入れると効果的です。
・引換券制度(エコノミートークン法)
ちゃんと装置を使えたらシールが貰え、シールを何個集めたらご褒美が貰える、という方法。
・コレクションインセンティブ法
男の子ならカードゲームのカード(遊戯王カードやポケモンカードなど)、女の子ならシールなどをコレクションしたいという気持ちを利用する方法。
カードゲームやフレークシールを一緒に選んで購入して、パックごとお子さんに渡さずに、毎日装置をちゃんと使えた1枚もらえる、という感じです。
5. まとめ
プレオルソによる小児矯正は、将来のお子さんの健康な歯並びと笑顔のために効果的な治療法です。お子さんが使用を嫌がる場合も、主体性を大切にしながら、家族でサポートし、楽しみと組み合わせていくことが大事です。
多少の困難があっても継続することで、必ず良い結果につながります。
- ・お子さんがプレオルソを嫌がるのは、頑張るモチベーションが湧かないからです。
- ・お子さんが主体的に矯正治療に参加する実感を持てるよう配慮したり、楽しいこととセットにしたりするなど工夫をすると、嫌がらなくなることも多いです。
- ・ご家族のサポートやご褒美作戦も有効です。毎日のことなので、ご褒美は引換券制にするか、廉価なものを集めさせるかなどの作戦がおススメです。
最後までお読みいただきありがとうございました。
MFT特集 第8回 – 「笑ったときに下顎の前歯が見えない」ディープバイト(Deep Bite)について考える
2024年10月25日
MFT特集 第8回 – 「笑ったときに下顎の前歯が見えない」ディープバイト(Deep Bite)について考える
こんにちは。岩国のつぼい歯科クリニック 小児歯科専門医の吉村剛です。
今回はMFT(口腔筋機能療法)に関連した第8回の特集として、最近よく見られる深いかみ合わせ(deep bite)についてお話します。

MTF特集1~7はこちら(クリックすると、ページに移動します)
MFT特集その1 筋肉量を増やして小児口腔機能発達不全症を治そう
MFT特集その2 「正しい姿勢・咀嚼と嚥下・呼吸」を得るために大事なこと
MFT特集その3 お口の機能発達は10歳までが勝負!
MFT特集その4 お口ポカンの影響と直し方について
MTF特集その5 口呼吸とアレルギー、アデノイド
MFT特集その6 矯正手法とMFTについて
MFT特集その7 舌癖と歯列不正のメカニズムについて
筋肉は、歯並びやかみ合わせに大きな影響を与えます。
第5回でも軽く触れましたが、日本人は丸顔が多く、幼い印象を持たれる顔が多い傾向があります。
骨や筋肉の視点から見ると、下あごの発達が悪く、咬筋が優位になりやすい顔の作りです。
実はこの特徴が、深いかみ合わせの症状と一致しています。
つまり、日本人は深いかみ合わせになりやすい顔の作りであると言えます。
1 ディープバイトの原因と影響
ディープバイトは奥歯をぎゅっと噛みしめてしまう「クレンチング」が原因です。
歯の高さである「咬合高径」は、噛む力と萌出する力のバランスで決まります。
噛む力が強ければ、萌出力が負けてしまい、歯の高さが低くなります。
このディープバイトの問題点は、時間が経つにつれてさらに深くなり(悪化する)可能性が高いことです。
2 下あごの成長とディープバイトの関係
下あごの成長は上あごに比べて遅く、思春期前後にピークを迎えます。
しかし、この時期に咬筋が強すぎると、下あごの発達が阻害され、上顎前突の傾向が強まります。
そのため、思春期前後までにバイトアップやマウスピース矯正など、下あごの発達を促す介入を行うことが有効です。
また、広島大学の研究でも、ディープバイトは自然には改善せず、むしろ悪化することが多いとされています。
3 家庭でできるディープバイト対策
家庭でできる対策としては「クレンチング(噛みしめ癖)予防」が挙げられます。
人間は集中すると癖が出やすく、奥歯を無意識に上下の歯を接触させてしまう癖がつくことがあります(歯牙接触癖:tooth contacting habit)。
これが進行すると、歯を常に噛んでいる状態となり、さらに問題が悪化することがあります。
また、ストレスがかかると歯ぎしりなど、奥歯を強くかみしめる症状が出る人もいます。
人は安静時、「上下の歯が当たっていない状態」が正常です。
上下の歯が接触するのは、食事時間も入れて1日約17分と言われています。
以上より、普段から上下の歯を当てない・噛みっぱなしにしないように意識することが大事です。
4 下あごに負担をかける癖に注意
頬杖やうつぶせ寝など、下あごに負担をかける癖も良くありません。
これらの癖は姿勢に関連しており、自分がどのような状況で下あごに力をかけているかを把握することが重要です。
例えば、ゲームをする時も、口を開けている人もいれば、奥歯をかみしめている子供も多くいます。
最近のお子さんの生活習慣の傾向として、ゲームやスマホなどを長時間するケースが多くみられます。
そうした生活習慣の中で、奥歯をかみしめるにしろ、開けているにしろ、お口の癖が強く影響するようになったと臨床家として感じています。
お子さんの生活の癖や姿勢の癖、お口の癖などを親御さんがしっかりチェックしてあげることが重要です。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
まとめ
生活習慣や癖が歯並びに影響することを意識し、「お口の悪い癖」「口腔機能発達不全」を見逃さないことが重要です。良く分からない場合は、お近くの歯医者さんでチェックしてもらってくださいね。
生活習慣の悪化を防ぐためにも、早めの対策がおススメです。
いかがでしたか?
・日本人は丸顔で、ディープバイトになりやすい顔の作りです。
・クレンチングによって下あごが押し込まれ、悪化しやすい傾向があります。
・ゲームなどの集中による癖もディープバイトに影響するため、生活習慣を見直すことが重要です。
最後までお読みいただき、ありがとうございました。
MFT特集7 舌癖と歯列不正のメカニズムについて
2024年9月26日
MFT特集7 舌癖と歯列不正のメカニズム~舌の悪い癖と歯並びが悪くなることの関わりについて~
こんにちは!岩国のつぼい歯科クリニック、小児歯科専門医の吉村です。
今回は、MFT(口腔筋機能療法)の第7回として、舌癖がどのように歯並びに影響を与えるかを解説します。
第1章 舌癖と歯列不正の関係
舌癖は「舌が正しい位置にない状態」とも言えます。
舌に力が入っていないと、舌の厚みや模様がはっきりしません。
舌が正しい位置にあれば、力が入り、舌の模様がはっきりします。
例えるなら、牛タンのブロックのように厚みがあり、縦にしっかりとした形が舌の正しい姿です。
舌が弛緩して低位になると、上下前歯の間か、下顎に収まるようになります。
- ・舌が上下の前歯の間に収まるようになれば、舌突出癖が誘発され、『開咬』になります。
- ・舌が下顎に収まってしまえば、下顎歯列が拡大されて、『反対咬合』の傾向を呈してきます。
- ・上顎は舌の刺激が少ないため、横幅が狭く、口蓋が高く(上顎のくぼみが深く)なります。
- ・低位舌の場合、口輪筋が発達不全をおこし、お口ポカン(口唇閉鎖不全)になりやすくなります。
- ・お口ポカンになると、前歯は『出っ歯』の状態を呈する場合があります。
第2章 舌癖が発音に与える影響
舌癖は発音にも影響を与えます。
舌が正しい位置にないと、サ行やタ行の発音がくぐもった音になり、ナ行やラ行も正しく発音できなくなることがあります。
話している内容は通じるのですが、もごもごしゃべっている感じとか、飴玉をなめている感じという印象になりやすいです。
また、舌癖に関連する他の口腔悪習癖も、改善の難易度に違いがあります。
個人差はありますが、一般的に改善しやすいものとしにくいものに分けられます。
◆改善しやすいもの:原因が明確で、その癖を継続している期間が短いもの
- ・口唇閉鎖不全
- ・咬合力の低下
- ・弄舌癖
- ・口唇癖
- ・一部の歯列異常(非骨格性のもの)
◆改善しにくいもの:複合的な要因によるもの
- ・口呼吸
- ・構音障害
- ・異常嚥下癖
- ・長期の指しゃぶりや咬爪癖
複合的な要因によるものは、歯科的なアプローチのみでは治療が難しいことがあります。
舌癖は「舌を自由に動かす」感覚が失われている場合が多いです。
MFTや矯正治療を通じて、自由に動かせる舌と理想的な歯並びを手に入れましょう。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
まとめ
いかがでしたか?
- ・舌癖がある舌は力が入っておらず、厚みがなく、模様やしわがはっきりしていないという特徴があります。
- ・舌が低位である場合、上下前歯の付近に存在すれば開咬となり、下顎に位置すれば下顎前突になりやすいです。
- ・舌癖がある場合、構音障害(くぐもったような発音)になることがあります。
- ・舌の習癖には治しやすいものと治しにくいものがあり、舌癖のある期間の長さで治療難易度が変わります。
最後までお読みいただき、ありがとうございました。
歯並びが治れば滑舌が改善する!?~滑舌と歯並びの関係~
2024年9月19日
歯並びと滑舌の関係
1. はじめに
こんにちは、つぼい歯科クリニックの院長 坪井です。
お子さんの滑舌が悪いことで悩んでいるお母さま方へ、今回は歯並びと滑舌の関係についてお話しします。
現代のお子さんの多くが、口唇や舌を正しく使えていないと言われています。
一般的に3割程度のお子さんが、舌や口唇を上手に動かすことが苦手な「口腔機能発達不全症」と言われていますが、小児歯科の臨床に携わる歯科医師の体感としては3割どころではなく、5~7割と感じています。
- 滑舌が悪い
- 舌の可動域が小さい
- 舌を挙上するのが苦手
- 風船を膨らますことができない
- 蝋燭を吹き消せない
- 普段から口が開いている
- 食事がとても時間がかかる
今回は、こうした「小児口腔機能発達不全症」の症状のうち、滑舌と歯並びの関係に焦点を当ててお話しようと思います。
2. 子供の滑舌と歯並び
歯並びが滑舌に与える影響は非常に大きいです。
歯の位置がずれていると、舌が正しい位置に動かず、発音が難しくなります。
例えば、歯並びの横幅が狭く、口蓋(上顎のお椀のような形態)が深い場合、舌を上に持ち上げて上顎に触れさせることが難しくなることがあります。すると「タ行」の発音が難しくなることがあります。
また、上の前歯が前に出っ歯となっていて、下の前歯との距離が大きく空いている場合、舌を上の前歯に擦って音を出す「サ行」が言いにくくなることもあります。
滑舌が悪いと、友達とのコミュニケーションに支障をきたしたり、コンプレックスになったりすることがあるため、可能ならば低年齢のうちに改善したいところです。
3. 歯列矯正の効果
横幅が狭く出っ歯型の歯並びと、正常な歯並びを見比べてみましょう。

横幅が狭く、出っ歯型の歯並び

正常な歯並び
横幅が狭くなってしまった場合、上顎が深くなってしまい、舌を当てるのが難しくなってしまいます。
こうして舌を正常に動かすことが難しい場合、ちょっと籠ったような発音になることが多いです(口蓋化構音)。
歯列矯正治療では前歯を引っ込めたり、(10歳以下の小児の場合は)急速拡大装置と呼ばれる、上顎の横幅をしっかり広げる治療などで、構音が難しくなってしまう原因を治療することができます。
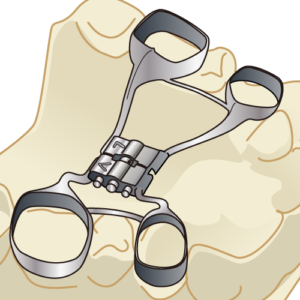
急速拡大装置
4. MFTや言語聴覚士によるトレーニングの併用
歯列矯正だけでなく、筋機能療法(MFT)や言語聴覚士によるトレーニングも有効です。
当院は、口腔機能発達不全症のお子様が矯正治療を行う場合、ほぼMFTも併用しています。
*ただし、お子様の年齢が10歳以上の場合で治療効果が薄いと判断した場合は、ご自宅での簡単なトレーニングの指導のみとさせていただいています。
MFTについては、こちらの記事もご覧ください。
参考リンク:お口の機能発達は10歳までが勝負!
参考リンク:当院のMFTの様子(インスタグラム)
*インスタグラムは音がでますのでご注意ください
5. まとめ
いかがでしたか?
・滑舌と悪い歯並びには関係があり、歯並びを治すことで滑舌が改善することがあります。
・特に「タ行」「サ行」で特に改善が見られます。
・MFTや言語聴覚士によるトレーニングを併用した方が効果的です。
最後までお読みいただき、ありがとうございました。
矯正治療は何歳から始めるのが一番良い?
2024年9月3日
矯正治療は何歳から始めるのが一番良い?

こんにちは、岩国市のつぼい歯科クリニックおとなこども矯正歯科 院長の坪井文です。
今日は「矯正治療は何歳から始めるのが一番良い?」という話題です。
当院には、2~3歳のお子様から、60代くらいまでの方が矯正治療に通院されています。
大人になってからでも、多くの場合は治療可能です。
しかし、悪い歯並びは子供のうちに治してしまう方がメリットが大きいのも、事実です。
1)小児矯正の重要性
まず、小児矯正についてお話ししましょう。
10歳前後までの時期が対象の小児矯正を行う理由は、成長期を利用して顎の骨を正しい位置に導くことができるからです。
この時期に矯正を行うことで、将来的に抜歯を避けることができる場合もあります。
小児矯正の詳細については、別の記事で詳しく書いていますので、ご興味がある方はぜひ読んでみてくださいね。
★参考リンク★
成長を利用して治す小児矯正で「非抜歯矯正」!
2)小児矯正のデメリット
一方で、小児矯正にはデメリットも存在します。
例えば、治療期間が長くなることや、装置の管理が難しいことがあります。
また、子供自身が治療に対して積極的でない場合、治療がうまく進まないこともあります。
3)12~13歳以上の矯正治療
では、小児矯正の時期を逃してしまった12~13歳以上の方の場合はどうでしょうか?
人間の頭蓋は10歳前後で成長をほぼ終えるので、「矯正治療で顎を育てることができる」時期は終わっています。
しかし実は、「顎を育てる時期が終わっている12~13歳」でも、早めに治療した方が良い理由があるんです。
今回は、その理由を5つご紹介します。
4)早めに歯列矯正を行うことのメリット
4-1)治療期間が短い・歯が良く動く
思春期の成長期にある12~13歳の段階では、骨や歯が柔らかく、治療に対する反応が良いです。
この時期に矯正治療を開始することで、治療期間を短縮し、歯の動きを促進することが期待できます。
4-2)痛み・違和感が少ない
若い時期に治療を始めると、歯や口腔の状態がまだ柔らかいため、痛みや違和感が少なく、患者が治療に対して快適に適応できます。
4-3)社会生活への影響が小さい
思春期は学業や友情など、社会的な関係が形成される時期です。
この時期に治療を始めると、社会生活への影響が少なく、同世代との交流や自己表現がしやすくなります。
成人後に治療を始めると、仕事や社会生活において制約を受ける可能性があります。
特に飲食業や営業など、外見や口元が重要な職業に従事する場合、治療が難しくなることがあります。
4-4)加速矯正を行える
近年では加速矯正技術が進歩しており、治療期間をより短縮することが可能です。
思春期に始めることで、このような新しい技術を駆使し、より迅速かつ効果的な治療が行えます。
4-5)高校デビュー・大学デビュー・社会人デビューの時には綺麗な歯並びでいられる
思春期に治療を終えると、高校や大学、社会人としての新たなステージに綺麗な歯並びで臨むことができます。
「失った時間は取り戻せない」ため、思春期に治療を受けることで、将来の自分に自信を持って臨むことができます。
5)私の体験談:思春期の思い出を変える矯正治療
5-1)私の生まれつきの歯並びの問題
私は生まれつき、上の2番目の前歯が2本生えていました。
本来1本のところに2本生えているため、その部分の歯並びが乱れていました。
小学生2年生のころ、母に連れられて矯正相談に行ったことを覚えています。
母は矯正治療が保険適用外であることから、治療を受けさせるべきかどうか、非常に悩んでいました。
母は私に「文ちゃん、歯並び、気になる?治したい?」と尋ねました。
当時の私は小学2年生で、外見や歯並びについて何も気にしていない年齢でしたので、
「全然!このままでいいよ!」と答えました。
母が、ホッとした表情をしたのを、よく覚えています。
5-2)思春期の変化
しかし、思春期に入ると外見がそれなりに気になるようになりました。
笑ったときに上の前歯の歯並びが乱れていることがコンプレックスとなって、口元を隠すことが増えました。
小学生のころは、歯を見せて笑っている写真が多く残っていますが、中学生~高校生の頃の写真では、歯を見せて笑っている写真はほとんどありません。
5-3)矯正治療の決断
大学生になった私は矯正治療を受けたいと、強く思うようになりました。
毎日鏡で自分の顔を見るたび、歯並びが気になる…と思うのを辛く感じるようになっていましたし、
歯磨きを頑張っても、歯並びが乱れて歯が重なっている部分には虫歯ができてしまいました。
両親も私の気持ちを汲んで、
「もっと早くに矯正させてあげたら良かった」
と言ってくれて、晴れて歯並びを治療を受けることが出来ました。
5-4)もっと早くにしておけば良かった
治療が終わったとき、私は自分の笑顔に自信を持てるようになりました。
ただ、矯正治療をする前に虫歯になってしまった歯は元には戻りませんし、
口元を隠して過ごした思春期の時間も戻りません。
矯正治療は何歳からでもできますが、どうせやるなら、確かに早めが良かったなと個人的には思っています。
6)矯正治療を考えている方へ
矯正治療は何歳からでも始められます。
しかし、矯正をされる方の多くが、子供か、若い方です。
「どうせやるなら早いうちに始める方が、メリットが大きい」からです。
小児期から始めれば、抜歯を回避できる可能性が高くなり、
思春期から始めれば、治療期間を短縮し、痛みや違和感を軽減することができます。
大学時代から始めれば、社会生活への影響も少なく、将来の自分に自信を持つことができます。
迷っていらっしゃる方は、当院でも無料矯正相談会を毎月開催しておりますので、よろしければ一度相談に知らしてくださいね。
当院では無料矯正相談会も実施しています。
▶ 無料矯正相談はこちら
https://tsuboikyousei.com/soudankai/
「まだ治療するか決めていない」段階でも大丈夫です。
現状を知ることが第一歩です。
また、治療方法や費用について詳しく知りたい方は、当院の矯正ページもご覧ください。
▶ 当院の矯正治療について
https://tsuboidental.com/kyousei/
まとめ
いかがでしたか?
・矯正治療は何歳からでも始めることができますが、早めに始めることで多くのメリットがあります。
・治療期間が短縮されます。
・痛みや違和感が軽減されます。
・社会生活への影響が少ないです。
・将来の自分に自信を持つことができます。
最後までご覧いただき、ありがとうございました。
7月8月合同誕生日会
2024年8月30日
久しぶりのスタッフブログ更新です。
スタッフブログの内容は、インスタグラムの方でよく更新していますので、
ぜひそちらもご覧いただけるとうれしいです!
こんにちは!つぼい歯科クリニック スタッフのれなです。
7月と8月のお誕生日会を合同で行いました!
今回お祝いしたのは、院長、チーフ、藤東先生、ちひろちゃん、みゆさんです。
みなさん、お誕生日おめでとうございます♪

台風が接近していたにもかかわらず、バッケンモーツアルトさんが開店してくださったおかげで、
美味しいケーキをいただくことができました。
大変な状況の中、本当に感謝です。
ケーキはどれも絶品で、みんなで「これがいい!」と選びながら、楽しい時間を過ごしました。
ケーキの甘さが、みんなの笑顔をさらに引き立ててくれました!
★写真はじゃんけん大会です★


みんなでお祝いする時間は、やっぱり特別です。
今日もクリニック一同、患者さまに喜んでいただけるよう頑張ります♪

MFT特集 その6 矯正手法とMFTについて
2024年8月15日
矯正手法とMFTについて
こんにちは!岩国のつぼい歯科クリニックおとなこども矯正歯科、小児歯科専門医の吉村です。
今回はMFT関連の第6回で、MFTと矯正方法の選択についてのお話です。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
実は、歯並びやかみ合わせには、筋肉の働きが深く関係しているんです。
今回の記事では、その秘密を解き明かしつつ、どうして矯正治療とMFT(口腔筋機能訓練、マイオファンクショナルセラピー)が大切なのかをお話しします。
お子さんの歯並びが気になる保護者の方は、ぜひお読みください。

MTF特集1~5はこちら
MFT特集その1 筋肉量を増やして小児口腔機能発達不全症を治そう
MFT特集その2 「正しい姿勢・咀嚼と嚥下・呼吸」を得るために大事なこと
MFT特集その3 お口の機能発達は10歳までが勝負!
MFT特集その4 お口ポカンの影響と直し方について
MTF特集その5 口呼吸とアレルギー、アデノイド
第一章 なぜ筋肉が歯並びに影響するのか?
筋肉は、歯並びやかみ合わせに大きな影響を与えます。
特に、舌や唇の筋肉が正しく機能しないと、不正咬合が進行することがあります。
この問題を放置すると、後々の治療が難しくなる可能性があります。
- 舌小帯・上唇小帯の影響:筋肉がその付着点や起始点で異常に働くと、歯が引っ張られ、不正咬合が増悪することがあります。
例えば、舌小帯や上唇小帯という筋の付着点に問題がある場合、筋肉が正常に機能せず、歯並びが乱れる原因になります。
 舌小帯
舌小帯
参照リンク 舌小帯・上唇小帯 | 歯科用語 (shika-yogojiten.jp)
 上唇小帯参照リンク 舌小帯・上唇小帯 | 歯科用語 (shika-yogojiten.jp)
上唇小帯参照リンク 舌小帯・上唇小帯 | 歯科用語 (shika-yogojiten.jp)
このようなケースでは、小帯切除術と呼ばれる簡単な外科処置で改善が見込まれます。
最近では、この処置を選ぶ患者さんが増えています。
- 口や鼻のサイズ:口が小さいと、鼻腔や気道も狭くなることがあります。
この場合、矯正治療によって上顎の拡大することで、呼吸や気道スペースが確保されます。
下顎は、上顎の拡大に伴って自然に成長することも多く、矯正による顎の大きさや位置の改善は、呼吸にも良い影響を与えることが報告されています。
第二章 MFTと矯正治療って何?
MFTは、筋肉の働きを改善するための治療法です。これを行うことで、矯正治療がより効果的になります。
- MFTの役割:MFTは、筋肉のバランスを整え、歯並びを正しく導くサポートをします。筋肉が正常に働くことで、歯が正しい位置に並びやすくなり、矯正治療の効果が高まります。
- 矯正治療との組み合わせ:矯正治療とMFTを併用することで、歯の動きがスムーズになり、理想的な歯並びが期待できます。これにより、将来的な歯並びの安定性も向上します。
第三章 どうやってMFTと矯正治療を行うのか?
それでは、具体的にどのように治療を進めるのでしょうか?
- 丸顔の特徴と治療:日本人に多い丸顔の特徴として、咀嚼筋(食べ物を噛む筋肉)が強いことが挙げられます。
丸顔で咀嚼筋が優位な場合、下顎を成長させる治療法やMFTが向いているとされています。
具体的には、咬合斜面板、咬合挙上板などの装置が用いられるほか、ある程度はマウスピース矯正でも治療が可能です。
- 面長の特徴と治療:一方、面長の特徴としては、咀嚼筋が弱く、低活動であることが多いです。
このような場合、まずは上唇小帯や舌小帯など、筋活動を阻害している因子を取り除くことが重要です。
その上で、硬いものを食べたりガムを噛んだりして、咀嚼筋を鍛えるMFTが効果的です。さらに、鼻が悪い場合も多いため、鼻呼吸の練習や必要に応じた耳鼻科治療が行われます。
直接的な影響は少ないとされていますが、上顎の拡大によって副産物的に鼻呼吸が改善されたという報告もあります。
臼歯部を圧下させる(かみ合わせを低くする)装置も効果的です。
複数の歯に大きな処置が必要な場合は、マルチブラケットやインビザライン矯正などの本格的な矯正が適しています。
第四章:他に考慮すべきことは?
MFTと矯正治療以外にも、いくつかの重要なポイントがあります。
- 鼻呼吸の促進:鼻呼吸ができるようにすることも重要です。
これには耳鼻科治療や鼻の通りを改善するための対策が必要になることがあります。
拡大によって鼻呼吸が改善することもありますが、専門的な治療が必要なケースも少なくありません。
- 骨格の改善:骨格的な問題を早期に改善することで、将来的な抜歯や手術が不要になることがあります。
子供時代に骨格的な不正を指摘し、小児矯正やMFTの結果、改善された場合、抜歯や手術並みの効果が得られることもあります。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
まとめ
- 筋肉の働きは、歯並びに大きな影響を与えます。
- MFTと矯正治療を組み合わせることで、より効果的な治療が期待できます。
- 鼻呼吸や骨格の問題も併せて考えることが、より良い結果を生む鍵です。
最後までお読みいただき、ありがとうございました。
MFTや矯正について、個別にご相談がある場合は、かかりつけの歯科医院でご相談してください。
当院では、矯正相談での受診や、矯正相談会なども定期的に行っていますので、ご興味がある方はお気軽にお申し込みください。
MFT特集その5 口呼吸とアレルギー、アデノイド
2024年7月3日
口呼吸とアレルギー、アデノイド
こんにちは!岩国のつぼい歯科クリニック 小児歯科専門医の吉村です。
今回はMFT(マイオファンクショナルセラピー)の第5回で、前回に引き続き口唇閉鎖に係わる要素、「鼻呼吸」について考えてみようと思います。
参考リンク
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
鼻呼吸について
突然ですが、みなさんは、飲み物を飲みながら鼻で息ができますか?
答えは「できない」。我々人類は、気道と食道が咽頭で交わる構造になっているので、呼吸と嚥下は同時に行うことはできません。気道と食道が交わるので、人間は鼻でも口でも呼吸ができてしまい、また、呼吸と嚥下を同時にはできなくなってしまったんです。
赤ちゃんの場合
では赤ちゃんはどうでしょうか?母乳を10分、15分と吸っている間、ずっと息を止めているのでしょうか?もちろん、ちゃんと呼吸しています。実は赤ちゃんは、気道と食道が完全に分離しているんです。生後6か月以降に喉頭が下降して、成人と同じように気道と食道が交わるようになるんです。つまり新生児のうちは、赤ちゃんは鼻呼吸のみで、呼吸と嚥下を同時に行うことができるんですね。
動物の場合
では、人間以外の動物はどうでしょうか?動物は気道と食道が完全に分
離しており、我々人類の近縁である類人猿ですらも鼻呼吸のみです。犬や猫が暑いときにハアハアやっているのは呼吸ではなく、血管が多い舌を冷やしている行為です。
人類の進化と口呼吸
人類は二足歩行になった結果、口、咽頭、喉頭が大きく広がり、言語を習得して色々な音が出せるようになりましたが、同時に口での呼吸も可能となりました。人間も、二足歩行がまだ出来ない赤ちゃんの頃は気道と食道が完全分離していて、1歳程度で言語を習得するようになると口、咽頭、喉頭あたりが大きくなって、口呼吸も可能になるんです。
免疫系の発達と口呼吸
一方で、1歳前後で卒乳すると母乳由来の免疫が減少し、様々な病原体や物質に巡り合うことにより子供は自分自身での免疫を作るようになります。この時期の免疫系の発達はものすごく、10歳ごろには成人の200%ぐらいの免疫力を持つことになります。
免疫系の発達は生きていく上で非常に重要ですが、この時期に多くのアレルギー反応も生じます。現代社会ではアレルギー反応が強く出る子が多く、鼻詰まりやアデノイド(のどに存在する免疫系の重要な器官)の腫大が多くの子供に見られます。こうした鼻詰まりも口呼吸になってしまう一因となります。
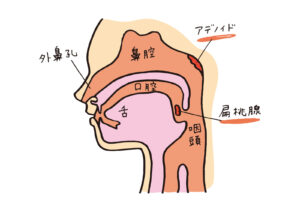
アデノイドと口呼吸
アデノイドの肥大や鼻詰まりが落ち着くのは、6歳頃です。免疫力のピークと、アデノイド発症のピークが一致しないのは、環境要因や生活習慣など複雑な要因が関係するためですが、問題は1~6歳の間、鼻が通りにくい状態にあることで口呼吸が癖になってしまうことです。この(アデノイドなどの)原因が無くなった後も継続する「癖になってしまった口呼吸」のことを「習慣性口呼吸」と言います。
口呼吸のデメリット
口呼吸のデメリットは、以下のように多岐にわたります。
- 歯並びへの影響(出っ歯になりやすい)
- 唾液が前歯に触れないことで唾液による再石灰化作用が弱くなり、虫歯になりやすくなる
- 咽頭が乾燥する、鼻毛のろ過が行われないためにウィルス性疾患にかかりやすくなる
- 鼻を呼吸で使わないことにより、鼻が横方向に成長せず、より鼻呼吸がしにくくなる
口呼吸の予防
口呼吸の予防には、以下の対策があります。
- アデノイドなどがある場合は耳鼻科で処置する
- アレルギー対策を行う
- 口唇閉鎖しやすいような生活習慣を取り入れる
3歳までに形成された癖は自力で治すのは難しいです。大人では意識することである程度改善できますが、小さな子供に系統だった努力をさせるのは困難です。簡単な訓練でも、ステップを踏んで地道に習慣化していく必要があります。
参考リンク:楽しく筋機能訓練(インスタグラム)
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
まとめ
いかがでしたか?
1.新生児期の呼吸は鼻呼吸ですが、気道と食道が交差するようになる1歳ころから口呼吸が増え始めます。
2.1歳児からのアレルギーや習慣が原因で口呼吸になってしまう子供が多くいます。
3.アデノイドが落ち着くのは6歳ころからです。これらの症状は耳鼻科での治療が必要になります。
4.癖になった口呼吸は、なかなか自然での改善は望めません。習慣性口呼吸がある場合は筋機能訓練が有効です。
最後までお読みいただき、ありがとうございました。
MFT特集 その4 お口ポカンの影響と直し方について
2024年6月21日
お口ポカンの影響と直し方について
こんにちは!岩国市のつぼい歯科クリニックおとなこども矯正歯科 小児歯科専門医の吉村剛です。
今回はMFT(マイオファンクショナルセラピー:口腔筋機能訓練)の第4回で、一番よくある症状である口唇閉鎖、つまりお口ぽかんについてお話しします。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
あなたはお口ポカン(口唇閉鎖不全)について、聞いたことがあるでしょうか?
口唇閉鎖不全とは、日常的に口が開いている状態を指します。
2021年の調査では、3歳から12歳の子どもの約30.7%がこの状態でした。
近年非常に増加していて、社会問題になっています。
口唇閉鎖不全は口呼吸につながりやすいですが、必ずしも口唇閉鎖不全、イコール、口呼吸を意味するわけではありません。
今回は、口唇閉鎖不全の原因と改善方法についてお話しします。
お口ポカンはなぜ悪い?
口唇閉鎖不全(お口ポカン)とは、日常的に口が開いている状態を指します。
これが口呼吸に繋がることがあります。

お口ポカンの原因
・鼻呼吸ができていない・・・鼻閉やアデノイド肥大などの原因がある場合。
・お口周囲の筋肉の発達が十分でない
・嚥下や発音、呼吸に関連する筋肉の発達が十分でない場合。
以上より、お口ポカンを改善するには、下記の対策をしていくことになります。
口唇閉鎖不全(お口ポカン)を改善するには
・鼻呼吸ができているか確認する。
・鼻閉やアデノイド肥大などがあれば、耳鼻科での治療を受ける。
・お口周囲の筋肉を鍛えるためのトレーニング(MFT:口腔筋機能訓練)を行う。
お口ポカンに対して何もしなければどうなる?
もしこの問題を放置すると、成長期にさまざまな領域に悪影響を与える可能性があります。
例えば、歯並びが悪くなったり、口呼吸になり集中力が維持できなくなったり、スポーツを行う時にその子の本来のポテンシャルが発揮できなくなったり、睡眠障害が起こる原因となります。

よって、早期の対応が大切です。
以上のような対策を講じることで、口唇閉鎖不全を改善し、健康な発育を促すことができます。
何かご不明点があれば、いつでもご相談ください。
 当院の筋機能療法(MFT)
当院の筋機能療法(MFT)
まとめ
いかがでしたか?
1 口唇閉鎖不全(お口ぽかん)は小児の約30%に見られ、鼻閉や筋肉の弱さが原因で起こります。
2 鼻閉やアデノイド肥大が原因の場合は耳鼻科での治療が必要です。
3 筋機能トレーニング(MFT)で口唇閉鎖不全の改善が可能で、早期対応が重要です
最後までお読みいただき、ありがとうございました。




















 舌小帯
舌小帯 上唇小帯
上唇小帯




